Enkelbandletsel
Richtlijnen diagnostiek
Naar Volledige tekst ›Anamnese
Naar Volledige tekst ›Vraag naar:
- tijdstip en aard van het trauma (val, kracht van buitenaf, varus-, valgus- of rotatietrauma)
- pijn (ernst, lokalisatie, verloop na het trauma)
- belastbaarheid na het trauma
- (persisterende) instabiliteitsklachten
- huidige beperking in activiteit
- werkactiviteiten (zwaar fysiek werk), hobby’s (risicosporten)
- zelfbehandeling
- eerdere enkelklachten of -traumata; beloop en behandeling
- de specifieke hulpvraag
Lichamelijk onderzoek
Naar Volledige tekst ›Uitsluiten van fractuur
Naar Volledige tekst ›Sluit allereerst een fractuur uit. Gebruik hierbij de Ottawa Ankle Rules als indicatie voor het maken van een röntgenfoto (zie Figuur 2).
Beoordelen ernst van het enkelbandletsel
Naar Volledige tekst ›- Let op:
- zwelling (plaats en omvang)
- hematoomvorming distaal van de malleoli (meestal pas na enkele dagen zichtbaar)
- drukpijn rondom de laterale malleolus
- Maak bij twijfel tussen mild en matig tot ernstig enkelbandletsel een inschatting van de stabiliteit. Gebruik hierbij eventueel de voorste schuifladetest.
- Vergelijk altijd met de niet-aangedane zijde.
Aanvullend onderzoek
Naar Volledige tekst ›- Vraag een röntgenfoto aan bij een vermoeden van een fractuur (zie figuur 2).
- Vraag direct een röntgenfoto aan bij:
- hoge verdenking op een enkelfractuur op basis van bijvoorbeeld forse pijnklachten, standsafwijking of het traumamechanisme
- aanwijzingen voor bedreiging van de huid (gespannen huid waarbij de vascularisatie in gevaar komt door forse zwelling of een evidente standsafwijking)
- Stel eventueel aanvullend onderzoek uit tot de volgende dag bij een lage verdenking op een fractuur (geen standsafwijking, weinig pijn, zwelling of hematoom). Adviseer om het been rust te geven en hoog te houden totdat de foto gemaakt is.
Evaluatie
Naar Volledige tekst ›Maak onderscheid tussen mild en matig tot ernstig enkelbandletsel als er geen aanwijzingen voor een fractuur zijn (zie figuur 2). Beoordeel bij twijfel opnieuw na 5-7 dagen.
Mild enkelbandletsel
Naar Volledige tekst ›Stel de diagnose mild enkelbandletsel bij (een combinatie van):
- redelijke belastbaarheid
- milde tot matige zwelling en pijn
- geen/weinig hematoomvorming
- geen/nauwelijks klachten of tekenen van enkelinstabiliteit
Matig tot ernstig enkelbandletsel
Naar Volledige tekst ›Stel de diagnose matig tot ernstig enkelbandletsel bij (een combinatie van):
- matige tot geen belastbaarheid
- matige tot ernstige pijn bij palpatie van de voor- en onderzijde van de laterale malleolus
- duidelijke zwelling en/of hematoomvorming
- klachten of tekenen van enkelinstabiliteit
Richtlijnen beleid
Naar Volledige tekst ›Voorlichting en advies
Naar Volledige tekst ›Alle vormen van enkelbandletsel
Naar Volledige tekst ›Adviseer:
- de enkel op geleide van de pijn te belasten
- dagelijkse thuisoefeningen
- de belasting geleidelijk op te voeren; benadruk het belang van vroege mobilisatie
Verwijs voor informatie over een enkelverzwikking en instructies voor thuisoefeningen naar thuisarts.nl.
Mild enkelbandletsel
Naar Volledige tekst ›Leg uit dat:
- er sprake is van lichte schade aan de enkelbanden
- herstel meestal binnen 1-2 weken mogelijk is
Matig tot ernstig enkelbandletsel
Naar Volledige tekst ›Leg uit dat:
- de enkelbanden waarschijnlijk gedeeltelijk of volledig gescheurd zijn
- het herstel doorgaans enkele weken (werkhervatting) tot maanden (sporten) zal duren
- de enkel in de herstelfase nog klachten kan geven (pijn, zwelling en een onzeker gevoel)
- mobilisatie belangrijk is voor het herstel
Niet-medicamenteuze behandeling
Naar Volledige tekst ›Alle vormen van enkelbandletsel
Naar Volledige tekst ›- Overweeg rust, ijs, drukverband, en/of hoog leggen van het been.
- Geef adviezen over de preventie van een recidief. Wees terughoudend met het preventief gebruik van tapebandage dan wel een enkelbrace.
Matig tot ernstig enkelbandletsel
Naar Volledige tekst ›- Bespreek de voor- en nadelen van aanvullende tape- of bracebehandeling en beslis samen met de patiënt of hij een van deze opties uit wil proberen.
- Wees terughoudend met begeleide oefentherapie.
Medicamenteuze behandeling
Naar Volledige tekst ›Schrijf zo nodig analgetica voor conform het stappenplan in de NHG-Standaard Pijn.
Consultatie en verwijzing
Naar Volledige tekst ›- Verwijs naar de chirurg bij een fractuur. Verwijs met spoed bij een standsafwijking, huidbedreiging of bij een open fractuur.
- Overweeg verwijzing naar de (sport)fysiotherapeut bij:
- twijfel over adequate zelfstandige revalidatie
- risicopreventie voor risicosporters of bij enkelbelastend werk
- frequent recidief enkelbandletsel
- chronische enkelinstabiliteit met beperkingen in het functioneren
Belangrijkste wijzigingen
Naar Samenvatting ›- Het onderscheid tussen een distorsie, een partiële en een volledige ruptuur van de enkelbanden is komen te vervallen, omdat dit in de eerste lijn zonder aanvullend onderzoek niet betrouwbaar vast te stellen is. Bovendien heeft het onderscheid tussen een partiële en een volledige ruptuur geen consequenties voor het beleid in de eerste lijn. Er wordt nu, op basis van klachten en lichamelijk onderzoek, onderscheid gemaakt tussen mild en matig tot ernstig enkelbandletsel.
- Thuisoefeningen worden aan iedereen met acuut enkelbandletsel aanbevolen, niet alleen aan patiënten met ernstig enkelbandletsel of sporters.
- Er zijn praktische handvatten toegevoegd voor tape- en bracebehandeling en revalidatiedoelstellingen (zie bijlage).
Kernboodschappen
Naar Samenvatting ›- De huisarts is in staat het overgrote deel van de patiënten met acuut lateraal enkelbandletsel in de eerste lijn te behandelen.
- Sluit een enkel- of voetfractuur uit tijdens het eerste consult na een acute enkeldistorsie middels lichamelijk onderzoek en, op indicatie, een röntgenfoto.
- Maak, indien er geen sprake is van een fractuur, middels lichamelijk onderzoek onderscheid tussen mild en matig tot ernstig enkelbandletsel.
- Bij mild enkelbandletsel: geef adviezen, desgewenst aangevuld met pijnstilling. Overweeg thuisoefeningen.
- Bij matig tot ernstig enkelbandletsel: geef adviezen en adviseer zo nodig pijnstilling. Overweeg thuisoefeningen. Bespreek de voor- en nadelen van aanvullende tape- of bracebehandeling en beslis samen met de patiënt of hij een van deze opties uit wil proberen. Tape- en bracebehandeling zijn hierbij gelijkwaardige opties. Wees terughoudend met begeleide oefentherapie.
- Geef alle patiënten adviezen over preventie van een recidief. Wees terughoudend met het aanleggen van tapebandage dan wel een enkelbrace als preventie.
- Overweeg alleen op individuele gronden een brace of tape tijdens risicomomenten bij patiënten die bijvoorbeeld een sport met een hoog risico op inversietrauma beoefenen (zoals voetbal, volleybal, basketbal, veldhockey) of die enkelbelastend werk hebben.
Inleiding
Naar Samenvatting ›Scope
Naar Samenvatting ›- Richtlijnen voor de diagnostiek en behandeling van acute laterale enkelbandletsels die het gevolg zijn van een inversietrauma
- Adviezen over en richtlijnen voor de preventie van recidieven
- Verwijsindicaties bij chronische enkelklachten ontstaan na een inversietrauma
Buiten de scope
Naar Samenvatting ›- De diagnostiek en behandeling van andere voet- en enkeltraumata, zoals achillespees- of peroneuspeesrupturen, of voetwortel- en teenfracturen
- De behandeling van syndesmoseletsel en (enkel)fracturen. Hiervoor wordt verwezen naar de tweede lijn
- De diagnostiek en behandeling van chronische enkelinstabiliteit
Achtergronden
Naar Samenvatting ›Begrippen
Naar Samenvatting ›Enkeldistorsie
Naar Samenvatting ›Acuut traumatisch enkelletsel als gevolg van een zwikletsel betreft doorgaans een inversietrauma van de achtervoet of gecombineerde plantairflexie en adductie van de voorvoet. Hierbij kan een (partiële) ruptuur ontstaan van het laterale bandcomplex. Mediale enkeldistorsies (zeer zeldzaam) zijn het gevolg van geforceerde eversie en dorsaalflexie van de enkel.
Mild enkelbandletsel
Naar Samenvatting ›Kortdurende, milde klachten na een enkeldistorsie zonder gevolgen voor de stabiliteit van de enkel. Waarschijnlijk is er sprake van lichte schade aan de ligamentaire structuren.
Matig tot ernstig enkelbandletsel (vermoeden enkelbandruptuur)
Naar Samenvatting ›Matige tot ernstige klachten na een enkeldistorsie, met subacute hematoomvorming en/of kort- of langdurende instabiliteitsklachten. Hierbij is er een hoge verdenking op een partiële of complete ruptuur van het laterale bandcomplex.
Chronische enkelinstabiliteit
Naar Samenvatting ›Klachten van door de enkel zakken (giving way), recidiverende enkeldistorsies of een gevoel van instabiliteit bij een voorgeschiedenis van ten minste 1 enkeldistorsie langer dan een jaar geleden die gepaard ging met significante klachten van onder andere pijn en zwelling.
Epidemiologie
Naar Samenvatting ›Incidentie en prevalentie
Naar Samenvatting ›- De prevalentie in de huisartsenpraktijk wordt geschat op 10 per 1000 patiënten per jaar.
- De hoogste incidentie wordt gezien in de leeftijdscategorie 12-18 jaar: 33 per 1000 patiënten voor vrouwen ten opzichte van 26 per 1000 patiënten voor mannen.
Incidentie- en prevalentiecijfers uit de huisartsenpraktijk zijn beschikbaar via het Nivel. Hierbij lopen de incidentie en prevalentie op met een piek tussen de 12-18 jaar (incidentie 33 per 1000 patiënten voor vrouwen ten opzichte van 26 per 1000 patiënten voor mannen, prevalentie 26,5 per 1000 patiënten). Naarmate de leeftijd vordert, dalen de cijfers weer. Dit geldt voor zowel mannen als vrouwen, al blijven de incidentie en prevalentie bij vrouwen altijd iets hoger dan voor mannen.
Frequentie van fractuur, distorsie of ruptuur na een inversietrauma
Naar Samenvatting ›- Er zijn hierover geen cijfers bekend uit de huisartsenpraktijk.
- Van de jaarlijks 14.600 sportgerelateerde enkelblessures behandeld op de Nederlandse spoedeisende hulpafdelingen is bij 7.600 (59%) sprake van een contusie, distorsie of bandletsel en bij 4.800 patiënten (33%) sprake van een fractuur.
Het percentage fracturen bij patiënten die na een inversietrauma de huisarts bezoeken is niet bekend. Er is geen ICPC-code specifiek voor enkelfracturen.
De meest recente cijfers over sportletsels aan de enkel zijn van VeiligheidNL en het RIVM over de periode mei tot december 2017 (sinds het beschikbaar komen van de cijfers in de huidige vorm).
Ongeveer een achtste van alle SEH-bezoeken voor een sportblessure betrof een enkelblessure (14.600 van 117.000 SEH-bezoeken). Bij 7.600 (59%) van de enkelblessures was sprake van een contusie, distorsie of bandletsel en bij een derde was er sprake van een fractuur (33%, 4.800).
Etiologie en pathofysiologie
Naar Samenvatting ›Etiologie
Naar Samenvatting ›- In Nederland ontstaan de meeste enkelblessures tijdens voetbal, gevolgd door hardlopen en volleybal.
- Enkelbandletsel komt het meeste voor bij de jongste groep sporters (≤ 17 jaar).
- Het ongevalsmechanisme is in de meerderheid van de gevallen vallen en verstappen/verzwikken, of door direct contact met een andere sporter.
In Nederland ontstaan de meeste enkelblessures tijdens voetbal, gevolgd door hardlopen en volleybal. De jongste groep sporters levert duidelijk het grootste aandeel (0-17 jaar; 44%) en neemt af met het toenemen van de leeftijd.
Het ongevalsmechanisme is in de meerderheid van de gevallen vallen of verstappen/verzwikken (59%) of ten gevolge van contact met een andere sporter (23%), gevolgd door overbelasting (9%). Vaak is de distorsie een recidief bij een eerdere blessure (60%).
Bij 10% van de arbeidsletsels betreft het de enkel.
Pathofysiologie
Naar Samenvatting ›
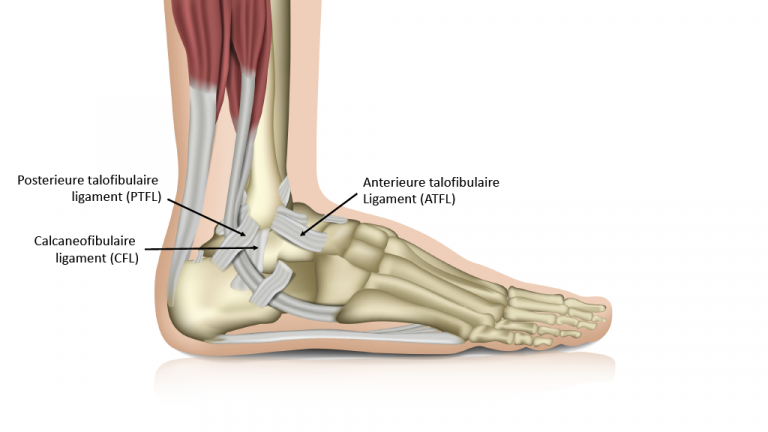
- Lateraal enkelbandletsel ontstaat door een inversietrauma van de achtervoet of gecombineerde plantairflexie en adductie van de voorvoet. Hierbij kan (partieel) enkelbandletsel ontstaan van het anterieure talofibulaire ligament en in sommige gevallen ook het calcaneofibulaire ligament (Figuur 1).
- Mediaal enkelbandletsel (zeer zeldzaam) is het gevolg van geforceerde eversie en dorsaalflexie van de enkel.
Anatomie
Het laterale enkelbandcomplex bestaat uit:
- het anterieure talofibulaire ligament (ATFL) van het anterieure tip van de fibula anteromediaal naar de talus
- het calcaneofibulaire ligament (CFL) van de tip van de fibula naar de calcaneus
- het posterieure talofibulaire ligament (PTFL)
De syndesmose kan beschouwd worden als een verlenging van het laterale ligamentencomplex.
De mediale enkelband bestaat uit het deltoïd ligament, dat een diepe en een oppervlakkige laag heeft en de mediale malleolus verbindt met de talus, het os naviculare en de calcaneus.
Pathofysiologie
- Doorgaans ontstaat enkelbandletsel door een inversietrauma van de achtervoet of gecombineerde plantairflexie en adductie van de voorvoet. Hierbij ontstaat initieel een (partieel) ruptuur van het ATFL en eventueel het CFL. Ruptuur van het PTFL is zeldzaam.
- Mediale enkeldistorsies zijn het gevolg van geforceerde eversie en dorsaalflexie van de enkel en zijn zeer zeldzaam.
- Syndesmoseletsel ontstaat door een ‘hoge enkeldistorsie’ met exorotatie, waarbij de fibula wordt weggedrukt van de tibia. Doorgaans wordt syndesmoseletsel gezien bij een enkelfractuur.
Risicofactoren
Naar Samenvatting ›De volgende risicofactoren kunnen een rol spelen bij het oplopen van primair lateraal enkelbandletsel:
- Verminderde range of motion van de enkel, met name beperking in dorsaalflexie
- Verminderde propriocepsis en balans
- Sport met fysiek contact met een andere speler, zoals voetbal, of (binnen)sporten met frequent landen na een sprong, zoals volley- of basketbal.
In de literatuur worden diverse predisponerende factoren genoemd, zoals beperkte range of motion, verminderde proprioceptie en een verminderde balans.
Daarnaast zouden mensen met een hoger (of juist lager) BMI, vrouwen en mensen met een eerdere enkeldistorsie een verhoogde kans hebben. Hierover zijn de resultaten echter tegenstrijdig.
Bij sporters lijkt het type sport een grootste risicofactor: voetbal (met name op natuurgras), indoorvolleybal en -basketbal (frequent landen na een sprong) zijn hierbij de risicosporten die ook in Nederland frequent beoefend worden.
Daarnaast lijkt enkelbandletsel vaker voor te komen naarmate het sportniveau hoger is. Bij competitiesporters lijkt het risico groter voor mannen dan voor vrouwen.
Prognose
Naar Samenvatting ›- De duur van het herstel is afhankelijk van de aard en de ernst van het letsel. De pijnklachten nemen in de eerste 2 weken veelal snel af.
- Bij een derde tot de helft van de patiënten zijn er na 1-4 jaar nog restklachten (chronische enkelinstabiliteit, pijn, recidieven).
Prognostische factoren voor een langdurig beloop zijn mogelijk de ernst van de klachten (pijnklachten, beperkte functie en belastbaarheid) en een hogere leeftijd.
Prognose en natuurlijk beloop
In een systematische review (31 onderzoeken, zowel in de eerste als tweede lijn) werd gekeken naar het natuurlijk beloop van acute enkelbandletsels wat betreft pijnklachten, recidieven, optreden van instabiliteit en prognostische factoren. In 2018 verscheen een nieuwe review, waarin nog 2 additionele studies zijn opgenomen.
De pijnklachten na een enkelbandletsel nemen in de eerste 2 weken snel af.
Na 1 tot 4 jaar is er echter bij 5 tot 46% van de patiënten nog sprake van pijnklachten, 3 tot 34% ervaren recidiefklachten, en 33 tot 55% heeft klachten van chronische instabiliteit.
Klachten van de voet of enkel leiden maar in een klein percentage van de gevallen tot langdurig arbeidsverzuim.
Prognostische factoren
Er zijn recent 2 systematische reviews verricht naar prognostische factoren.
Hierin zijn zowel data uit de eerste als de tweede lijn gebruikt. Bij Thompson et al. betreft het een systematische review van 6 prospectieve cohortstudies en 3 retrospectieve analyses van RCT’s. Keen et al. beschrijven een vanuit de NHS geïnitieerde ontwikkeling en externe validatie van een prognostisch model voor een slechte uitkomst bij acuut enkelbandletsel bij 584 patiënten, voorafgegaan door een systematische review van 9 studies.
De methodologische kwaliteit van de individuele studies is laag tot zeer laag, met name door het risico op bias (onder andere door de korte follow-upduur) en inconsistentie (aanzienlijke heterogeniteit tussen de studies).
- Voorspellers die mogelijk geassocieerd zijn met herstel op korte termijn (< 8 weken) zijn de ernst van de pijnklachten, de zwelling en functiebeperking bij presentatie, en de ernst van het letsel ingeschat door de onderzoeker.
- Op de langere termijn (< 4 maanden) lijken ook een hogere leeftijd, beperkte belastbaarheid en een niet-inversie traumamechanisme mee te spelen in het persisteren van de klachten. Ook pijnklachten bij onderzoek na 4 weken lijkt voorspellend voor een minder goede functie na 4 maanden.
- Prognostische factoren die mogelijk geassocieerd zijn met klachten na 4 maanden zijn een hogere leeftijd, het vrouwelijk geslacht en de uitgebreidheid van het letsel.
Richtlijnen diagnostiek
Naar Samenvatting ›Het doel van de diagnostiek is allereerst het uitsluiten van een enkelfractuur (zie Lichamelijk onderzoek en Evaluatie).
Indien er geen sprake is van een (vermoeden van een) fractuur:
- Schat de ernst van het enkelbandletsel in (mate van symptomen en instabiliteit).
- Identificeer mogelijke risicofactoren voor persisterende klachten dan wel een recidief.
Anamnese
Naar Samenvatting ›Vraag naar:
- tijdstip en aard van het trauma (val, kracht van buitenaf)
- pijn (ernst, lokalisatie, verloop na het trauma)
- belastbaarheid van de enkel na het trauma
- (persisterende) klachten van instabiliteit
- huidige beperking in activiteit door de klachten
- werkactiviteiten (zwaar fysiek werk), hobby’s (risicosporten)
- zelfbehandeling tot heden van de huidige distorsie
- eerdere enkelklachten of -traumata, het beloop en de behandeling daarvan
- de specifieke hulpvraag en het beoogde activiteitsniveau na herstel
Lichamelijk onderzoek
Naar Samenvatting ›Uitsluiten van fractuur
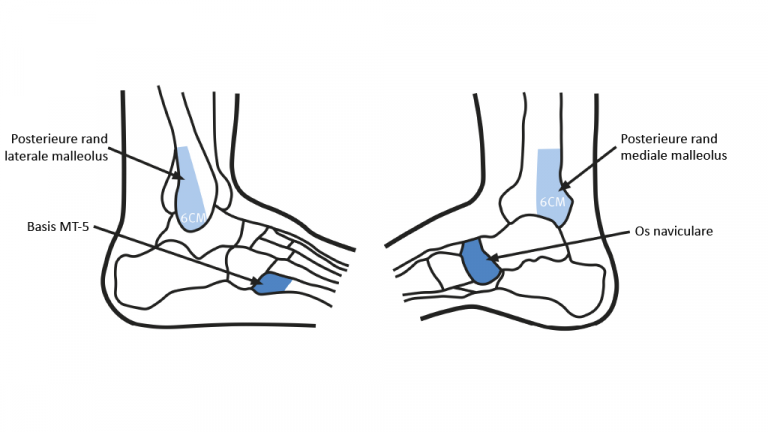
Naar Samenvatting ›Sluit tijdens het eerste consult na het trauma een fractuur uit. We bevelen hierbij de Ottawa Ankle Rules aan om te beoordelen of er een indicatie bestaat voor het aanvragen van een röntgenfoto (zie Figuur 2).
Er is een redelijke zekerheid van bewijs dat de OAR een veilige en systematische methode is om te bepalen of er een indicatie bestaat voor het aanvragen van een röntgenfoto. Hierbij voldoet de OAR aan de behoefte om vooral geen fracturen te missen en wordt het relatief hoge aantal fout-positieven geaccepteerd. Bovendien is er geen vergelijkend onderzoek van voldoende kwaliteit verricht naar het alternatief: de zuiver klinische blik van de beoordelaar. Daarnaast is de OAR reeds een transmuraal wijdverbreid een geaccepteerd communicatiemiddel.
Voor- en nadelen
- De kwaliteit van het bewijs is redelijk voor de diagnostische accuratesse van de OAR. De kans op het missen van een fractuur bij het gebruik van de OAR lijkt klein (sensitiviteit 99%, 95%-BI 97 tot 100%; specificiteit 37%, 95%-BI 31 tot 44%).
- Het gebruik van de Ottawa Ankle Rules voor het uitsluiten van een enkelfractuur na een enkeldistorsie is systematisch, betrouwbaar en wijdverbreid in zowel de eerste als tweede lijn. Het is hiermee ook een geaccepteerd intermuraal communicatiemiddel.
- De tijd om de test uit te voeren is beperkt en er zijn geen duidelijke nadelen aan het gebruik.
- Er zijn geen duidelijke nadelen aan het directe gebruik. Wel bestaat de (kleine) kans dat op basis van de OAR ten onrechte een foto wordt gemaakt (fout-positieve uitslag) met stralingsbelasting, tijdsinvestering en kosten tot gevolg.
- De toegevoegde waarde voor de diagnostische accuratesse van het gebruik van de OAR ten opzichte van het klinische oordeel van de (huis)arts zonder deze systematiek is niet onderzocht.
Kwaliteit van bewijs
De kwaliteit van bewijs van de diagnostische accuratessestudies is redelijk. Er is afgewaardeerd voor indirect bewijs (alleen tweedelijnsstudies).
Waarden en voorkeuren
De werkgroep verwacht dat voor het merendeel van de patiënten diagnostische zekerheid zwaarder weegt dan de nadelen van de uitvoering van de test en het eventueel ondergaan van een (achteraf) onnodige röntgenfoto.
Kosten
- Er zijn geen kosten of middelen gemoeid met de OAR.
- De kosten van een röntgenfoto als gevolg van een fout-positieve OAR zijn beperkt.
- De secundaire kosten (indien een patiënt bij een negatieve röntgenfoto niet terug wordt verwezen naar de huisarts, maar voor verder conservatief beleid in de twee lijn blijft) zijn doorgaans wel hoger dan een conservatieve behandeling in de eerste lijn.
- De potentiële kosten bij een gemiste fractuur (met onder andere eventueel een hersteloperatie en werkverzuim) zijn beduidend hoger dan primaire behandeling van een fractuur.
Aanvaardbaarheid
Het verrichten van de OAR zal voor de meerderheid van de patiënten acceptabel zijn. Ook het maken van een eventuele röntgenfoto bij een positieve OAR wordt ingeschat als een acceptabele consequentie.
Haalbaarheid
De OAR is een eenvoudige test en praktisch goed uitvoerbaar. De tijd om de test uit te voeren is beperkt.
Uitgangsvraag
Is het toepassen van de Ottawa Ankle Rules bij patiënten met enkeldistorsie aan te bevelen voor het uitsluiten van een enkelfractuur in de huisartsenpraktijk?
|
Patiënten |
Patiënten met enkeldistorsie met een vermoeden van een fractuur in de huisartsenpraktijk |
|---|---|
|
Indextest |
Ottawa Ankle Rules (triage voorafgaand aan röntgenonderzoek) |
|
Referentietest |
Röntgenonderzoek |
|
Uitkomstmaten |
|
Achtergrond
Welke scenario’s worden vergeleken?
- Scenario 1: alle patiënten met vermoeden van een enkelfractuur krijgen vervolgonderzoek (röntgenfoto).
- Scenario 2 (toepassen Ottawa Ankle Rules, OAR): röntgenfoto voorbehouden aan patiënten met een positieve OAR. Een correcte toepassing van de OAR reduceert mogelijk het aantal onnodige röntgenfoto’s.
|
Uitkomstmaat |
Gevolgen |
Patiëntrelevante consequenties (gebaseerd op gevolgen) |
Importantie |
|---|---|---|---|
|
Terecht-positieven |
Enkelfractuur wordt bevestigd met een röntgenfoto en passende zorg (waaronder immobilisatie of operatie) wordt ingezet. |
Lichamelijk onderzoek (nodig voor het toepassen van de OAR) kan iets pijn doen. |
8 |
|
Fout-positieven |
Een enkelfractuur wordt alsnog uitgesloten bij vervolgonderzoek (röntgenfoto). |
Lichamelijk onderzoek kan iets pijn doen. |
7 |
|
Terecht-negatieven |
Een enkelfractuur wordt terecht uitgesloten. Geen vervolgonderzoek (röntgenfoto) nodig. |
Geen doorverwijzing, geen stralingsbelasting, geen wachttijd. Mogelijk wel onrust bij patiënt ondanks juiste diagnose. Minimale zorgkosten. |
7 |
|
Fout-negatieven |
Een enkelfractuur wordt onterecht uitgesloten. Er wordt geen röntgenonderzoek gedaan. Uitgestelde diagnose enkelfractuur. |
Verslechtering uitkomsten (meer pijn, functiebeperking, niet-genezende fractuur) door latere diagnose en mogelijk minder voordeel van behandeling. |
9 |
|
Belasting van de test |
OAR: dit is lichamelijk onderzoek. |
Lichamelijk onderzoek kan iets pijn doen, maar de belasting voor de patiënt is verder verwaarloosbaar. |
|
|
Röntgenfoto: dit is aanvullend onderzoek. |
De hoeveelheid straling die gebruikt wordt voor röntgenonderzoek is zo klein dat er bij een eenmalig onderzoek geen schadelijke effecten te verwachten zijn. Een röntgenfoto vergt doorgaans een bezoek aan het ziekenhuis of diagnostisch centrum, wat kan leiden tot onnodig onderzoek, langere wachttijd en onnodig aanspreken van het eigen risico. |
||
|
Belasting op middelen (kosten) |
OAR: deze zijn zeer laag in verhouding tot het alternatief (röntgenfoto). |
|
|
| Röntgenfoto: bezoek aan ziekenhuis of diagnostisch centrum voor ondergaan aanvullend onderzoek. | |||
Gevolgen en consequenties van diagnostische testeigenschappen
Bij een positieve OAR volgt een röntgenfoto ter uitsluiting van een fractuur. Wordt een fractuur vastgesteld, dan volgt behandeling in de tweede lijn. In het geval van een fout-negatieve testuitslag wordt (onterecht) geen vervolgonderzoek (röntgenfoto) gedaan om de werkelijke oorzaak van de klachten te achterhalen. Dit kan tot vertraging in de diagnostiek leiden en mogelijk tot complicaties, doordat de enkelfractuur niet of te laat wordt behandeld. Bij een fout-positieve uitslag wordt onterecht wel röntgenonderzoek verricht. Het gevolg van een fout-positieve uitslag (overdiagnostiek) is echter minder groot dan het gevolg van een fout-negatieve uitslag (onderbehandeling). De werkgroep heeft daarom vooraf bepaald het meeste belang te hechten aan zo min mogelijk fout-negatieve testuitslagen van de OAR. De sensitiviteit van de OAR moet dus hoog genoeg zijn. Er wordt minder waarde gehecht aan fout-positieve testuitslagen.
Methoden
Zoeken en selecteren literatuur
Er is een systematische literatuurzoekactie naar SR’s en RCT’s uitgevoerd in PubMed in april 2020.
Resultaten
Diagnostische testeigenschappen
Resultaat zoekactie
De zoekactie leverde een systematische review en meta-analyse op over de diagnostische waarde van de Ottawa Ankle Rules bij enkelbandletsel.
Aanvullende diagnostische accuratesse studies hebben we buiten beschouwing gelaten, omdat dit een grote, recente systematische review betrof
Beschrijving onderzoeken
In de meta-analyse werden 66 diagnostische accuratesse-onderzoeken geïncludeerd. Van de 41 studies waarin alleen volwassenen werden geïncludeerd, rapporteerden 23 studies (in 22 artikelen) de accuratesse van de Ottawa Ankle Rules en 21 studies de accuratesse van de Ottawa Midfoot en Ankle Rules. De referentietest was een röntgenfoto of fractuur gemeld bij telefonische follow-up. De gemiddelde leeftijd varieerde van 20,3 tot 42 jaar.
Diagnostische testeigenschappen
Zie tabel 2 voor de samenvatting van de resultaten van de diagnostische accuratesse-onderzoeken. Data zijn gebaseerd op 10.036 patiënten met een enkeldistorsie, waarvan 1.437 patiënten (14%) daadwerkelijk een enkelfractuur hadden. De gepoolde sensitiviteit is 99,4% (95%-BI 97,3 tot 99,9%). De gepoolde specificiteit is 37,1% (95%-BI 31,1 tot 43,5%). Studiespecifieke schattingen van de sensitiviteit waren over het algemeen homogeen (interkwartielrange (IQR) 97-100%); er was echter een aanzienlijke heterogeniteit in specificiteit (IQR, 29-47%).
|
Gepoolde sensitiviteit: 0,99 (95%-BI 0,97 tot 1,00) | Gepoolde specificiteit: 0,37 (95%-BI 0,31 tot 0,43) |
||||
|
Testresultaat |
Number of results per 1.000 patients tested (95%-BI) |
Aantal patiënten |
Certainty of the Evidence (GRADE) |
|
|---|---|---|---|---|
|
Prevalentie 14% Zoals gezien bij SEH |
Prevalentie 2% Zoals gezien bij huisartspraktijk |
|||
|
Terecht-positieven |
139 (136 tot 140) |
20 (19 tot 20) |
1448 |
⨁⨁⨁◯ |
|
Fout-negatieven |
1 (0 tot 4) |
0 (0 tot 1) |
||
|
Terecht-negatieven |
319 (267 tot 374) |
364 (305 tot 426) |
8636 |
⨁⨁◯◯ |
|
Fout-positieven |
541 (486 tot 593) |
616 (554 tot 675) |
||
|
BI: Betrouwbaarheidsinterval |
||||
In de meta-analyse is geen onderscheid gemaakt naar tijd waarin een patiënt zich meldt bij de SEH (binnen 48 uur of later). Een eerdere systematische review suggereerde dat de beoordeling het meest betrouwbaar is binnen 48 uur na een trauma (5 studies; 1.718 patiënten; sensitiviteit 99,6%, 95%-BI 98,2 tot 100%; specificiteit 27,9%, 95%-BI 24,7 tot 31,5%). Na 48 uur was de gepoolde sensitiviteit 97,3% (95%-BI 95,9 tot 98,5%) en de specificiteit 36,6% (95%-BI 19,9 tot 46,8%). Bij 4 van de 5 studies binnen 48 uur betrof het een onderzoek bij kinderen. Door het verschil in leeftijd tussen de populaties is het onzeker of er een verschil in accuratesse van de OAR bestaat binnen of buiten 48 uur.
Kwaliteit van bewijs
Het risico op vertekening van de geïncludeerde studies is beoordeeld met de tool QUADAS-2. Verreweg de meeste diagnostische accuratessestudies zijn methodologisch goed uitgevoerd. Slechts in enkele studies heeft niet iedereen een referentietest (röntgenfoto) gekregen of betrof het een retrospectieve studie. Voor risk of bias is daarom niet afgewaardeerd. Er is afgewaardeerd voor indirect bewijs, omdat al het onderzoek in de tweede lijn is uitgevoerd (kans op fractuur rond 15% op de SEH en 1-4% in de huisartsenpraktijk). Bovendien is er afgewaardeerd voor de inconsistentie in de specificiteit. Er zijn geen aanwijzingen dat de kwaliteit van bewijs afgewaardeerd zou moeten worden voor inconsistentie in de sensitiviteit, risico op bias, onnauwkeurigheid van de uitkomsten of publicatiebias. De kwaliteit van bewijs voor de diagnostische testeigenschappen komt uit op redelijk tot laag.
Directe gevolgen van de test (belasting voor de patiënt en kosten)
Lichamelijk onderzoek door middel van toepassing van de OAR is weinig belastend voor de patiënt. Een groot voordeel van de triage door middel van de OAR is dat er mogelijk minder röntgenfoto’s hoeven te worden aangevraagd, terwijl met 99% zekerheid een fractuur kan worden uitgesloten. Een röntgenfoto vergt daarentegen een bezoek aan het ziekenhuis of een diagnostisch centrum, wat kan leiden tot onnodig onderzoek, langere wachttijd en het nodeloos aanspreken van het eigen risico.
Behandelconsequenties
Er zijn geen studies gevonden waarbij onderzocht is of de OAR invloed heeft op de uiteindelijke behandeluitkomst van enkelbandletsel of een enkelfractuur. Bij een terecht-positieve OAR is de behandeluitkomst uiteindelijk afhankelijk van de aard van de fractuur en hoe deze behandeld wordt (conservatief of operatief). Bij een fout-negatieve OAR ontstaat er een delay van behandeling. Dit kan significante gevolgen hebben voor de behandelopties, behandeluitkomst en zorgkosten. Bij een fout-positieve OAR wordt wel een aanvullende röntgenfoto gemaakt, maar dit heeft geen gevolgen voor de behandeling, omdat deze hetzelfde blijft als bij een terecht-negatieve OAR.
Conclusie
Diagnostische testeigenschappen
Er is redelijke zekerheid (kwaliteit van het bewijs: redelijk) over de diagnostische testeigenschappen van de Ottawa Ankle Rules (sensitiviteit 99%, 95%-BI 97 tot 100%; specificiteit 37%, 95%-BI 31 tot 44%) voor het uitsluiten van een enkelfractuur bij patiënten met een enkeldistorsie in de huisartsenpraktijk.
Behandelconsequenties
Er is sprake van veel onzekerheid (kwaliteit van het bewijs: zeer laag) over de behandelconsequenties bij een enkelfractuur.
| Indicatie voor röntgenfoto van de enkel | Indicatie voor röntgenfoto van de voet |
|---|---|
| Pijn in de regio van de malleoli én 1 van de volgende bevindingen: | Pijn in de regio van de midvoet én 1 van de volgende bevindingen: |
|
|
Wees daarnaast bedacht op andere (begeleidende) letsels (zie ook detail Pathofysiologie), met name:
- syndesmoseletsel bij (antero)laterale pijnklachten boven het niveau van de enkel
- avulsiefracturen van de calcaneus
- hogere fibulafracturen bij drukpijn ter hoogte van het proximale fibulakopje
Beoordelen ernst van het enkelbandletsel
Naar Samenvatting ›- Maak onderscheid tussen mild en matig tot ernstig enkelbandletsel als er geen aanwijzingen voor een fractuur zijn.
- Het is met lichamelijk onderzoek niet mogelijk om een betrouwbaar onderscheid te maken tussen een partiële en volledige enkelbandruptuur.
- Overweeg uitgesteld onderzoek na 5-7 dagen indien de acute klachten het onderzoek bemoeilijken. De initiële acute pijnklachten en zwelling zijn dan doorgaans verminderd en een eventueel hematoom is zichtbaar geworden.
Let bij het lichamelijk onderzoek op:
- zwelling (plaats en omvang)
- hematoomvorming distaal van de malleoli (meestal pas na enkele dagen zichtbaar)
- drukpijn rondom de laterale malleolus (met name het anterieure talofibulaire en het calcaneofibulaire ligament)
Testen van de enkelstabiliteit
Naar Samenvatting ›- Maak bij twijfel tussen mild en matig tot ernstig enkelbandletsel een inschatting van de stabiliteit.
- Overweeg de voorste schuifladetest te gebruiken om de enkelstabiliteit in te schatten. Beschouw de bevindingen altijd in de context van de anamnese en andere symptomen voor de inschatting van de ernst van de distorsie.
- Vergelijk de aangedane enkel altijd met de niet-aangedane zijde ter uitsluiting van fysiologische laxiteit.
Voorste schuifladetest
Voor het testen van de enkelstabiliteit wordt vaak de voorste schuifladetest gebruikt. De studies die we vonden naar de diagnostische waarde van de voorste schuifladetest waren gedateerd en/of van beperkte methodologische kwaliteit. Hierdoor zijn we onzeker over de diagnostische accuratesse van de voorste schuifladetest.
Alternatieven
Anamnestisch kunnen ‘giving way’-klachten en onzekerheid bij het lopen op een oneffen ondergrond een aanwijzing zijn voor instabiliteit. De correlatie tussen patiëntgerapporteerde klachten en klinische instabiliteit is echter onbekend. Er zijn geen alternatieve testen gevonden in de literatuur voor het beoordelen van de klinische instabiliteit die geschikt zijn voor eerstelijns onderzoek bij acuut enkelbandletsel.
Conclusie
Om onderscheid te maken tussen een enkelbanddistorsie en enkelbandletsel met een hoge verdenking op een (partiële) enkelbandruptuur, lijkt een combinatie van anamnese, inspectie, palpatie en klinische beoordeling van de enkelinstabiliteit het meest betrouwbaar.
Overwegingen
De werkgroep is van mening dat het inschatten van enkelinstabiliteit bij het lichamelijk onderzoek waarde heeft als onderdeel van de inschatting van de ernst van een enkeldistorsie. Het niet verrichten van lichamelijk onderzoek leidt mogelijk tot een lichtere inschatting van het letsel door gebrek aan objectivering. Dit kan onderbehandeling tot gevolg hebben. De voorste schuifladetest is voor zover bekend de enige beschikbare lichamelijke test voor enkelinstabiliteit die geschikt is voor gebruik in de eerstelijnspraktijk.
Uitvoering:
- Plaats de patiënt in rugligging of zittend met het bovenbeen op de onderzoeksbank en het onderbeen afhangend.
- Omvat de hiel en ondersteun de voetzool met de onderarm.
- Plaats de enkel in 15º plantairflexie.
- Omvat met de andere arm de voorzijde van het onderbeen ongeveer 10 cm boven de enkel.
- Vraag de patiënt te ontspannen en beweeg de voet naar ventraal bij een gefixeerd onderbeen.
Een alternatieve uitvoering, bijvoorbeeld bij een patiënt die zich moeilijk kan ontspannen, is als volgt:
- Plaats de patiënt geheel zittend op de onderzoeksbank met de knie in flexie en de hiel op de onderzoeksbank.
- Omvat de tibia boven de enkel.
- Vraag de patiënt te ontspannen en beweeg de tibia richting de onderzoeksbank, waardoor een posterieure translatie van de tibia ten opzichte van de voet ontstaat, parallel aan het enkelgewricht.
De test is positief indien de voet ten opzichte van het onderbeen meer naar ventraal beweegt in vergelijking met de gezonde zijde.
Aanvullend onderzoek
Naar Samenvatting ›Röntgenonderzoek
Naar Samenvatting ›Uitsluiten enkelfractuur
Naar Samenvatting ›We bevelen een röntgenfoto aan bij een vermoeden van een fractuur.
- Vermeld bij de aanvraag de relevante bevindingen van het lichamelijk onderzoek.
- Stel eventueel het maken van een röntgenfoto uit tot de volgende (werk)dag bij een lage verdenking op een fractuur (geen standsafwijking, weinig pijn, zwelling of hematoom). Geef in dit geval het advies om het been rust te geven en hoog te houden totdat de foto gemaakt is.
- Stel het maken van een röntgenfoto tot de volgende dag niet uit bij:
- hoge verdenking op een enkelfractuur op basis van bijvoorbeeld forse pijnklachten, standsafwijking of het traumamechanisme, waarbij acute behandeling wenselijk is
- aanwijzingen voor bedreiging van de huid (gespannen huid waarbij de vascularisatie in gevaar komt door forse zwelling of een evidente standsafwijking)
Uitsluiten andere fracturen
Naar Samenvatting ›Verricht op indicatie aanvullende röntgenfoto’s als er een vermoeden is van ander (begeleidend) letsel of consulteer (zie Consultatie en verwijzing).
Overig aanvullend onderzoek
Naar Samenvatting ›We bevelen overige aanvullende diagnostiek (echo, MRI) niet aan bij acuut lateraal enkelbandletsel.
Naast conventioneel röntgenonderzoek bestaan er mogelijkheden voor aanvullend onderzoek met echografie, MRI of artrografie. Er zijn enkele, niet-recente studies beschikbaar over de diagnostische waarde hiervan na een enkeldistorsie.
De werkgroep is van mening dat de toegevoegde waarde van aanvullend onderzoek buiten conventioneel röntgenonderzoek bij een primaire enkeldistorsie in de eerste lijn beperkt is, omdat:
- de prevalentie van aandoeningen anders dan ligamentair letsel waarbij dergelijk aanvullend onderzoek geïndiceerd is, zoals osteochondrale defecten, syndesmoseletsel of bij röntgenologisch gemiste fracturen, erg laag is;
- de diagnostische waarde van echografie, MRI en artrografie ongeveer gelijk lijkt aan uitgesteld hernieuwd lichamelijk onderzoek. Artrografie wordt daarnaast niet aanbevolen, omdat het een invasief onderzoek is en het geen consequenties heeft voor de behandeling.
- het gebruik van stressopnames is obsoleet gezien het gebrek aan toegevoegde waarde en belasting van de patiënt.
Evaluatie
Naar Samenvatting ›Vermoeden van enkelfractuur
Naar Samenvatting ›Er is een vermoeden van een enkelfractuur bij een positieve Ottawa Ankle Rules (figuur 2).
Mild enkelbandletsel
Naar Samenvatting ›Stel de diagnose mild enkelbandletsel bij (een combinatie van):
- redelijke belastbaarheid
- milde tot matige zwelling en pijn (met name geen ernstige pijnklachten aan de voor- en onderzijde van de laterale malleolus)
- geen/weinig hematoomvorming
- geen/nauwelijks klachten of tekenen van enkelinstabiliteit (in vergelijking met de niet-aangedane zijde)
Matig tot ernstig enkelbandletsel
Naar Samenvatting ›Stel de diagnose matig tot ernstig enkelbandletsel bij (een combinatie van):
- matige tot geen belastbaarheid
- matige tot ernstige pijn bij palpatie van de voor- en onderzijde van de laterale malleolus
- duidelijke zwelling en hematoomvorming
- klachten of tekenen van enkelinstabiliteit (in vergelijking met de niet-aangedane zijde)
Richtlijnen beleid
Naar Samenvatting ›Voorlichting en advies
Naar Samenvatting ›Mild enkelbandletsel
Naar Samenvatting ›Leg uit dat:
- de enkel is verzwikt en dat dit geleid heeft tot lichte schade aan de enkelbanden
- de patiënt de enkel op geleide van de pijn mag belasten
- voor de eerste dagen een elastische bandage (buisverband) of een drukverband kan worden aangelegd, eventueel aangevuld met elleboogkrukken
- het hervatten van de normale activiteiten in de regel binnen 1-2 weken mogelijk is
Matig tot ernstig enkelbandletsel
Naar Samenvatting ›Leg uit dat:
- de enkel zodanig is verzwikt dat de enkelbanden waarschijnlijk gedeeltelijk of volledig gescheurd zijn
- het herstel doorgaans enkele weken (werkhervatting) tot maanden (sporten) in beslag zal nemen
- de enkel in de herstelfase (bijvoorbeeld na inspanning) nog klachten kan geven (pijn, zwelling en een onzeker gevoel)
- functionele mobilisatie belangrijk is voor het herstel. Stimuleer de patiënt hier bewust mee aan de slag te gaan
Adviseer:
- de patiënt de enkel op geleide van de pijn te belasten
- dagelijkse oefeningen:
- tijdens zitten of liggen geregeld plantair- en dorsaalflexie uitvoeren
- lopen met aandacht voor het recht naar voren zetten van de enkel en normale afwikkeling van de voet
- de belasting geleidelijk op te voeren door de paslengte en duur van het lopen te verlengen; bouw juist iets af indien de enkelklachten toenemen tijdens of na het oefenen
Sporthervatting
Naar Samenvatting ›- Patiënten met matig tot ernstig enkelbandletsel die willen sporten, kunnen doorgaans na 6 weken de training geleidelijk hervatten.
- Adviseer te starten met fietsen, zwemmen, of (hard)lopen op een egale ondergrond.
- Adviseer het hervatten van wedstrijdsport pas indien trainingen goed worden volbracht en het looppatroon genormaliseerd is.
Thuisarts
Naar Samenvatting ›Verwijs naar de informatie over een enkelverzwikking op thuisarts.nl, die is gebaseerd op deze NHG-Standaard. Hier zijn ook instructies voor thuisoefeningen te vinden en een indicatief schema van revalidatiedoelstellingen (zie ook Bijlage).
Niet-medicamenteuze behandeling
Naar Samenvatting ›RICE
Naar Samenvatting ›Overweeg (onderdelen van) de RICE-adviezen te gebruiken.
- RICE staat voor rust, ijs (cryotherapie), compressie (drukverband), elevatie (hoog leggen van het been).
- Benadruk hierbij het belang van vroege mobilisatie op geleide van de klachten.
- Het is onzeker (gebrek aan bewijs) of het gebruik van RICE tot minder pijn of zwelling, of een snellere revalidatie leidt.
- Bespreek samen met de patiënt de voor- en nadelen en maak een afweging over het gebruik van RICE-onderdelen.
Rust, IJs, Compressie en Elevatie (RICE) is van oudsher een hoeksteen van de initiële behandeling van een enkeldistorsie. Uit een poll op HAweb, waar 54 huisartsen op reageerden, blijkt dat 92% de behandeling start met RICE en adviezen. Ook is RICE vaak de behandeling van keuze in controlegroepen van RCT’s naar andere vormen van behandeling (zie detail Thuisoefeningen of begeleide oefentherapie).
Een systematische review over het effect van RICE bij acuut enkelbandletsel uit 2012 includeerde 11 vergelijkende studies met in totaal 868 patiënten. De geïncludeerde studies waren doorgaans van oudere datum (voor 1990) en van zeer lage kwaliteit. De resultaten worden kort beschreven per RICE-onderdeel.
Rust
Vermijding van activiteiten waarbij de enkel en het beschadigde weefsel worden belast, leidt in theorie tot vermindering van metabole stress en voorkomt verstoring van het initiële herstel. Er zijn echter ook duidelijke aanwijzingen dat vroege mobilisatie wel leidt tot een betere beweeglijkheid en functie op de langere termijn.
IJs
Met ijs wordt iedere vorm van cryotherapie bedoeld. Het doel is vasoconstrictie en vermindering van metabole stress, hematoomvorming en pijn. Er zijn geen onderzoeken van goede kwaliteit die cryotherapie vergelijken met geen interventie. Er zijn wel studies waar cryotherapie als controlegroep wordt gebruikt, vaak in combinatie met andere elementen van RICE. In deze studies wordt ook in de RICE-groep vaak een afname van pijnklachten en zwelling, en toename van functie gezien.
Compressie
Met compressie beoogt men vermindering van hematoomvorming en zwelling. Compressie kan bereikt worden met een elastische bandage, drukverband, tape of brace. De vergelijkende onderzoeken die het effect van compressie of de diverse manieren van compressie onderzoeken hebben tegenstrijdige resultaten.
Elevatie
Door elevatie van de enkel verminderen de zwelling en hematoomvorming, en wordt de drainage van exudaat bevorderd. Er zijn geen vergelijkende onderzoeken over dit onderdeel van de behandeling.
Conclusie
Hoewel RICE een veelvoorkomende behandeling is in de eerste fase na een enkeldistorsie, is er nagenoeg geen bewijs voor het effect van de individuele onderdelen ervan op de uitkomst. Er is geen bewijs dat deze maatregelen tot minder pijn of zwelling of een snellere revalidatie leiden. Daarom kunnen ze niet worden geadviseerd, maar evenmin worden ontraden. De afweging om de verschillende onderdelen van RICE te adviseren zal op individueel niveau, na bespreking van de voor- en nadelen met de patiënt, moeten worden gemaakt. Hierbij dienen deze adviezen niet in de weg te staan van vroege mobilisatie op geleide van klachten.
Thuisoefeningen of begeleide oefentherapie
Naar Samenvatting ›Thuisoefeningen
Naar Samenvatting ›Overweeg alle patiënten met enkelbandletsel thuisoefeningen te adviseren.
- Thuisoefeningen verminderen mogelijk de kans op een recidief, maar het is onzeker of thuisoefeningen de kans op enkelinstabiliteit of pijn verkleinen.
- Verwijs voor de informatie en instructies naar thuisarts.nl.
- Zie de bijlage voor het indicatief schema revalidatiedoelstellingen.
Thuisoefeningen verminderen in vergelijking met alleen de gebruikelijke adviezen mogelijk de kans op een recidief, maar het is onzeker of de kans op pijn of enkelinstabiliteit ook kleiner wordt. Voor begeleide oefentherapie is er een lage kwaliteit van bewijs dat er vergeleken met alleen de gebruikelijke adviezen niet of nauwelijks verschil is in percentage excellent herstel, pijn, enkelfunctie en optreden recidief op 6 maanden.
Er is een lage kwaliteit van bewijs dat er mogelijk niet of nauwelijks verschil is in subjectief herstel, enkelinstabiliteit en enkelfunctie tussen thuisoefeningen en begeleide oefentherapie. Wel is het onzeker of de kans op een recidief hoger is bij thuisoefeningen vergeleken met begeleide oefentherapie en kan de therapietrouw minder zijn bij ongesuperviseerde oefeningen.
Aangezien er geen duidelijke nadelen zijn verbonden aan thuisoefeningen voor patiënten, meent de werkgroep dat er voldoende bewijs is om thuisoefeningen aan alle patiënten te adviseren. Op basis van het bewijs wordt tevens terughoudendheid met begeleide oefentherapie geadviseerd. Wel is de werkgroep van mening dat bepaalde groepen patiënten baat kunnen hebben bij begeleide oefentherapie, zoals patiënten met een duidelijke persoonlijke voorkeur hiervoor, (zeer) hoogrisicosporters, recidivisten of patiënten met bewegingsangst. Het advies is om met deze patiënten de voor- en nadelen te bespreken om samen tot een besluit te komen.
Voor- en nadelen
- Er is mogelijk niet of nauwelijks verschil in subjectief herstel, enkelinstabiliteit en enkelfunctie tussen thuisoefeningen en begeleide oefentherapie.
- We zijn onzeker of de kans op een recidief hoger is bij thuisoefeningen vergeleken met begeleide oefentherapie.
Kwaliteit van bewijs
De kwaliteit van bewijs is laag tot zeer laag door risico op vertekening (risk of bias, met name door het niet kunnen blinderen van de behandelingen en, voor sommige uitkomstmaten, het slechts beschikbaar zijn van 1 studie) en onnauwkeurigheid.
Waarden en voorkeuren
De werkgroep verwacht dat er variatie is tussen patiënten in de afweging van de voor- en nadelen van beide interventies.
Kosten
Er zijn kosten verbonden aan begeleide oefentherapie (circa € 30 tot € 40 per sessie; het aantal behandelingen wisselt per patiënt en is afhankelijk van de ernst van het letsel). Vergoeding is afhankelijk van het type zorgverzekering van de individuele patiënt. Er zijn geen kosten verbonden aan thuisoefeningen.
Aanvaardbaarheid
Doorgaans zullen zowel thuisoefeningen als begeleide oefentherapie acceptabel zijn voor patiënten. Een minderheid ondervindt duidelijke bezwaren door de kosten, tijdsinvestering of perceptie van het nut van begeleide oefentherapie.
Haalbaarheid
Zowel thuisoefeningen als begeleide oefentherapie zijn in principe voor patiënten haalbaar. Een belangrijk punt bij met name thuisoefeningen is echter het bewaken van de therapietrouw.
Voor- en nadelen
- Thuisoefeningen verminderen mogelijk de kans op een recidief (kwaliteit van bewijs: laag).
- Het is onzeker of thuisoefeningen de kans op enkelinstabiliteit of pijn verkleinen (kwaliteit van bewijs: zeer laag).
- Er zijn geen nadelen aan het doen van thuisoefeningen.
Kwaliteit van bewijs
De kwaliteit van het bewijs is laag tot zeer laag door het risico op vertekening (risk of bias; het niet kunnen blinderen van de behandeling, lage patiëntaantallen, grote lost-to-follow-up) en onnauwkeurigheid.
Waarden en voorkeuren
De werkgroep verwacht weinig variatie in de manier waarop patiënten de voor- en nadelen afwegen, waarbij patiënten doorgaans gemotiveerd zullen zijn voor het verrichten van thuisoefeningen.
Kosten
De directe kosten van thuisoefeningen zijn niet hoger dan alleen de gebruikelijke adviezen. Het vereist wel een (relatief kleine) tijdsinvestering voor uitleg aan de patiënt.
Aanvaardbaarheid
Thuisoefeningen zullen voor de meeste patiënten acceptabel zijn.
Haalbaarheid
In beginsel zijn thuisoefeningen voor patiënten haalbaar. Er is wel twijfel over de therapietrouw en adequate uitvoering van de oefeningen.
Uitgangsvraag
Zijn thuisoefeningen (I) in vergelijking met begeleide oefentherapie (C) aan te bevelen bij de behandeling van patiënten met acuut enkelbandletsel (P)?
| Patiënten | Patiënten met acuut enkelbandletsel |
|---|---|
| Interventie | Thuisoefeningen |
| Vergelijking | Begeleide oefentherapie |
| Uitkomstmaten |
|
Achtergrond
De effectiviteit van thuisoefeningen in vergelijking met begeleide oefentherapie bij patiënten met een acuut enkelbandletsel is onduidelijk.
Methoden
Er is een systematische literatuurzoekactie naar SR’s en RCT’s uitgevoerd in PubMed in februari 2020.
Resultaten
Resultaat zoekactie
De zoekactie leverde een systematische review naar de effectiviteit van thuisoefeningen vergeleken met begeleide oefentherapie op. Een aanvullende search na de zoekdatum van dit literatuuronderzoek leverde 1 aanvullende RCT op.
Onderzoekskarakteristieken
Feger et al. (2015) includeerden 3 RCT’s met in totaal 220 patiënten met acuut enkelbandletsel (graad 1-3), waarin de effectiviteit van thuisoefeningen werd vergeleken met begeleide oefentherapie. De follow-upduur varieerde van einde interventie tot 12 maanden. De gemiddelde leeftijd van de deelnemers varieerde van 27 tot 37 jaar, de meerderheid was man (range 58-62%) en 80-100% was sporter (variërend van 50-100% recreatief).
Punt et al. (2016) keken in hun RCT naar het effect van thuisoefeningen met behulp van Nintendo Wii Fit. Mogelijke bezwaren over de beschikbaarheid en kosten hiervan maakt deze vorm van thuisoefeningen niet breed inzetbaar in de eerste lijn en is daarom verder niet meegenomen.
Effectiviteit en bijwerkingen
Bekijk de tabel voor de samenvatting van de resultaten uit de systematische review van Feger et al. (2015).
Enkelfunctie is gemeten met de Lower Limb Task Questionnaire (LLTQ) en de Motor Activity Scale. Voor beide subschalen van de LLTQ (activiteit en ADL) wordt een daling van 4 punten als klinisch relevant beschouwd. Bij de Motor Activity Scale (range 0-6 uitgevoerde taken) wordt een stijging van 1 punt als klinisch relevant beschouwd.
De instabiliteit werd getest met een aangepaste versie van de test van Romberg en de éénbeen-hoptest.
Conclusie
- Er is mogelijk niet of nauwelijks verschil in subjectief herstel na 3 en 12 maanden na het letsel (kwaliteit van bewijs: laag).
- Er is mogelijk niet of nauwelijks verschil in verbetering van de enkelinstabiliteit na 3 en 12 maanden na het letsel (kwaliteit van bewijs: laag).
- Er is mogelijk niet of nauwelijks verschil in verbetering van de enkelfunctie (na 2 weken?) (kwaliteit van bewijs: laag).
- We zijn onzeker of de kans op een recidief hoger is bij thuisoefeningen vergeleken met begeleide oefentherapie (kwaliteit van bewijs: zeer laag).
Uitgangsvraag
Zijn thuisoefeningen in combinatie met gebruikelijke adviezen (Rust, IJsapplicatie, Compressie, Elevatie (RICE)) (I) versus alleen gebruikelijke adviezen (C) aan te bevelen bij de behandeling van patiënten met acuut enkelbandletsel (P)?
| Patiënten | Patiënten met acuut enkelbandletsel |
|---|---|
| Interventie | Thuisoefeningen |
| Vergelijking | Geen thuisoefeningen |
| Uitkomstmaten |
|
Achtergrond
De effectiviteit van thuisoefeningen in combinatie met gebruikelijke adviezen (RICE) in vergelijking met alleen gebruikelijke adviezen bij patiënten met acuut enkelbandletsel is onduidelijk.
Methoden
Er is een systematische literatuurzoekactie naar SR’s en RCT’s uitgevoerd in PubMed in februari 2020.
Resultaten
Resultaat zoekactie
De zoekactie leverde een recente systematische review op naar de effectiviteit van oefeningen (begeleide oefentherapie) bij patiënten met acuut enkelbandletsel. Een aanvullende search na de zoekdatum van dit literatuuronderzoek leverde geen aanvullende RCT’s op.
Onderzoekskarakteristieken
Bleakley et al. (2019) includeerden 2 RCTs waarin thuisoefeningen werden vergeleken met geen thuisoefeningen bij sporters met acuut enkelbandletsel. De overige 5 geïncludeerde RCT’s voldeden niet aan de PICO: 2 RCT’s vergeleken thuisoefeningen met oefentherapie, 1 RCT vergeleek oefentherapie met gebruikelijke adviezen, en in 2 andere RCT’s werd de effectiviteit van vroege fysiotherapie vergeleken met reguliere fysiotherapie.
Wester et al. (1996) includeerde 61 sporters (minimaal 2 uur sporten/week; voetbal, handbal, volleybal et cetera) met acuut enkelbandletsel (graad 2) op de SEH van een ziekenhuis in Denemarken. 48 deelnemers voltooiden de studie. De interventie betrof oefeningen op een balance board voor een periode van 12 weken, start 1 week na letsel. De follow-upduur was 7,5 maanden. De gemiddelde leeftijd van de deelnemers was 25 jaar en de meerderheid was man (60%).
Hupperets et al. (2009) includeerden 522 sporters (gemiddeld 2,3 uur sporten/week, alle sportniveaus) met acuut lateraal enkelbandletsel op de SEH, in de huisartsenpraktijk of uit een fysiotherapiepraktijk in Nederland. De interventie betrof 3 x per week (maximaal 30 minuten) proprioceptieoefeningen op een balance board voor een periode van 8 weken (oplopende zwaarte). De follow-upduur was 1 jaar. De gemiddelde leeftijd van de deelnemers was 26 jaar en de helft was man (52%).
Effectiviteit en bijwerkingen
Bekijk de tabel voor de samenvatting van de resultaten.
Conclusie
- Thuisoefeningen verminderen mogelijk de kans op een recidief (kwaliteit van bewijs: laag).
- We zijn onzeker of thuisoefeningen de kans op enkelinstabiliteit verkleinen (kwaliteit van bewijs: zeer laag).
- We zijn onzeker of thuisoefeningen de kans op pijn in rust en tijdens activiteit verkleinen (kwaliteit van bewijs: zeer laag).
- Er is niet gerapporteerd over de uitkomst enkelfunctie.
Begeleide oefentherapie
Naar Samenvatting ›Wees terughoudend met het adviseren van begeleide oefentherapie bij patiënten met enkelbandletsel.
- Bespreek de voor- en nadelen en maak samen een keuze.
- Bespreek dat er niet of nauwelijks verschil lijkt te zijn in herstel van de klachten, vermindering van pijn of optreden van een recidief en dat er gebrek aan bewijs is op basis van de huidige onderzoeken.
Overweeg wel gesuperviseerde mobilisatie en revalidatie bij patiënten bij wie er op basis van patiëntkenmerken, voorkeuren, zelfredzaamheid en motivatie twijfel is over de succeskans van zelfstandig herstel en/of een duidelijk voordeel wordt verwacht op basis van de behandeldoelen. Bespreek hierbij het gebrek aan bewijs op basis van de huidige onderzoeken.
Voor begeleide oefentherapie is er een lage kwaliteit van bewijs dat er vergeleken met alleen de gebruikelijke adviezen niet of nauwelijks verschil is in het percentage excellent herstel, pijn, enkelfunctie en optreden recidief na 6 maanden.
Op basis van het bewijs wordt terughoudendheid met begeleide oefentherapie geadviseerd. Wel is de werkgroep van mening dat bepaalde groepen patiënten baat kunnen hebben bij begeleide oefentherapie, zoals patiënten met een duidelijke persoonlijke voorkeur hiervoor, (zeer) hoogrisicosporters, recidivisten of patiënten met bewegingsangst. Het advies is om met deze patiënten de voor- en nadelen te bespreken om samen tot een besluit te komen.
Voor- en nadelen
Er is mogelijk niet of nauwelijks verschil in het percentage deelnemers dat excellent herstel rapporteert (1-6 maanden na letsel) (kwaliteit van bewijs: laag).
Er is mogelijk niet of nauwelijks verschil in pijn na 1-6 maanden, enkelfunctie na 6 weken en optreden recidief op 6 maanden (kwaliteit van bewijs: laag).
Er is niet gerapporteerd over de uitkomst instabiliteit.
Kwaliteit van bewijs
De kwaliteit van het bewijs is laag door een hoog risico op vertekening (risk of bias; blindering van de behandeling was niet mogelijk) en onnauwkeurigheid van de resultaten (per uitkomstmaat zijn data uit 1 studie beschikbaar, kleine patiëntaantallen).
Waarden en voorkeuren
De werkgroep verwacht substantiële variatie in de manier waarop patiënten de voor- en nadelen van begeleide oefentherapie naast de gebruikelijke adviezen afwegen.
Kosten
Er zijn kosten verbonden aan begeleide oefentherapie (circa € 30 tot € 40 per sessie; het aantal behandelingen wisselt per patiënt en is afhankelijk van de ernst van het letsel). De vergoeding is afhankelijk van het type zorgverzekering van de individuele patiënt.
Aanvaardbaarheid
Doorgaans zal begeleide oefentherapie acceptabel zijn voor patiënten. Een minderheid ondervindt duidelijke bezwaren door de kosten en tijdsinvestering.
Haalbaarheid
Begeleide oefentherapie is haalbaar, maar de kosten maken de behandeling voor (een klein deel van de) patiënten minder haalbaar.
Uitgangsvraag
Is begeleide oefentherapie in combinatie met gebruikelijke adviezen (Rust, IJsapplicatie, Compressie, Elevatie (RICE)) (I) versus alleen gebruikelijke adviezen (C) aan te bevelen bij de de behandeling van patiënten met acuut enkelbandletsel (P)?
|
Patiënten |
Patiënten met acuut enkelbandletsel |
|---|---|
|
Interventie |
Begeleide oefentherapie |
|
Vergelijking |
Geen oefentherapie |
|
Uitkomstmaten |
|
Achtergrond
De effectiviteit van begeleide oefentherapie (door bijvoorbeeld een (sport)fysiotherapeut) in combinatie met gebruikelijke adviezen (RICE) in vergelijking met alleen gebruikelijke adviezen bij patiënten met acuut enkelbandletsel is onduidelijk.
Methoden
Er is een systematische literatuurzoekactie naar SR’s en RCT’s uitgevoerd in PubMed in februari 2020.
Resultaten
Resultaat zoekactie
De zoekactie leverde een recente systematische review op over de effectiviteit van oefentherapie boven op gebruikelijke adviezen [Bleakley 2019]. Een aanvullende search leverde 1 aanvullende RCT op.
Onderzoekskarakteristieken
In Bleakley et al. (2019) werden 7 RCT’s geïncludeerd. Zes RCT’s bleken niet bruikbaar: 2 RCT’s vergeleken oefentherapie met een structureel thuisoefeningenprogramma, 2 RCT’s vergeleken thuisoefeningen met gebruikelijke adviezen, en in 2 andere RCT’s werd de effectiviteit van vroege fysiotherapie vergeleken met reguliere fysiotherapie. Alleen Brison et al. (2016) vergeleken oefentherapie in combinatie met thuisoefeningen met gebruikelijke zorg (RICE).
Brison et al. (2016) includeerden 503 patiënten met acuut enkelbandletsel (graad 1 of 2) op een SEH van een ziekenhuis in Canada. De interventie betrof maximaal 7 sessies van 30 minuten met gestandaardiseerde fysiotherapie met mobiliteit- en stabiliteitsoefeningen gecombineerd met thuisoefeningen. De follow-upduur was 6 maanden. De gemiddelde leeftijd van de deelnemers was 30 jaar en de meerderheid was vrouw (56%). Het sportniveau is onbekend.
Punt et al. (2016) keken in hun RCT naar het effect van thuisoefeningen met behulp van Nintendo Wii Fit, oefentherapie of geen oefeningen, naast de gebruikelijke adviezen (RICE). Patiënten met enkelbandletsel (n = 90; graad 1 of 2) op een SEH werden gerandomiseerd naar 1 van de 3 groepen. De follow-upduur was 6 weken. De RCT werd niet geïncludeerd in Bleakley et al. (2019) vanwege missende uitkomstmaten (onder andere recidief) en de korte follow-upduur (< 2 maanden). De gemiddelde leeftijd van de deelnemers was 34 jaar, 53% was man, 78% sporter (waarvan twee derde met een hoge enkelbelasting tijdens het sporten). Uitkomsten waren de Foot and Ankle Ability Measure, pijn tijdens rust en lopen, terugkeer naar sport en patiënttevredenheid.
Effectiviteit en bijwerkingen
Bekijk de tabel voor de samenvatting van de resultaten.
Excellent herstel is gedefinieerd als een Foot and Ankle Outcome Score (FAOS) van 90% functieherstel (FAOS ≥ 450/maximumscore 500; hoe hoger deze FAOS, hoe beter). Een absolute toename van minimaal 15% bij het percentage deelnemers met een excellent herstel wordt als klinisch relevant beschouwd.
De enkelfunctie is gemeten met de Foot and Ankle Ability Measure (FAAM)-vragenlijst. Een toename van 8 punten voor de ADL-subschaal wordt als klinisch relevant beschouwd.
Subgroepanalyses suggereerden een mogelijk voordeel van oefentherapie na 3 maanden bij jongere patiënten (leeftijd < 30 jaar). De richting van het effect was echter niet consistent; op 1 en 6 maanden na het letsel was er geen verschil. Er waren geen verschillen tussen de behandelarmen in subgroepanalyses naar geslacht, oorzaak van letsel (sportgerelateerd of niet) en mate van blessure (graad 1 of 2) 1-6 maanden na het letsel.
Conclusie
- Er is mogelijk niet of nauwelijks verschil in het percentage deelnemers dat excellent herstel rapporteert (1-6 maanden na letsel) (kwaliteit van bewijs: laag).
- Subgroepanalyses suggereerden een mogelijk voordeel van oefentherapie na 3 maanden bij jongere patiënten (leeftijd < 30 jaar). De richting van het effect was echter niet consistent; op 1 en 6 maanden na letsel was er geen verschil. Er waren geen verschillen tussen de behandelarmen in subgroepanalyses naar geslacht, oorzaak van het letsel (sportgerelateerd of niet) en mate van blessure (graad 1 of 2) 1-6 maanden na het letsel.
- Er is mogelijk niet of nauwelijks verschil in pijn na 1-6 maanden, enkelfunctie na 6 weken en optreden recidief op 6 maanden (kwaliteit van bewijs: laag).
- Er is niet gerapporteerd over de uitkomst instabiliteit.
Immobilisatie met tape- of bracebehandeling
Naar Samenvatting ›Bespreek de voor- en nadelen van immobilisatie met tape- of bracebehandeling en beslis samen of de patiënt een van deze opties uit wil proberen als aanvulling op de andere adviezen en behandelingen.
Ondanks onzekerheid over het effect van een tape- of bracebehandeling is het gebruik wijdverbreid en betreft het een breed gedragen therapeutische optie in zowel de eerste als tweede lijn, voor met name de actievere patiëntengroepen. Dit is gebaseerd op praktijkervaring, maar ook op basis van de actuele medisch-specialistische en paramedische richtlijnen. In de afweging zou de behandelaar, naast de voorkeuren van de patiënt, de ernst van de distorsie, het activiteits- en sportniveau, maar ook werkomstandigheden mee kunnen nemen.
Voor- en nadelen
De effectiviteit van tape- of bracebehandeling ten opzichte van gebruikelijke zorg bij de behandeling van acuut enkelbandletsel is niet onderzocht.
Kwaliteit van bewijs
Er werden geen onderzoeken gevonden.
Waarden en voorkeuren
De werkgroep verwacht substantiële variatie in de manier waarop patiënten de voor- en nadelen van tape- of bracebehandeling en de gebruikelijke adviezen afwegen.
Middelen
- Aan het gebruik van een brace zijn kosten verbonden (circa € 20 tot € 70). Deze kosten worden doorgaans niet vergoed.
- De kosten van een tapebehandeling zijn laag. Indien verwezen wordt naar de fysiotherapeut voor het aanleggen is de vergoeding afhankelijk van het soort verzekering van de patiënt.
Aanvaardbaarheid
Of een brace- of tapebehandeling voldoende aanvaardbaar is voor adequaat gebruik is grotendeels afhankelijk van de individuele voorkeuren van een patiënt, de aard van de klachten en het sportniveau. Voor de meerderheid van de patiënten is tijdelijk gebruik waarschijnlijk aanvaardbaar.
Haalbaarheid
Beide interventies zijn haalbaar in de huidige praktijk.
Uitgangsvraag
Wordt een tape- of bracebehandeling (I) ten opzichte van gebruikelijke zorg (C) aanbevolen bij de behandeling van patiënten met acuut enkelbandletsel (P)? Zie de PICO-tabel.
|
Patiënten |
Patiënten met acuut enkelbandletsel (in de voorgeschiedenis) |
|---|---|
|
Interventie |
Tape- of bracebehandeling |
|
Vergelijking |
Gebruikelijke zorg |
|
Uitkomstmaten |
|
Achtergrond
De effectiviteit van een tape- of bracebehandeling voor acuut enkelbandletsel is onduidelijk.
Methoden
Er is een systematische literatuurzoekactie naar SR’s en RCT’s uitgevoerd in PubMed in februari 2020.
Resultaten
De zoekactie leverde geen geschikte systematisch review of RCT op waarin tape- of bracebehandeling is vergeleken met gebruikelijke zorg voor acuut enkelbandletsel.
Conclusie
De effectiviteit van tape- of bracebehandeling ten opzichte van gebruikelijke zorg bij de behandeling van acuut enkelbandletsel is niet onderzocht.
Tape- of bracebehandeling
Naar Samenvatting ›Een tape of brace zijn gelijkwaardige opties.
- Bespreek de voor- en nadelen van beide opties en neem de voorkeuren en motivatie van de patiënt mee in de beslissing.
- Leg uit dat er onzekerheid is over de werkzaamheid van een tape of brace op klachten in de primaire herstelfase door het gebrek aan bewijs, maar dat er ook weinig nadelen zijn van het gebruik.
Er is niet of nauwelijks verschil in effectiviteit tussen een brace- en tapebehandeling voor acuut enkelbandletsel. Het gebruik van beide behandelingen is aanvaardbaar en haalbaar. Wel geeft tape mogelijk meer bijwerkingen, terwijl een brace doorgaans duurder is. Bespreek beide opties met de patiënt en maak gezamenlijk een keuze over het al dan niet inzetten van functionele immobilisatie tijdens het herstel en zo ja, in welke vorm (brace of tape).
Hierbij adviseert de werkgroep om langdurig continu gebruik te vermijden om verder functioneel herstel zonder immobilisatie te bevorderen.
Voor- en nadelen
Er is mogelijk niet of nauwelijks verschil tussen een brace- en tapebehandeling met betrekking tot beleving van pijn, instabiliteit en werkhervatting. Hierbij is er geen duidelijk verschil tussen een veterbrace en een semi-rigide brace ten opzichte van tape.
Bracebehandeling is mogelijk effectiever dan tape in het verminderen van zwelling op de korte termijn.
Tape geeft mogelijk meer bijwerkingen, met name huidklachten, vergeleken met een semi-rigide brace.
Kwaliteit van bewijs
De kwaliteit van bewijs is laag door risico op bias en onnauwkeurigheid, met name door het niet kunnen blinderen van de behandelingen, en, voor de meeste uitkomstmaten, het slechts beschikbaar zijn van 1 onderzoek.
Waarden en voorkeuren
De werkgroep verwacht substantiële variatie in de manier waarop patiënten de voor- en nadelen van tape of een brace afwegen.
Middelen
Aan het gebruik van een brace zijn kosten verbonden (circa € 20 tot € 70). Deze kosten worden doorgaans niet vergoed.
Ook aan het gebruik van tape zijn kosten verbonden. Deze zijn lager, maar worden hoger indien tape meerdere malen door een hulpverlener wordt aangelegd.
Aanvaardbaarheid
Of een brace of tape voldoende aanvaardbaar is voor adequaat gebruik is grotendeels afhankelijk van de individuele voorkeuren van een patiënt, de aard van de klachten en het sportniveau. Voor de meerderheid van de patiënten is tijdelijk gebruik waarschijnlijk aanvaardbaar.
Haalbaarheid
Beide interventies zijn haalbaar in de huidige praktijk.
Uitgangsvraag
Is brace (I) ten opzichte van tape (C) aan te bevelen bij de behandeling van patiënten met acuut enkelbandletsel (P)? Zie de PICO-tabel.
|
Patiënten |
Patiënten met acuut enkelbandletsel |
|---|---|
|
Interventie |
Brace |
|
Vergelijking |
Tape |
|
Uitkomstmaten |
|
Achtergrond
De effectiviteit van een tapebehandeling ten opzichte van een bracebehandeling voor acuut enkelbandletsel is onduidelijk.
Methoden
Er is een systematische literatuurzoekactie naar SR’s en RCT’s uitgevoerd in PubMed in februari 2020.
Resultaten
Resultaat zoekactie
De zoekactie leverde geen geschikte systematische review op waarin bracebehandeling is vergeleken met tapebehandeling bij acuut enkelbandletsel. We vonden wel een consensus statement over enkelbandletsel, waarin een cochranereview wordt aangehaald waarin de effectiviteit van verschillende functionele behandelingen (elastische bandage, tape, semi-rigide enkelbrace of veterbrace) werd vergeleken. Na de publicatiedatum van deze cochranereview werden nog 2 RCT’s gevonden die brace- en tapebehandeling met elkaar vergeleken.
Onderzoekskarakteristieken
- Kerkhoffs et al. (2002): Deze cochranereview includeerde 9 RCT’s met 892 patiënten met enkelbandletsel (graad 1-3) waarin de effectiviteit van verschillende functionele behandelingen (elastische bandage, tape, semi-rigide enkelbrace of veterbrace) werden vergeleken. In 3 RCT’s werd tape met een brace (n = 488 patiënten, graad 1-3) vergeleken. De follow-upduur varieerde van 5 tot 7 weken. Patiënten tussen de 15-50 jaar werden geïncludeerd op de SEH en de minderheid was vrouw (range 30-38%). Uitkomstmaten waren: pijn, zwelling, instabiliteit, recidief en werkhervatting.
- Lardenoye et al. (2012): RCT op een SEH van een ziekenhuis in Nederland bij 100 patiënten met enkelbandletsel (graad 2 en 3) waarbij de patiënten na 5-7 dagen Rest, Ice, Compression, Elevation [RICE]-adviezen voor 4 weken over 2 groepen (tape en semi-rigide enkelbrace) werden gerandomiseerd. Patiënten waren gemiddeld 30 jaar en 40% was vrouw. De follow-upduur was 12 weken. Uitkomstmaten waren enkelfunctie, pijn, range of motion (ROM), patiënttevredenheid en huidcomplicaties.
- Van den Bekerom et al. (2016): RCT op een SEH van een ziekenhuis in Nederland bij 193 patiënten met enkelbandletsel (graad 2 en 3) die gerandomiseerd werden over 3 groepen (tape, semi-rigide enkelbrace en veterbrace) voor 6 weken. Patiënten waren gemiddeld 37 jaar en de 49% was vrouw. De follow-upduur was 6 maanden. Uitkomstmaten waren enkelfunctie (Karlsson-score), pijn, Foot and Ankle Outcome Score, werkhervatting, sporthervatting en activiteitenniveau.
Effectiviteit en bijwerkingen
Zie Tape vs semi-rigide brace en Tape vs veterbrace voor de samenvatting van de resultaten. Lardenoye et al. (2012) kon niet worden meegenomen in de SoF-tabel, omdat kwantitatieve ruwe data over de effectiviteit ontbraken. Zij rapporteerden mogelijk niet of nauwelijks verschil tussen tape en semi-rigide brace op pijnscore en verbetering in enkelfunctie.
Conclusie
- Er is mogelijk niet of nauwelijks verschil tussen brace en tape na een enkelbandletsel ten aanzien van pijn, vermindering van zwelling of snelheid van herstel (kwaliteit van bewijs: laag).
- Tape geeft mogelijk meer bijwerkingen, met name huidklachten, vergeleken met een semi-rigide brace.
Praktische informatie tape en brace
Naar Samenvatting ›- Start na 5-7 dagen, of zodra de acute zwelling verminderd is.
- Duur van de behandeling is 3-6 weken op geleide van klachten.
- Vermijd langdurig continu gebruik om vertraging van het functionele herstel te voorkomen.
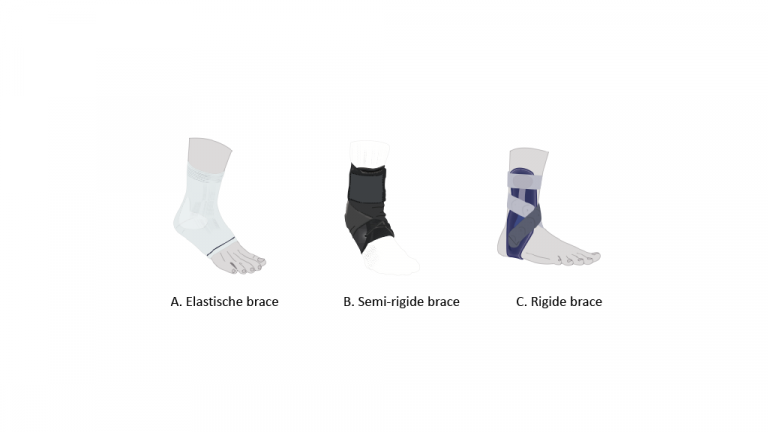
- Kies voor een semi-rigide of rigide brace. Een elastische bandage en een niet-rigide brace geven onvoldoende stevigheid voor gecontinueerd gebruik na de eerste dagen na een distorsie.
- Vervang de tape iedere 5-7 dagen, of eerder bij onvoldoende steun door het uitrekken van de tape of het afnemen van de zwelling.
Tape
Bij tape wordt een niet-elastische plakzwachtel gebruikt.
- Voordelen:
- Tape is direct aan te leggen.
- Tape is goedkoper dan een brace.
- Nadelen:
- Tape geeft mogelijk meer bijwerkingen, met name huidklachten, vergeleken met een semi-rigide brace.
- Eventueel moet er verwezen worden om tape aan te leggen.
- Langdurig gebruik van tape heeft mogelijk een negatief effect op het herstel van propriocepsis en normale functie van de enkel.
- Duur van de behandeling:
- Start met tape na 5-7 dagen, of zodra de eerste acute zwelling verminderd is.
- Tape kan ca. 5-7 dagen blijven zitten, voordat deze vervangen moet worden. Vervang eerder bij onvoldoende steun door uitrekken van het tape of afnemen van de zwelling.
- Duur van tapebehandeling: 3-6 weken.
- Praktische instructies:
- Tape mag niet nat worden.
- Adviseer het been hoog te leggen in rust om zwelling (en daarmee huidproblemen) te voorkomen.
Brace
Er zijn diverse mogelijkheden (zie Figuur 3):
- Een niet-rigide brace is een (deels) elastische kous zonder verstevigingen. Deze geeft veel draagcomfort, maar nagenoeg geen correctie van de houding en minder ondersteuning van de dynamische stabiliteit.
- Een semi-rigide brace is een elastische kous met verstevigingen waarmee in- en eversie min of meer worden beperkt. Vaak zijn dit klittenband straps, eventueel nog gecombineerd met veters.
- Een rigide brace heeft harde verstevigingen aan de zijkanten, waarmee in- en eversie nagenoeg volledig worden beperkt. Doorgaans zijn dit kunststof baleinen die zijn toegevoegd aan een semi-rigide brace. Deze brace heeft het minste draagcomfort, maar geeft de meeste steun. Soms kunnen de baleinen worden verwijderd wanneer op den duur minder steun en meer draagcomfort gewenst is.
- Voordelen:
- Een brace kan hergebruikt worden.
- Er is geen verwijzing nodig.
- Nadelen:
- De aanschafprijs van een brace is hoger dan tape en wordt vaak niet vergoed.
- Langdurig gebruik van een brace heeft mogelijk een negatief effect op het herstel van propriocepsis en normale functie van de enkel.
- Duur van de behandeling:
- Start met een brace na 4-7 dagen, of zodra de eerste acute zwelling verminderd is.
- Duur van de brace behandeling: 3-6 weken.
- Braces zijn op veel plekken te koop, waaronder de drogist, apotheek, thuiszorgwinkel, of online.
Medicamenteuze behandeling
Naar Samenvatting ›Schrijf zo nodig analgetica voor. Schrijf de analgetica voor conform het stappenplan in de NHG-Standaard Pijn.
Controles
Naar Samenvatting ›Mild enkelbandletsel
Naar Samenvatting ›- Instrueer de patiënt terug te komen indien na circa een week geen verbetering is opgetreden.
- Herhaal in dat geval het lichamelijk onderzoek (zie Lichamelijk onderzoek).
- Indien er sprake is van een vertraagd herstel met persisterende klachten zonder aanwijzingen voor ander letsel (bijvoorbeeld een fractuur), behandel het enkelbandletsel dan als een ernstig enkelbandletsel.
Matig tot ernstig enkelbandletsel
Naar Samenvatting ›Controleer na circa 2 weken:
- informeer naar klachten
- beoordeel de beweeglijkheid van de enkel, met name of de dorsaalflexie is genormaliseerd
- beoordeel de balans, het looppatroon (de belasting en afwikkeling van de voet) en eventuele bewegingsangst
- instrueer de patiënt terug te komen bij persisterende klachten
Normaal beloop
Naar Samenvatting ›Het beloop wordt over het algemeen gekenmerkt door een spoedige afname van pijn en zwelling, herstel van het normale looppatroon en volledig herstel van het dagelijks functioneren (waaronder werk en sport). Adviseer om:
- mobilisatie op geleide van de klachten op te bouwen (zie Voorlichting en adviezen, en Bijlage)
- het eventuele gebruik van tape of brace geleidelijk te verminderen
Afwijkend beloop
Naar Samenvatting ›Als er geen duidelijke vooruitgang is of de klachten toenemen, is er sprake van een afwijkend beloop.
- Evalueer de klachten opnieuw en heroverweeg een (avulsie)fractuur (van de enkel, calcaneus, proximale fibula, of voetwortel- of middenvoetsbeentjes).
- Overweeg tape- of bracebehandeling voor meer ondersteuning, als dit nog niet gestart is.
- Verwijs zo nodig (zie Consultatie en verwijzing).
Consultatie en verwijzing
Naar Samenvatting ›Chirurg
Naar Samenvatting ›Verwijs naar de (algemeen, trauma- of orthopedisch) chirurg:
- bij een fractuur
- verwijs met spoed bij een standsafwijking, huidbedreiging of bij een open fractuur
- op indicatie voor een tijdelijke gips- of spalkimmobilisatie. Een functionele behandeling heeft de voorkeur boven een periode van immobilisatie. Overweeg verwijzing voor tijdelijke immobilisatie indien er in de acute fase sprake is van:
- onvermogen tot belasten (na uitsluiten van fractuur)
- forse pijnklachten en/of zwelling
- bij onvoldoende effect van conservatieve behandeling > 3 maanden ter evaluatie van onderliggende aandoeningen en eventueel chirurgische behandeling (ligamentaire reconstructie).
(Sport)fysiotherapeut
Naar Samenvatting ›Overweeg verwijzing voor begeleide oefentherapie (coördinatie- en spierkrachttraining) en verdere begeleiding bij:
- twijfel over adequate zelfstandige uitbreiding van de mobilisatie, patiëntvoorkeur of andere redenen waardoor thuisoefeningen niet haalbaar of voldoende zijn
- risicosporters (springen, draaien, oneffen ondergrond) of patiënten met enkelbelastend werk met als doel recidieven te voorkomen (zie Niet-medicamenteuze behandeling)
- patiënten met recidief enkelbandletsel, met name bij frequente recidieven of al een recidief na een mild trauma
- chronische enkelinstabiliteit met beperkingen in het functioneren
Sportarts
Naar Samenvatting ›Overweeg een verwijzing naar de sportarts bij persisterende bewegingsklachten (circa > 3 maanden) waarbij een eerstelijnsbehandeling niet voor een verbetering zorgt.
Bedrijfsarts
Naar Samenvatting ›Adviseer contact met de bedrijfsarts bij een vermoeden van werkgerelateerde klachten of klachten bij werkzaamheden:
- voor het bespreken van de aard van de behandeling in relatie tot de werkomstandigheden
- voor het bespreken van (tijdelijke) werkaanpassingen
- indien er twijfel is over behoud van het werk van de patiënt
- voor afstemming van het behandelbeleid en de inzetbaarheid van de patiënt
Preventie
Naar Samenvatting ›- Overweeg thuisoefeningen te adviseren in het kader van preventie.
- Wees terughoudend met het adviseren van een tape of brace bij patiënten als secundaire preventie van enkeldistorsies.
- Bespreek de voor- en nadelen en maak samen met de patiënt een keuze.
- Bespreek dat er niet of nauwelijks verschil lijkt te zijn in het optreden van (recidief) enkelbandletsel bij het preventief dragen van een brace in vergelijking met geen brace tijdens risicovolle sportactiviteiten (bijvoorbeeld voet-, basket- en volleybal).
- Het is onduidelijk of er een beschermend effect is van bepaald schoeisel om acuut lateraal enkelbandletsel te voorkomen.
Er zijn 3 interventies beschikbaar ter voorkoming van een recidief na een eerder doorgemaakt enkelbandletsel:
- thuisoefeningen of begeleide oefentherapie
- tape- of bracebehandeling
- schoeisel
Thuisoefeningen of begeleide oefentherapie
Er zijn 2 cochranereviews beschikbaar over preventieve behandelmogelijkheden bij acuut enkelbandletsel, maar deze zijn ingetrokken wegens veroudering van de gebruikte onderzoeken. Er is tot op heden geen update verschenen. Wel is de uitkomstmaat recidief meegenomen in de uitgangsvraag over thuisoefeningen en oefentherapie in deze standaard. Hieronder volgt een korte samenvatting van de uitkomsten.
- Thuisoefeningen verminderen mogelijk de kans op een recidief in vergelijking met alleen RICE-adviezen (RR 0,63; 95%-BI 0,48 tot 0,82; kwaliteit van bewijs: laag; zie detail Thuisoefeningen). Gegevens zijn beschikbaar over 570 patiënten in 2 studies met een follow-upduur van 7,5-12 maanden.
- Er is mogelijk niet of nauwelijks verschil tussen begeleide oefentherapie en alleen RICE-adviezen in het optreden van een recidief na 6 maanden (kwaliteit van bewijs: laag; zie detail Begeleide oefentherapietherapie). Er zijn data beschikbaar over 503 patiënten in 1 onderzoek met een follow-up 6 maanden (RR 0,89; 95%-BI 0,49 tot 1,62).
- We zijn onzeker of de kans op een recidief hoger is bij thuisoefeningen vergeleken met oefentherapie (RR 1,82; 95%-BI 0,47 tot 7,09; kwaliteit van bewijs: zeer laag; zie detail Thuisoefeningen of begeleide oefentherapie). De 2 geïncludeerde studies met 173 patiënten hadden een follow-up van 12 maanden.
Tape- of bracebehandeling
Er is een systematische literatuurzoekactie naar SR’s en RCT’s uitgevoerd in PubMed in februari 2020. De zoekactie leverde een systematische review op waarin de effectiviteit van het preventief dragen van een brace werd onderzocht tijdens risicovolle sportactiviteiten. Ook zijn er 2 cochranereviews beschikbaar over preventieve behandelmogelijkheden bij acuut enkelbandletsel, maar deze zijn ingetrokken wegens veroudering van de gebruikte onderzoeken. Er is tot op heden geen update verschenen.
Onderzoekskarakteristieken
Barelds et al. (2018): Deze meta-analyse includeerde 6 RCT’s met 6725 sporters, waarin de effectiviteit van het preventief dragen van een brace werd onderzocht tijdens risicovolle sportactiviteiten (voet-, basket- en volleybal) op primaire en recidief enkeldistorsies. De follow-upduur varieerde van 1 sportseizoen tot 2 jaar. De gemiddelde leeftijd van de deelnemers varieerde van 16 tot 26 jaar en de meerderheid was man (range 41-100%).
Effectiviteit en bijwerkingen
Bekijk de tabel Brace bij sporters zonder enkelbandletsel in de voorgeschiedenis en Brace bij sporters zonder enkelbandletsel in de voorgeschiedenis voor de samenvatting van de resultaten.
Preventie met schoeisel
Een systematische review vond 3 onderzoeken over type schoeisel en het beschermende effect op acuut lateraal enkelbandletsel. In het eerste onderzoek (RCT, n = 2544, tapen in combinatie met hoge of lage sportschoenen bij basketballers) bleek het dragen van hoge sportschoenen (sluitend rond de enkel) meer te beschermen tegen het oplopen van enkelbandletsel dan lage sportschoenen. In het tweede onderzoek (retrospectief, n = 297 voetballers) bleek juist dat lage sportschoenen meer zouden beschermen. Een derde onderzoek (RCT, n = 569 basketballers) vond geen verschil tussen lage of hoge sportschoenen. Een prospectief cohortonderzoek verricht na deze review liet geen verschil zien in de incidentie van acuut lateraal enkelbandletsel bij gebruik van sportschoenen met een verende hiel (cushioned column) versus schoenen zonder een verende hiel.
Conclusie
- Thuisoefeningen verminderen mogelijk de kans op een recidief in vergelijking met alleen RICE-adviezen.
- Er is waarschijnlijk niet of nauwelijks verschil in het optreden van (recidief) enkelbandletsel bij het preventief dragen van een brace tijdens risicovolle sportactiviteiten (bijvoorbeeld voet-, basket- en volleybal).
- Het is onzeker of begeleide oefentherapie de kans op recidieven verkleint in vergelijking met alleen adviezen of thuisoefeningen.
Er zijn geen onderzoeken bekend over het gebruik van werkschoenen om acuut lateraal enkelbandletsel te voorkomen.
Van bewijs naar aanbeveling
In de klinische praktijk wordt een tape- of bracebehandeling regelmatig ingezet in het kader van secundaire preventie van enkeldistorsies. Waar voorheen een duidelijk voordeel leek te bestaan van een dergelijke preventie, neemt de zekerheid hierover af. Het destijds beschikbare bewijs is van lage kwaliteit en doorgaans van oudere datum. In recenter onderzoek lijkt een brace geen preventief effect te hebben. Zolang er echter geen bewijs van hoge kwaliteit is dat aantoont dat preventie niet bijdragend is of negatieve effecten heeft, is de werkgroep van mening dat op individuele basis gekeken kan worden of de activiteiten van een patiënt een brace ter preventie van enkelbandletsel rechtvaardigen.
Voor het positieve effect van thuisoefeningen geldt ook dat de kwaliteit van bewijs laag is, maar dat deze laagdrempelig gegeven kunnen worden, gezien het gebrek aan nadelen.
Referenties
- Nielen M, Hek K. Jaarcijfers aandoeningen - Huisartsenregistraties. Geraadpleegd: september 2020. Ga naar bron: Nielen M, Hek K. Jaarcijfers aandoeningen - Huisartsenregistraties. Geraadpleegd: september 2020.
- Van der Does H, Stam C. Cijfers enkelblessures 2017. VeiligheidNL, 2019. Ga naar bron: Van der Does H, Stam C. Cijfers enkelblessures 2017. VeiligheidNL, 2019.
- Consument en Veiligheid. Factsheet Enkelblessures (2012). Geraadpleegd: 18-9-2020. Ga naar bron: Consument en Veiligheid. Factsheet Enkelblessures (2012). Geraadpleegd: 18-9-2020.
- Vriend I, Van Kampen B, Schmikli S, Eckhardt J, Schoots W, Den Hertog P. Ongevallen en Bewegen in Nederland 2000-2003. Amsterdam: Stichting Consument en Veiligheid, 2011.
- De Noronha M, Refshauge KM, Herbert RD, Kilbreath SL, Hertel J. Do voluntary strength, proprioception, range of motion, or postural sway predict occurrence of lateral ankle sprain? Br J Sports Med 2006;40:824-8.
- Trojian TH, McKeag DB. Single leg balance test to identify risk of ankle sprains. Br J Sports Med 2006;40:610-3.
- Wang HK, Chen CH, Shiang TY, Jan MH, Lin KH. Risk-factor analysis of high school basketball-player ankle injuries: a prospective controlled cohort study evaluating postural sway, ankle strength, and flexibility. Arch Phys Med Rehabil 2006;87:821-5.
- Hrysomallis C, McLaughlin P, Goodman C. Balance and injury in elite Australian footballers. Int J Sports Med 2007;28:844-7.
- Vuurberg G, Hoorntje A, Wink LM, Van der Doelen BFW, Van den Bekerom MP, Dekker R, et al. Diagnosis, treatment and prevention of ankle sprains: update of an evidence-based clinical guideline. Br J Sports Med 2018;52:956.
- Fong DT, Hong Y, Chan LK, Yung PS, Chan KM. A systematic review on ankle injury and ankle sprain in sports. Sports Med 2007;37:73-94.
- Doherty C, Delahunt E, Caulfield B, Hertel J, Ryan J, Bleakley C. The incidence and prevalence of ankle sprain injury: a systematic review and meta-analysis of prospective epidemiological studies. Sports Med 2014;44:123-40.
- Swenson DM, Collins CL, Fields SK, Comstock RD. Epidemiology of U.S. high school sports-related ligamentous ankle injuries, 2005/06-2010/11. Clin J Sport Med 2013;23:190-6.
- Van Rijn RM, Van Os AG, Bernsen RM, Luijsterburg PA, Koes BW, Bierma-Zeinstra SM. What is the clinical course of acute ankle sprains? A systematic literature review. Am J Med 2008;121:324-331.e6.
- Van Middelkoop M, Van Rijn RM, Verhaar JA, et al. Re-sprains during the first 3 months after initial ankle sprain are related to incomplete recovery: an observational study. J Physiother 2012;58:181–8.
- Kemler E, Thijs KM, Badenbroek I, van de Port IG, Hoes AW, Backx FJ. Long-term prognosis of acute lateral ankle ligamentous sprains: high incidence of recurrences and residual symptoms. Fam Pract 2016 Dec;33:596-600.
- Picavet HS, Schouten JS. Musculoskeletal pain in the Netherlands: prevalences, consequences and risk groups, the DMC(3)-study. Pain 2003;102:167-78.
- Thompson JY, Byrne C, Williams MA, Keene DJ, Schlussel MM, Lamb SE. Prognostic factors for recovery following acute lateral ankle ligament sprain: a systematic review. BMC Musculoskelet Disord. 2017;18:421.
- Keene DJ, Schlüssel MM, Thompson J, Hagan DA, Williams MA, Byrne C, et al. Prognostic models for identifying risk of poor outcome in people with acute ankle sprains: the SPRAINED development and external validation study. Health Technol Assess 2018 Nov;22:1-112.
- Beckenkamp PR, Lin CC, Macaskill P, Michaleff ZA, Maher CG, Moseley AM. Diagnostic accuracy of the Ottawa Ankle and Midfoot Rules: a systematic review with meta-analysis. Br J Sports Med 2017;51:504-10.
- Bachmann LM, Kolb E, Koller MT, Steurer J, Ter Riet G. Accuracy of Ottawa Ankle Rules to exclude fractures of the ankle and mid-foot: systematic review. BMJ 2003;326:417.
- NVvH. Richtlijn Enkelfracturen. Utrecht: Nederlandse Vereniging voor Heelkunde, 2017. Ga naar bron: NVvH. Richtlijn Enkelfracturen. Utrecht: Nederlandse Vereniging voor Heelkunde, 2017.
- Van Dijk CN, Lim LS, Bossuyt PM, Marti RK. Physical examination is sufficient for the diagnosis of sprained ankles. J Bone Joint Surg Br 1996;78:958-62.
- Wiebking U, Pacha TO, Jagodzinski M. An accuracy evaluation of clinical, arthrometric, and stress-sonographic acute ankle instability examinations. Foot Ankle Surg 2015;21:42-8.
- Breitenseher MJ, Trattnig S, Kukla C, Gaebler C, Kaider A, Baldt MM, et al. MRI versus lateral stress radiography in acute lateral ankle ligament injuries. J Comput Assist Tomogr 1997;21:280-5.
- Nikken JJ, Oei EH, Ginai AZ, Krestin GP, Verhaar JA, Van Vugt AB, Hunink MG. Acute ankle trauma: value of a short dedicated extremity MR imaging examination in prediction of need for treatment. Radiology 2005;234:134-42.
- Spiegel PK, Staples OS. Arthrography of the ankle joint: problems in diagnosis of acute lateral ligament injuries. Radiology 1975;114:587-90.
- Mayer F, Herberger U, Reuber H, Meyer U. Vergleich der Wertigkeit gehaltener Aufnahmen und der Arthrographie des oberen Sprunggelenks bei Verletzungen des lateralen Bandkapselapparates. Unfallchirurg 1987;90:86-91.
- Van Dijk CN, Molenaar AH, Cohen RH, Tol JL, Bossuyt PM, Marti RK. Value of arthrography after supination trauma of the ankle. Skeletal Radiol 1998;27:256-61.
- HAweb. Poll: Behandelvoorkeur bij Enkelbandletsel. 10 september – 3 November 2020. Bron: www.haweb.nl.
- Van den Bekerom MP, Struijs PA, Blankevoort L, Welling L, Van Dijk CN, Kerkhoffs GM. What is the evidence for rest, ice, compression, and elevation therapy in the treatment of ankle sprains in adults? J Athl Train 2012;47:435-43.
- Bleakley C, McDonough S, MacAuley D. The use of ice in the treatment of acute soft-tissue injury: a systematic review of randomized controlled trials. Am J Sports Med 2004;32:251-61.
- Bleakley CM, Taylor JB, Dischiavi SL, Doherty C, Delahunt E. Rehabilitation Exercises Reduce Reinjury Post Ankle Sprain, But the Content and Parameters of an Optimal Exercise Program Have Yet to Be Established: A Systematic Review and Meta-analysis. Arch Phys Med Rehabil 2019;100:1367-75.
- Airaksinen O, Kolari PJ, Miettinen H. Elastic bandages and intermittent pneumatic compression for treatment of acute ankle sprains. Arch Phys Med Rehabil 1990;71:380-8.
- Rucinkski TJ, Hooker DN, Prentice WE, Shields EW, Cote-Murray DJ. The effects of intermittent compression on edema in postacute ankle sprains. J Orthop Sports Phys Ther 1991;14:65-9.
- Hertel 2003
- Pollard A, Cronin G. Compression bandaging for soft tissue injury of the ankle: a literature review. Emerg Nurse 2005;13:20-5.
- Feger MA, Herb CC, Fraser JJ, Glaviano N, Hertel J. Supervised rehabilitation versus home exercise in the treatment of acute ankle sprains: a systematic review. Clin Sports Med 2015;34:329-46.
- McNair PJ, Prapavessis H, Collier J, Bassett S, Bryant A, Larmer P. The lower-limb tasks questionnaire: an assessment of validity, reliability, responsiveness, and minimal important differences. Arch Phys Med Rehabil 2007;88:993-1001.
- Punt IM, Ziltener J-L, Monnin D, Allet L. Wii Fit™ exercise therapy for the rehabilitation of ankle sprains: Its effect compared with physical therapy or no functional exercises at all. Scand J Med Sci Sports 2016;26:816-23.
- Shultz S, Olszewski A, Ramsey O, Schmitz M, Wyatt V, Cook C. A systematic review of outcome tools used to measure lower leg conditions. Int J Sports Phys Ther 2013;8:838-48.
- Van Rijn RM, Van Os AG, Kleinrensink GJ, Bernsen RM, Verhaar JA, Koes BW, Bierma-Zeinstra SM. Supervised exercises for adults with acute lateral ankle sprain: a randomised controlled trial. Br J Gen Pract. 2007;57:793-800.
- Holme E, Magnusson SP, Becher K, Bieler T, Aagaard P, Kjaer M. The effect of supervised rehabilitation on strength, postural sway, position sense and re-injury risk after acute ankle ligament sprain. Scand J Med Sci Sports 1999;9:104-9.
- Bassett SF, Prapavessis H. Home-based physical therapy intervention with adherence-enhancing strategies versus clinic-based management for patients with ankle sprains. Phys Ther 2007;87:1132-43.
- Wester JU, Jespersen SM, Nielsen KD, Neumann L. Wobble board training after partial sprains of the lateral ligaments of the ankle: a prospective randomized study. Clinical Trial J Orthop Sports Phys Ther 1996;23:332-6.
- Hupperets MD, Verhagen EA, van Mechelen W. Effect of unsupervised home based proprioceptive training on recurrences of ankle sprain: randomised controlled trial. BMJ 2009 Jul 9;339:b2684.
- Brison RJ, Day AG, Pelland L, Pickett W, Johnson AP, Aiken A, Pichora DR, Brouwer B. Effect of early supervised physiotherapy on recovery from acute ankle sprain: randomised controlled trial. BMJ 2016;355:i5650.
- Martin RL, Irrgang JJ. A survey of self-reported outcome instruments for the foot and ankle. J Orthop Sports Phys Ther 2007;37:72-84.
- Kerkhoffs GM, Struijs PA, Marti RK, Assendelft WJ, Blankevoort L, Van Dijk CN. Different functional treatment strategies for acute lateral ankle ligament injuries in adults. Cochrane Database Syst Rev 2002:CD002938.
- Lardenoye S, Theunissen E, Cleffken B, Brink PR, De Bie RA, Poeze M. The effect of taping versus semi-rigid bracing on patient outcome and satisfaction in ankle sprains: a prospective, randomized controlled trial. BMC Musculoskelet Disord 2012;13:81.
- Van den Bekerom MP, Van Kimmenade R, Sierevelt IN, Eggink K, Kerkhoffs GM, Van Dijk CN, Raven EE. Randomized comparison of tape versus semi-rigid and versus lace-up ankle support in the treatment of acute lateral ankle ligament injury. Knee Surg Sports Traumatol Arthrosc 2016;24:978-84.
- Sommer HM, Schreiber H. Die früh-funktionelle konservative Therapie der frischen fibularen Kapsel-Band-Ruptur aus sozial-ökonomischer Sicht. Sportverletz Sportschaden. 1993;7:40-6.
- Twellaar M, Veldhuizen JW, Verstappen FT. Das Knöchelinversionstrauma. Vergleich der Langzeitergebnisse funktioneller Behandlungsmethoden mit Klebeverband und Bandage ("Brace") und die Eignung der Stabilometrie. Unfallchirurg. 1993;96:477-82.
- Zeegers AV. Het supinatieletsel van de enkel [Proefschrift]. Utrecht: Universiteit Utrecht, 1995.
- Handoll HH, Rowe BH, Quinn KM, de Bie R. Interventions for preventing ankle ligament injuries. Cochrane Database Syst Rev. 2001;(3):CD000018.
- Barelds I, Van den Broek AG, Huisstede BMA. Ankle bracing is effective for primary and secondary prevention of acute ankle injuries in athletes: a systematic review and meta-analyses. Sports Med 2018;48:2775-84.
- Verhagen EA, Van Mechelen W, de Vente W. The effect of preventive measures on the incidence of ankle sprains. Clin J Sport Med 2000;10:291-6.