Lumbosacraal radiculair syndroom
Begrippen
Naar Volledige tekst ›Lumbosacraal radiculair syndroom (LRS): uitstralende pijn in één bil of been, al dan niet met andere prikkelingsverschijnselen (paresthesieën) en neurologische uitvalsverschijnselen (hypesthesie/hypalgesie, parese, verlaagde reflexen), die suggestief is voor prikkeling van één (soms twee) specifieke lumbosacrale zenuwwortel(s), meestal als gevolg van een discushernia.
Cauda-equinasyndroom: (uni- of bilaterale) motorische of sensibele uitval (rijbroekanesthesie), al dan niet in combinatie met hevige radiculaire pijn, urineretentie, incontinentie voor urine en/of feces als gevolg van compressie van meerdere sacrale zenuwwortels.
Ernstige parese: beweging die geen weerstand overwint.
Richtlijnen diagnostiek
Naar Volledige tekst ›Anamnese
Naar Volledige tekst ›Vraag naar:
- duur en beloop van de klachten;
- lokalisatie, uitstraling, aard en intensiteit van de pijn; de mate van belemmering;
- ernst van de pijn in het been in verhouding tot de ernst van de eventuele rugpijn;
- sensibiliteitsstoornissen;
- invloed van drukverhogende momenten, rust, beweging en houding op klachten;
- voorgeschiedenis: eerdere lagerugpijn- en LRS-episodes, hun beloop en behandeling; maligniteit; recente ingreep aan de lumbale wervelkolom (zoals operatie of lumbaalpunctie);
- klachten die kunnen wijzen op een ernstig beloop van een LRS: krachtsverlies, mictiestoornissen (incontinentie of retentie), sensibiliteitsstoornis in het rijbroekgebied.
Ga bij hevige pijn, een maligniteit in de voorgeschiedenis en/of een recente ingreep aan de wervelkolom na of er aanwijzingen zijn voor een ernstige of zeldzame oorzaak (bijvoorbeeld maligniteit, spondylodiscitis, radiculitis):
- bijkomende klachten zoals algehele malaise, onverklaard gewichtsverlies, koorts;
- voorafgaande tekenbeet, erythema migrans, hersenzenuwuitval, artritis.
Lichamelijk onderzoek
Naar Volledige tekst ›Onderzoek (let op rechts-linksverschillen):
- motoriek en sensibiliteit van de benen;
- achillespees- en kniepeesreflex;
- (gekruiste) proef van Lasègue en/of maximale vinger-vloerafstand bij vooroverbuigen;
- bij vermoeden van een cauda-equinasyndroom: sensibiliteit van het rijbroekgebied.
Aanvullend onderzoek
Naar Volledige tekst ›Aanvraag van beeldvormende diagnostiek door de huisarts wordt bij vermoeden van een LRS ontraden.
Evaluatie
Naar Volledige tekst ›- Stel de diagnose LRS als het beeld voldoet aan de criteria (zie Begrippen).
- Stel vast of er aanwijzingen zijn voor een ernstig beloop, zoals een cauda-equinasyndroom of een ernstige of snel progressieve parese (zie Begrippen).
- Stel vast of er een vermoeden is van een ernstige of zeldzame oorzaak van het LRS, zie tabel 3 in de volledige tekst voor risicofactoren voor en kenmerken van deze oorzaken.
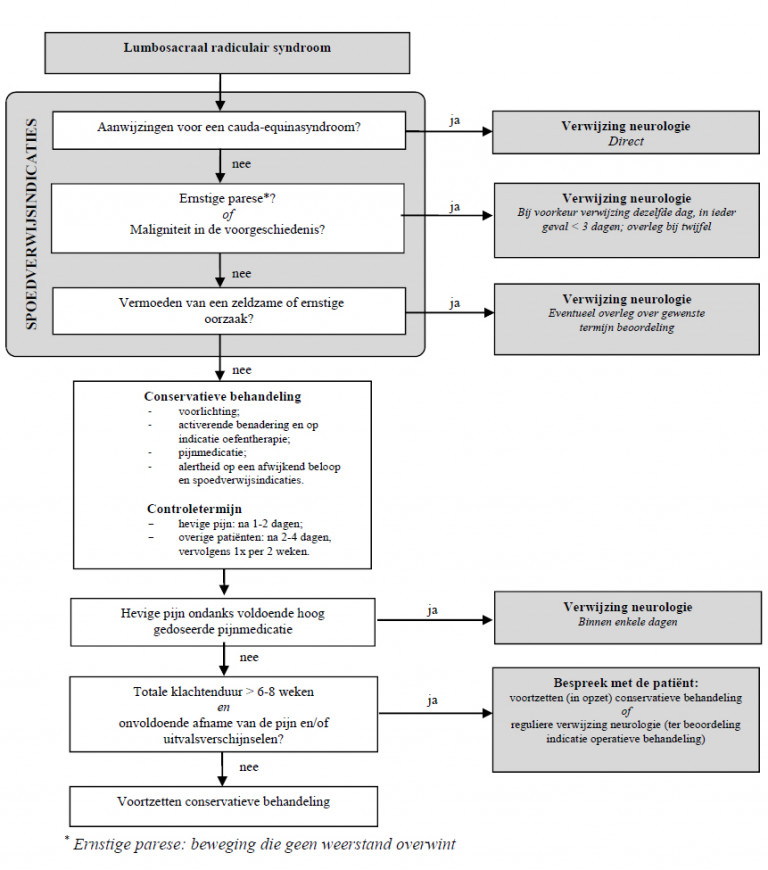
- Zie stroomschema voor de indicaties voor spoedverwijzing.
Richtlijnen beleid
Naar Volledige tekst ›Voorlichting
Naar Volledige tekst ›- Leg uit dat er sprake is van prikkeling van een zenuwwortel in de rug, meestal door een uitpuilende tussenwervelschijf. Vijfenzeventig procent van de patiënten herstelt spontaan in de eerste drie maanden.
- Adviseer in beweging te blijven en door te gaan met de dagelijkse activiteiten voor zover de klachten dit toelaten.
- Leg uit dat als de klachten na zes tot acht weken onvoldoende zijn verbeterd opnieuw een behandelkeuze gemaakt kan worden: operatieve behandeling, die na verwijzing in de regel bij een klachtenduur van twaalf weken zal plaatsvinden, of voortgezette conservatieve behandeling. Zie tabel 4 in de volledige tekst voor de aspecten die bij deze keuze van belang zijn.
- Adviseer de patiënt direct contact op te nemen bij: het ontstaan van een doof gevoel in het rijbroekgebied, ongewild verlies van urine of ontlasting of juist niet kunnen plassen en/of toenemend verlies van spierkracht in de benen.
Niet-medicamenteuze behandeling
Naar Volledige tekst ›- Overweeg na enkele weken verwijzing naar een fysiotherapeut indien een intensievere activerende begeleiding nodig is.
Medicamenteuze behandeling
Naar Volledige tekst ›- Geef adequate pijnstilling conform het stappenplan in de FTR Medicamenteuze pijnbestrijding (per sept 2015 NHG-Standaard Pijn). Schrijf de medicatie op vaste tijden voor. Hoog de medicatie zo nodig, op geleide van de pijn, op.
- Overweeg bij hevige pijn en/of contra-indicaties voor NSAID’s direct te starten met (zwakwerkende) opiaten, in combinatie met paracetamol en NSAID’s (tenzij gecontra-indiceerd). Hoog de medicatie bij hevige pijn snel op.
Controles en verwijzing
Naar Volledige tekst ›- Zie het stroomschema voor controletermijnen en verwijscriteria.
- Bespreek met de patiënt, bij een klachtenduur langer dan zes tot acht weken en onvoldoende afname van de pijn en/of uitvalsverschijnselen, of het voortzetten van de (in opzet) conservatieve behandeling of verwijzing naar de neuroloog ter beoordeling van de indicatie voor operatieve behandeling de voorkeur heeft.
Belangrijkste wijzigingen
Naar Samenvatting ›- Aanvraag van beeldvormende diagnostiek door de huisarts bij patiënten met een lumbosacraal radiculair syndroom (LRS) raden we niet aan.
- Er is meer aandacht voor de afweging van de voor- en nadelen van operatieve interventie en een in opzet voortgezette conservatieve behandeling bij onvoldoende verbetering van de klachten na 6-8 weken.
- De aanbevelingen voor het postoperatieve beleid en het beleid bij chronische klachten zijn uitgebreid.
- Aanbevelingen voor diagnostiek en beleid bij een vermoeden van neurogene claudicatio intermittens op basis van een wervelkanaalstenose zijn uitgebreid.
Kernboodschappen
Naar Samenvatting ›- LRS, meestal als gevolg van compressie van een lumbosacrale zenuwwortel door een discushernia, heeft doorgaans een gunstig natuurlijk beloop.
- Stel de diagnose LRS op basis van anamnese en lichamelijk onderzoek.
- Adviseer gedoseerd te bewegen en door te gaan met de dagelijkse activiteiten voor zover de klachten dit toelaten.
- Streef naar adequate pijnstilling (voldoende hoog gedoseerd, tijdcontingent).
- Verwijs alleen naar de neuroloog voor aanvullende diagnostiek bij aanwijzingen voor een ernstige oorzaak van LRS, bij vermoeden van een cauda-equinasyndroom, een ernstige parese of wanneer een operatie wordt overwogen.
- Operatieve behandeling bij onvoldoende verbetering van de klachten na circa 12 weken leidt tot een sneller herstel dan een in opzet voortgezette conservatieve behandeling. Na 1 jaar is er geen verschil in effectiviteit tussen de 2 behandelopties.
Inleiding
Naar Samenvatting ›Scope
Naar Samenvatting ›- Aanbevelingen voor diagnostiek en beleid bij een vermoeden van een lumbosacraal radiculair syndroom (LRS)
- Aanbevelingen voor diagnostiek en beleid bij een vermoeden van neurogene claudicatio intermittens op basis van een symptomatische lumbale wervelkanaalstenose
- Handvatten bij de differentiatie tussen een LRS en andere oorzaken van uitstralende pijn in het been
- Aanbevelingen over welke patiënten zonder aanvullende diagnostiek in eigen beheer zijn te behandelen en in welke gevallen specialistische behandeling is aangewezen
- Aandachtspunten voor het postoperatieve beleid
- Beleid bij chronische klachten
Buiten de scope
Naar Samenvatting ›- Zie NHG-Standaard Aspecifieke lagerugpijn voor de diagnostiek en het beleid bij lagerugpijn zonder aanwijzingen voor een LRS − met inbegrip van (aanhoudende) lagerugpijn na herstel van een LRS
- De behandeling van andere oorzaken van uitstralende pijn in het been
Samenwerking en afstemming
Naar Samenvatting ›- Deze standaard is tot stand gekomen in samenwerking met de Nederlandse Vereniging voor Neurologie (NVN), de Nederlandse Vereniging voor Neurochirurgie (NVVN), de Nederlandse Orthopaedische Vereniging (NOV) en het Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF) en sluit aan bij Verstandige keuzes bij een lage rughernia van de Orde van Medisch Specialisten, ZonMw en NPCF (zie Details).
- Deze standaard is afgestemd op de multidisciplinaire Richtlijn Lumbosacraal Radiculair Syndroom van de Nederlandse Vereniging voor Neurologie en het CBO (2008). Bij de vertaling naar concrete aanbevelingen voor de huisartsenpraktijk is rekening gehouden met de diagnostische en therapeutische mogelijkheden en werkwijze in de 1e lijn.
De standaard sluit aan bij de ‘Verstandige keuzes bij een lage rughernia’, opgesteld door de Orde van Medisch Specialisten, ZonMW en NPCF.
Achtergronden
Naar Samenvatting ›Begrippen
Naar Samenvatting ›Lumbosacraal radiculair syndroom
Naar Samenvatting ›Uitstralende pijn in 1 bil of been, al dan niet met andere prikkelingsverschijnselen (paresthesieën) en neurologische uitvalsverschijnselen (hypesthesie/hypalgesie, parese, verlaagde reflexen), die suggestief is voor een prikkeling van 1 (soms 2) specifieke lumbosacrale zenuwwortel(s) (zie Details).
Het LRS is een syndroomdiagnose waarbij verondersteld wordt dat de verschijnselen en klachten wijzen op een aandoening van een lumbosacrale zenuwwortel. Een gouden standaard voor het diagnosticeren van een dergelijke zenuwwortelaandoening ontbreekt. Daarom komt de definitie van het LRS voort uit overeenstemming van deskundigen. Naast LRS komt men in de wetenschappelijke literatuur de termen ‘ischialgie’ en ‘ischias’ (en in de Engelstalige literatuur ‘sciatica’) tegen. Er bestaat geen eenduidigheid in nomenclatuur en definiëring. De werkgroep ontraadt het gebruik van de termen ‘ischialgie’ en ‘ischias’. De werkgroep hanteert bij beoordeling van de literatuur de definitie van LRS zoals hierboven beschreven.
De term discushernia heeft de voorkeur boven de term ‘hernia nuclei pulposi’ (HNP) aangezien meestal niet alleen delen van de kern (nucleus) uitpuilen, maar ook vezelige delen van de annulus en van het overgangsgebied tussen de kern en de annulus. Zie ook Pathofysiologie.
Discushernia
Naar Samenvatting ›Uitpuiling van een tussenwervelschijf in het wervelkanaal, waardoor 1 of meer zenuwwortels bekneld kunnen raken.
Cauda-equinasyndroom
Naar Samenvatting ›(Uni- of bilaterale) motorische of sensibele uitval (rijbroekanesthesie) al dan niet in combinatie met hevige radiculaire pijn, urineretentie, incontinentie voor urine en/of feces als gevolg van compressie van meerdere sacrale zenuwwortels.
Neurogene claudicatio intermittens
Naar Samenvatting ›Uitstralende pijn, dove gevoelens en/of krachtverlies in 1 of beide benen en/of het rijbroekgebied, die optreden bij staan of lopen en verdwijnen bij zitten of vooroverbuigen.
Wervelkanaalstenose
Naar Samenvatting ›Vernauwingen van het wervelkanaal, meestal als gevolg van degeneratieve veranderingen van de benige en weke delen van de wervelkolom, hetgeen tot compressie van 1 of meer zenuwwortels kan leiden.
Epidemiologie
Naar Samenvatting ›- Het aantal nieuwe gevallen van ‘lage-rugpijn met uitstraling’ (ICPC-code L86) in de huisartsenpraktijk bedraagt 12 per 1000 patiënten per jaar.
- De incidentie van ‘lage-rugpijn met uitstraling’ neemt toe met de leeftijd en is het hoogst in de leeftijdscategorie 75-84 jaar.
- Bij vrouwen wordt de aandoening iets vaker vastgesteld dan bij mannen.
- De prevalentie van ‘lage-rugpijn met uitstraling’ bedraagt 36 per 1000 patiënten per jaar en vertoont dezelfde trend naar leeftijd als de incidentie.
- In een (onbekend) deel van de gevallen zullen niet-radiculaire pijnklachten en neurogene claudicatio intermittens onder deze ICPC-code geregistreerd worden. Daarom zijn de incidentie- en prevalentiecijfers van LRS naar alle waarschijnlijkheid lager dan de hierboven vermelde cijfers voor ‘lage-rugpijn met uitstraling’.
- Uit bevolkingsonderzoeken waarin strikte criteria voor de diagnose LRS werden toegepast, blijkt dat de incidentie van LRS het hoogst is in de leeftijdscategorie 30-64 jaar.
- Een wervelkanaalstenose heeft bij mensen > 60 jaar een prevalentie van circa 20%. Deze stenose is bij het merendeel van de patiënten asymptomatisch.
- De incidentie van neurogene claudicatio intermittens op basis van een lumbale wervelkanaalstenose bedraagt ca. 10 per 100.000 inwoners per jaar en stijgt met de leeftijd (zie Details).
De incidentie- en prevalentiegegevens zijn afkomstig uit de NIVEL Zorgregistraties eerste lijn. Het betreft de ICPC-code voor ‘lagerugpijn met uitstraling’ (L86) (www.nivel.nl/NZR/wie-heeft-welke-gezondheidsproblemen). De incidentie van ‘lagerugpijn met uitstraling’ neemt toe met de leeftijd en is het hoogst in de leeftijdscategorie 75 tot 84 jaar. Het gaat echter bij een (onbekend) deel van de gevallen om niet-radiculaire pijn, en dus niet om een LRS. Zo ligt in bevolkingsonderzoeken (zoals hieronder beschreven) de hoogste incidentie voor LRS in een jongere leeftijdscategorie. Dit contrast wordt mogelijk verklaard door het stijgen van de incidentie en prevalentie van aspecifieke lagerugpijn met de leeftijd. Mogelijk dat patiënten met rugpijn met niet-radiculaire uitstraling onder de ICPC-code ‘lagerugpijn met uitstraling’ worden geregistreerd.
In een Nederlands onderzoek bleek dat 50% van 103 patiënten, bij wie de huisarts de ICPC-code ‘lagerugpijn met uitstraling’ registreerde, radiculopathie had. De overige patiënten hadden lagerugpijn met niet-radiculaire uitstraling of een wervelkanaalstenose.
Uit een review over epidemiologische onderzoeken naar het voorkomen van het LRS valt te concluderen dat uit de beschikbare bevolkingsonderzoeken geen betrouwbare incidentie- en prevalentiecijfers voor deze aandoening te extraheren zijn, onder meer doordat de criteria voor de diagnose niet zijn vermeld of doordat alle gevallen van uitstralende pijn in een been zijn samengenomen. Bij toepassing van strikte criteria voor het LRS op resultaten van een Fins bevolkingsonderzoek (n = 7217, leeftijd > 30 jaar) komen de onderzoekers op een puntprevalentie van 4,8%. De prevalentie was het hoogst in de leeftijdscategorie 45 tot 64 jaar. In een Tunesisch bevolkingsonderzoek (n = 4380, leeftijd > 15 jaar) kwam men tot een puntprevalentie van 0,75%, een 1-jaars prevalentie van 2,2% en een incidentie van 1,44%. De hoogste prevalentie werd in de leeftijdscategorie 30 tot 40 jaar gevonden.
Wervelkanaalstenosen komen frequent voor. Ze leiden in het merendeel van de gevallen niet tot klachten. Uit onderzoek blijkt dat bij 21% van de asymptomatische personen boven de 60 jaar een wervelkanaalstenose kan worden aangetoond. Gegevens over het voorkomen van neurogene claudicatio intermittens zijn beperkt; er is geen aparte ICPC-code voor. De genoemde prevalentiecijfers zijn gebaseerd op gegevens uit de algemene bevolking van Zwitserland.
Conclusie
Hoewel de incidentie en prevalentie van lagerugpijn met uitstraling (in de huisartsenpraktijk) met de leeftijd stijgen, komt het lumbosacraal radiculair syndroom waarschijnlijk vooral voor in de leeftijdscategorie 30 tot 64 jaar.
Pathofysiologie
Naar Samenvatting ›- Meestal is de oorzaak van een LRS compressie van een zenuwwortel door een discushernia. Een discushernia is een uitpuiling van de tussenwervelschijf (discus) in het wervelkanaal als gevolg van daling van het vochtgehalte en de elasticiteit (degeneratie) van de discus. Indien het discusmateriaal zich als een vrij fragment in het wervelkanaal bevindt, spreekt men van een sekwester. Uitpuilend discusmateriaal kan weer geresorbeerd worden. Dit treedt vooral op bij grote of gesekwestreerde hernia’s.
- In de meeste gevallen gaat het om de disci op de niveaus L4-L5 en L5-S1 (elk circa 45%), omdat op deze niveaus de statische en kinetische krachten van de wervelkolom het grootst zijn. Een discushernia op het niveau L3-L4 is in circa 5% van de gevallen de oorzaak; op de niveaus L2-L3 en L1-L2 komt een discushernia minder vaak voor.
- Een discushernia op niveau L4-L5 comprimeert in de meeste gevallen zenuwwortel L5 en een discushernia op niveau L5-S1, zenuwwortel S1. In geval van een centrale discushernia kan een lager uittredende zenuwwortel worden gecomprimeerd. Een grote discushernia kan meerdere zenuwwortels comprimeren. Compressie van de cauda equina leidt tot het cauda-equinasyndroom (CES) (zie Natuurlijk beloop en prognose).
- In veel gevallen veroorzaakt een discushernia geen klinische verschijnselen. Zelfs indien de discushernia aanleiding geeft tot compressie en/of tractie van de op dat niveau uittredende zenuwwortel, leidt dit niet altijd tot symptomen. Een hypothetische verklaring voor deze bevinding is dat zowel compressie als een ontstekingsreactie, als gevolg van door de nucleus pulposus uitgescheiden pro-inflammatoire stoffen, nodig zijn om een LRS te veroorzaken (zie Details).
- Meer zeldzame oorzaken van wortelcompressie zijn onder andere een foraminale stenose, spondylolisthesis, wervelfractuur, wervelmetastase, epiduraal abces of hematoom. Ook een ontsteking van een zenuwwortel (radiculitis), door bijvoorbeeld Borrelia burgdorferi of Herpes zoster, kan tot een LRS leiden.
- Of bacteriën een rol kunnen spelen in de pathofysiologie van rugpijn na een episode met LRS-klachten staat ter discussie (zie Details).
In de meerderheid van de patiënten (circa 90%) is een LRS het gevolg van een uitpuiling van een tussenwervelschijf (discus).
Een tussenwervelschijf (discus) bestaat uit een vezelige buitenkant, de annulus fibrosus, die geleidelijk, zonder scherpe begrenzing, overgaat in een zachte geleiachtige kern: de nucleus pulposus. Bij volwassenen daalt het vochtgehalte van de annulus in de loop der jaren, waardoor ook de elasticiteit ervan afneemt. Als de annulus door kleine scheurtjes verzwakt is, kan de discus gaan uitpuilen. De volgende stadia worden, afhankelijk van de mate van verplaatsing van discusmateriaal naar de intervertebrale ruimte, onderscheiden:
- Protrusie: het verplaatste materiaal veroorzaakt een duidelijke uitpuiling van de annulus, waarbij echter geen materiaal tussen de vezels van de annulus uitpuilt.
- Extrusie (synoniem: bulging, prolaps): het verplaatste materiaal puilt uit tussen verscheurde vezels van de annulus tot in het wervelkanaal, maar blijft verbonden met het materiaal in de discus.
- Sequestratie: het materiaal bevindt zich in het wervelkanaal als vrij fragment en kan vandaar naar andere plaatsen migreren.
Bij MRI-onderzoek wordt de bulging disc onderscheiden om een uitbochting van een tussenwervelschijf te beschrijven. Dit is geen discushernia en heeft geen consequenties (zie Detail Argumenten tegen beeldvormende diagnostiek).
Een discushernia kan leiden tot compressie en tractie van de zenuwwortel: een lumbosacraal radiculair syndroom. Dit wordt gekenmerkt door radiculaire pijn, al dan niet met andere prikkelingsverschijnselen (paresthesieën) en neurologische uitvalsverschijnselen van de aangedane zenuwwortel.
Bij een discushernia op niveau L4-L5 betreft dit in de meeste gevallen zenuwwortel L5 en bij een discushernia op niveau L5-S1 zenuwwortel S1. Vooral bij een centrale discushernia is betrokkenheid van een lagere zenuwwortel mogelijk.
Er is geen eenduidig causaal verband tussen de aanwezigheid of de grootte van een discushernia met wortelcompressie en het optreden van een lumbosacraal radiculair syndroom. Zo ontstaan er niet altijd radiculaire pijnklachten bij wortelcompressie ten gevolge van een discushernia en kunnen radiculaire pijnklachten persisteren terwijl de wortelcompressie als gevolg van de discushernia al verdwenen is. Het is dan ook waarschijnlijk dat nog een ander mechanisme een rol speelt bij het ontstaan van radiculaire pijnklachten. Een hypothese, inmiddels ondersteund door verschillende in-vitro-onderzoeken en diermodellen, is dat door de nucleus pulposus pro-inflammatoire stoffen worden uitgescheiden die, in combinatie met compressie van de zenuwwortel (mede door oedeemvorming), aanleiding kunnen geven tot prikkeling van de zenuwwortel met als gevolg radiculaire pijnklachten.
Conclusie
Een discushernia kan leiden tot compressie en tractie van een zenuwwortel. Mogelijk speelt inflammatie ook een rol bij het ontstaan van een lumbosacraal radiculair syndroom.
Recent werd onderzoek gepubliceerd waaruit bleek dat bij 46% van de patiënten die geopereerd werden in verband met een discushernia bacteriën werden gekweekt uit het verwijderde discus materiaal. Het bleek in 86% van de gevallen om Propionibacterium acnes (een grampositieve anaerobe commensale huidbacterie) te gaan. Bij de patiënten bij wie een anaerobe bacterie werd gekweekt bleek postoperatief vaker beenmergoedeem te ontstaan in de aangrenzende wervels dan bij patiënten bij wie geen anaerobe bacteriën werden gekweekt (80 versus 44%). In een ander onderzoek (n = 176) werd bij 35% van de patiënten met een LRS bacteriën gekweekt uit het discusmateriaal, vooral P. Acnes (84%). In de controlegroep met patiënten die een rugoperatie ondergingen op een andere indicatie, zoals scoliose, fractuur of tumor, werd bij geen van de patiënten uit het afgenomen discusmateriaal een bacterie gekweekt. Dit maakt het minder waarschijnlijk dat contaminatie de oorzaak is van de positieve kweekuitslagen.
In een goed opgezet vervolg op dit onderzoek van Albert et al. werden 162 patiënten met chronische rugklachten (> 6 maanden), bij wie in de voorgaande 6 tot 24 maanden een discushernia werd vastgesteld (conservatief of chirurgisch behandeld) én beenmergoedeem (vastgesteld met behulp van MRI), gerandomiseerd tussen behandeling met amoxicilline/clavulaanzuur (500/125 mg; 3x/dag) gedurende 100 dagen en placebo (dubbelblind). In de antibioticagroep daalde het aantal patiënten met continue pijn met 56%, in de placebogroep met 6%. Het is nog niet bekend in hoeverre deze behandeling tot pijnvermindering op de lange termijn leidt. Daarnaast betreft het een selecte patiëntgroep. Deze resultaten dienen bevestigd te worden in grootschalig onderzoek met een langere follow-upduur.
Conclusie
Mogelijk heeft langdurige behandeling met antibiotica een gunstig effect bij selecte patiënten met chronische rugpijn na een discushernia met beenmergoedeem in de aangrenzende wervels. Deze behandeling dient echter vooralsnog alleen in onderzoeksverband te worden toegepast.
Wervelkanaalstenose
Naar Samenvatting ›- Een wervelkanaalstenose is bij 80% van de patiënten het gevolg van verworven degeneratieve afwijkingen, zoals een discushernia of hypertrofie van de facetgewrichten en/of het ligamentum flavum. Meestal is er sprake van een combinatie van deze factoren.
- Bij circa 20% is sprake van een congenitale stenose of een ontwikkelingsstoornis, waardoor het wervelkanaal in diameter is vernauwd.
- (Geforceerde) extensie van de wervelkolom, bijvoorbeeld tijdens lopen, leidt tot verdere vernauwing van het wervelkanaal; dit kan in geval van een wervelkanaalstenose tot compressie van zenuwwortels leiden.
- Vernauwing van het wervelkanaal komt, vooral bij ouderen, frequent voor zonder dat dit tot symptomen leidt (zie Details).
- Zowel bij een wervelkanaalstenose als bij een LRS is veelal sprake van een combinatie van nociceptieve en neuropathische pijn. Zie voor meer informatie over de pathofysiologie van pijn NHG-Standaard Pijn.
Bij een vernauwing van het lumbale wervelkanaal door degeneratieve veranderingen, leidt extensie van de wervelkolom tot een afname van de doorsnede van het centrale kanaal en de neurale foramina. Dit leidt tot compressie van de vaatvoorziening rondom de uittredende zenuwen en ischemische zenuwprikkeling. Deze compressie is reversibel bij flexie van de lumbale wervelkolom. De klachten die bij een lumbale wervelkanaalstenose optreden worden samengevat met de term neurogene claudicatio: inspanningsgebonden pijn of een gevoel van zwakte of moeheid in de benen die toeneemt bij lopen en staan. Langzamer lopen, vooroverbuigen of zitten doen de klachten vaak verminderen, dit duurt vaak minuten, maar meestal minder dan vijftien minuten. De klachten zijn meestal bilateraal, maar kunnen unilateraal optreden bij een ernstige laterale of foraminale recessusstenose.
Risicofactoren
Naar Samenvatting ›- Er zijn aanwijzingen dat de volgende factoren mogelijk een risico vormen voor het ontstaan van een LRS:
- een grote lichaamslengte
- zwaar lichamelijk werk (vooral gecombineerd met frequent vooroverbuigen en draaien van de wervelkolom)
- mentale stress
- langdurig roken
- frequent langdurig autorijden (> 2 uur/dag, meer dagen per week)
- Daarnaast speelt genetische aanleg waarschijnlijk een rol.
- Op grond van de huidige kennis zijn geen aanbevelingen voor preventie van een LRS te formuleren (zie Details).
In een prospectief cohortonderzoek werden 2077 personen, werkzaam in de houtindustrie, zonder LRS-klachten gedurende 1 jaar gevolgd. In hetzelfde onderzoek werden 327 arbeiders met ernstige LRS-klachten gedurende 1 jaar gevolgd. In dit onderzoek werd een LRS gedefinieerd als rugpijn met uitstraling tot beneden de knie. Uit dit onderzoek kwamen de volgende risicofactoren naar voren voor het ontstaan van een LRS: leeftijd 45 tot 54 jaar: OR 2,0 (95%-BI 1,0 tot 4,0); roken 1 tot 15 sigaretten/dag > 15 jaar: OR 2,2 (95%-BI 1,2 tot 4,0) en roken > 15 sigaretten/dag > 15 jaar: OR 2,3 (95%-BI 1,3 tot 3,9); mentale stress (tamelijk veel of veel): OR 3,0 (95%-BI 1,5 tot 5,9); wandelen matig actief: OR 1,8 (95%-BI 1,2 tot 2,8) of actief: OR 1,9 (95%-BI 1,2 tot 3,0); regelmatig roterende bewegingen tijdens werkzaamheden: OR 1,6 (95%-BI 1,1 tot 2,5) en frequent: OR 1,9 (95%-BI 1,1 tot 3,2). Uit een systematische review (8 cross-sectionele onderzoeken, 7 patiëntcontrolestudies en 11 cohortonderzoeken; n = 19.165) komen overgewicht (OR 1,23; 95%-BI 1,14 tot 1,33) en obesitas (OR 1,40; 95%-BI 1,27 tot 1,55) als risicofactoren voor een LRS naar voren.
Personen die regelmatig joggen bleken minder vaak een LRS te ontwikkelen (OR 0,5; 95%-BI 0,3 tot 1,0). Regelmatig joggen is echter, in geval van een LRS, een risicofactor voor het persisteren van radiculaire pijn (OR 3,9; 95%-BI 1,4 tot 10,7). Het effect van joggen op het ontstaan van recidiefklachten wordt hier niet beschreven. Uit oudere cohortonderzoeken blijken ook een grote lichaamslengte bij mannen (> 180 cm), frequent langdurig (> 2 uur/dag) autorijden en genetische aanleg risicofactoren voor het ontstaan van een LRS.
Conclusie
Er zijn aanwijzingen dat een grote lichaamslengte, zwaar lichamelijk werk (vooral indien dit gecombineerd wordt met flexie/rotatiebewegingen van de wervelkolom), mentale stress, langdurig roken, overgewicht, obesitas en frequent langdurig autorijden (> 2 uur/dag, meer dagen per week) risicofactoren zijn voor het ontstaan van een LRS. Daarnaast speelt waarschijnlijk genetische aanleg een rol.
Klinisch beeld
Naar Samenvatting ›- Prikkeling van een lumbale of sacrale zenuwwortel kan leiden tot uitstralende pijn in het gebied van de bil of het been dat geïnnerveerd wordt door deze zenuwwortel. Soms gaat de pijn ook gepaard met uitvalsverschijnselen: een sensibiliteitsstoornis, parese en/of verlaging van de reflexen.
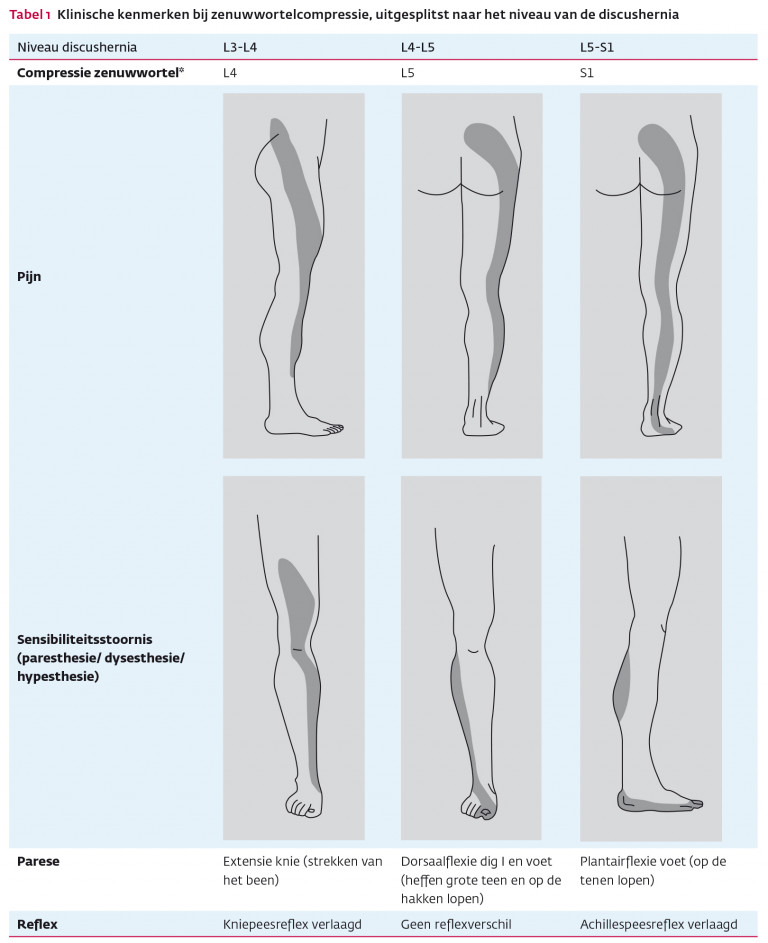
- Zie tabel 1 voor een samenvatting van de klinische kenmerken van een LRS, uitgesplitst naar de betrokken zenuwwortel.
- Ook bij aspecifieke lagerugpijn straalt de pijn soms uit in het been, maar dit staat minder op de voorgrond dan de rugpijn en heeft niet het karakter van radiculaire pijn. In de praktijk is het onderscheid tussen LRS en radiculaire pijnklachten soms lastig te maken.
* Het betreft de zenuwwortels die – in het geval van wortelcompressie – in de meeste gevallen betrokken zijn bij een discushernia op het betreffende niveau. Vooral bij een centrale discushernia is betrokkenheid van een lagere zenuwwortel mogelijk. Bron: bewerkt ten opzichte van figuur 1 uit de richtlijn Handelen van de bedrijfsarts bij werknemers met rugklachten van de NVAB.
Lumbosacraal radiculair syndroom
Naar Samenvatting ›- Typerend voor radiculaire pijn is dat deze uitstraalt in 1 been, gelokaliseerd is in het verzorgingsgebied van 1 (soms 2) van de ruggenmergzenuwwortels van de lumbosacrale wervelkolom (‘dermatomaal patroon’) en scherp van karakter is.
- De patiënt kan de plaats van deze pijn meestal goed aangeven. Soms is de pijn vooral gelokaliseerd in het onderbeen en/of de voet, waardoor niet meteen aan een LRS wordt gedacht.
- De pijnklachten zijn vaak houdingsafhankelijk, waarbij in liggende positie de minste pijn wordt ervaren.
- De klachten nemen soms toe bij drukverhogende momenten, zoals hoesten, niezen en persen.
- Meestal zijn de zenuwwortels van L5 en S1 aangedaan, waarbij de pijn uitstraalt tot in het onderbeen en de voet. Indien de uitstralende pijn beperkt blijft tot de gluteaalstreek, het bovenbeen of de lies, kan er sprake zijn van compressie van de zenuwwortels L2, L3 of L4. Bij een LRS komt frequent ook lagerugpijn voor, de beenklachten staan echter op de voorgrond (zie Details).
In tabel 5 staan de kenmerken samengevat die behulpzaam kunnen zijn bij het maken van een onderscheid tussen radiculaire en niet-radiculaire pijn.
| Radiculair syndroom | Niet-radiculaire uitstralende pijn | |
|---|---|---|
| Lokalisatie pijn | Pijn in een been volgens dermatomaal patroon, pijn in been staat op de voorgrond; de lokalisatie van de pijn is goed aan te geven. | Pijn in de rug staat op de voorgrond, soms gepaard gaande met meer diffuse uitstraling in 1 of beide benen. |
| Karakter pijn | Scherp, brandend | Dof, zeurend |
| Provocatie | Drukverhogende momenten, zitten en staan, anteflexie, wortelprikkelingstesten. | Lokale druk, houdingsverandering |
| Bijkomende factoren | Sensibiliteitsstoornis volgens dermatomaal patroon, krachtverlies volgens myotoom, reflexafwijkingen. |
Cauda-equinasyndroom
Naar Samenvatting ›- Symptomen passend bij een cauda-equinasyndroom (CES) zijn (uni- of bilaterale) motorische of sensibele uitval (‘rijbroekanesthesie’) al dan niet in combinatie met hevige radiculaire pijn, urineretentie, incontinentie voor urine en/of feces, verminderd passagegevoel van feces en/of erectiele disfunctie als gevolg van compressie van verschillende sacrale zenuwwortels.
- In een enkel geval zijn bij een cauda-equinasyndroom pijnklachten afwezig, hetgeen op ernstige zenuwschade kan wijzen (zie Details).
Patiënten met een LRS kunnen een cauda-equinasyndroom (CES) ontwikkelen. De meestvoorkomende oorzaak van het CES is compressie van de gehele cauda equina ten gevolge van een grote centrale of perifere discushernia. Symptomen zijn (uni- of bilaterale) radiculaire pijn, krachtverlies en gevoelsstoornissen, urineretentie, incontinentie voor urine en/of feces, seksuele disfunctie en/of verminderd passagegevoel voor feces. Bij lichamelijk onderzoek kunnen motorische uitval van verschillende zenuwwortels, rijbroekanesthesie en/of een verminderde sfinctertonus worden gevonden. Op basis van enkele onderzoeken van slechte kwaliteit blijkt dat geen van de afzonderlijke bevindingen voldoende voorspellende waarde heeft om een CES aan te tonen of uit te sluiten. De aan- of afwezigheid van een combinatie van verschijnselen vergroot de diagnostische waarde (zie Details Spoed).
Er zijn geen studies waarin het natuurlijk beloop van het LRS prospectief en zonder interventies werd onderzocht. Deze gegevens zijn bij benadering te achterhalen uit prospectieve trials waarbij in opzet conservatieve behandelingsstrategieën met elkaar zijn vergeleken. De geschatte prevalentie van het CES, bevestigd middels beeldvormende diagnostiek, varieert van circa 1 tot 3% onder alle patiënten met een LRS tot 14 tot 48% onder patiënten bij wie één of meer van de hiervoor genoemde symptomen of afwijkingen bij lichamelijk onderzoek aanwezig zijn.
Alhoewel gerandomiseerde studies naar het nut van chirurgische behandeling bij een (middels beeldvorming aangetoond) CES ontbreken, is de algemene consensus dat operatieve decompressie binnen 24 uur is aangewezen bij een CES. Uit patiëntenseries blijkt dat een aanzienlijk deel van de patiënten postoperatief pijnklachten of uitvalsverschijnselen houdt. In de meeste gevallen kan decompressie het ontstaan van blaas- en darmfunctiestoornissen echter voorkomen. Indien er reeds mictiestoornissen en/of defecatiestoornissen bestaan ten tijde van de decompressie treedt in de meeste gevallen wel verbetering op, maar volledig herstel lijkt zeldzaam.
Om deze redenen dient de huisarts de patiënt met verdenking op een CES met spoed naar de neuroloog te verwijzen voor aanvullende diagnostiek.
Conclusie
Het cauda-equinasyndroom komt naar schatting bij 1 tot 3% van de patiënten met een LRS voor. De meest kenmerkende verschijnselen zijn uni- of bilaterale motorische of sensibele uitval (rijbroekanesthesie) en hevige radiculaire pijn al dan niet in combinatie met urineretentie, urine-incontinentie, verminderd passagegevoel en/of fecale incontinentie als gevolg van compressie van verschillende sacrale zenuwwortels, meestal door een discushernia. Patiënten met deze klachten dienen met spoed naar de neuroloog te worden verwezen.
Lumbale wervelkanaalstenose
Naar Samenvatting ›- Het kenmerkende klachtenpatroon bij een lumbale wervelkanaalstenose is uitstralende pijn (vaak volgens een dermatomaal patroon) in 1 of beide benen, soms gepaard gaande met een sensibiliteitsstoornis en/of parese, die optreedt bij staan of lopen en weer verdwijnt bij zitten of vooroverbuigen (neurogene claudicatio intermittens). De klachten treden niet op bij fietsen. De klachten ontstaan over het algemeen geleidelijk.
- In tabel 2 staan de kenmerken van LRS en neurogene claudicatio intermittens samengevat.
|
|
Lumbosacraal radiculair syndroom |
Neurogene claudicatio intermittens |
|---|---|---|
|
Leeftijd (leeftijdscategorie |
30-64 jaar |
> 60 jaar |
|
Beloop |
(Sub)acuut begin, 75% herstel < 12 weken |
Geleidelijk ontstaan; chronisch beloop |
|
Karakter pijn |
Scherpe, brandende pijn |
Brandende, doffe pijn, zwaar/moe gevoel |
|
Lokalisatie klachten |
Meestal eenzijdig |
Meestal beide benen |
|
Uitlokkende factoren |
Drukverhogende momenten, staan, lopen |
Staan en lopen, vooral met gestrekte rug |
|
Verlichtende factoren |
Liggen |
Fietsen, zitten, vooroverbuigen |
|
Lichamelijk onderzoek |
Motorische/sensibele uitval, radiculaire provocatietesten vaak positief |
Meestal geen afwijkingen |
Natuurlijk beloop en prognose
Naar Samenvatting ›Lumbosacraal radiculair syndroom
Naar Samenvatting ›- LRS heeft in de meerderheid van de gevallen een gunstig beloop. Bij driekwart van de patiënten met LRS door een discushernia treedt binnen 3 maanden spontaan herstel op. Minder dan 10% van de patiënten heeft een langdurig beloop met klachten die in wisselende mate aanwezig blijven. In Nederland ondergaat naar schatting 5-15% van de patiënten met LRS een operatie.
- Maximaal 5% van de patiënten ontwikkelt progressieve uitvalsverschijnselen; een cauda-equinasyndroom treedt bij 1-3% van de patiënten op. Zowel na een conservatieve behandeling als na een operatie kunnen restverschijnselen, zoals een parese, sensibele stoornissen en reflexverschillen, geruime tijd, soms zelfs levenslang, aanwezig blijven.
- Veel LRS-patiënten hebben een voorgeschiedenis met lagerugklachten. Hoewel de prognose van LRS voor de beenklachten gunstig is, blijven de rugklachten bij veel patiënten in wisselende mate bestaan.
- Bij naar schatting 4-20% van de patiënten treden ook recidiefklachten op (zie Details).
- Het is onvoldoende duidelijk wat risicofactoren zijn voor een slechte uitkomst of voor het optreden van recidiefklachten (zie Details).
Er is gebrek aan kwalitatief goed onderzoek in de open populatie of in de huisartsenpraktijk naar het natuurlijk beloop van het LRS. Het beloop bij controlegroepen in gerandomiseerde interventieonderzoeken kan enige informatie bieden.
Zo bleek uit een Nederlands eerstelijnsonderzoek (n = 183) dat ongeveer 75% van de patiënten met een LRS na 3 maanden grotendeels hersteld is zonder dat zij een operatie ondergingen. De mediane klachtenduur bedroeg 16 dagen. In een ander Nederlands eerstelijnsonderzoek (LRS-trial, n = 135) naar de effectiviteit van oefentherapie vond 56% van de patiënten in de controlegroep dat zij na 1 jaar hersteld waren. In een onderzoek (n = 283) naar de effectiviteit van operatieve behandeling bij patiënten met sinds 6 tot 12 weken hevige LRS-klachten werd 39% van de patiënten uit de controlegroep gedurende het eerste jaar na randomisatie alsnog geopereerd in verband met onvoldoende verbetering van de klachten. Na 1 jaar werd bij 95% van de patiënten in beide behandelgroepen een globaal herstel van de klachten gezien. Na een follow-upperiode van 5 jaar had echter circa 23% van de patiënten nog klachten. De ernst hiervan wisselt in de loop van de tijd. Er was geen verschil tussen de 2 behandelgroepen.
Progressieve uitvalsverschijnselen
Exacte gegevens over het percentage patiënten onder alle LRS-patiënten bij wie zich progressieve uitval ontwikkelt, ontbreken. Dit aandeel is naar schatting maximaal 5%. Ongeveer 1 tot 3% van de patiënten ontwikkelt een cauda-equinasyndroom in het beloop van een LRS.
Restverschijnselen
Van de patiënten met LRS ontwikkelt 30 tot 50% een parese. Deze is meestal mild. Over het algemeen is het herstel gunstig, de parese is na 6 weken bij 80% verbeterd en bij 93% na 24 weken. Een ernstige parese (MRC < 3) is na 6 maanden in 56 tot 75% van de gevallen verbeterd of hersteld. Uit een prospectief gerandomiseerd onderzoek naar de effectiviteit van chirurgie bij patiënten met LRS bleek dat na 4 jaar 32% en na 10 jaar 8% van de zowel geopereerde als niet-geopereerde patiënten restpareses had. Bij ruim 35% bestonden na 10 jaar nog sensibele stoornissen. Dit betrof een tweedelijnspopulatie, waarschijnlijk liggen deze percentages in de eerstelijnspopulatie aanzienlijk lager.
Recidieven
Na een follow-upperiode van 2 jaar bleek in het bovengenoemde onderzoek naar de effectiviteit van operatieve behandeling van Peul et al. 20% van de patiënten in beide behandelgroepen recidiefklachten of chronische klachten te ervaren. Bij 6% van de patiënten die geopereerd waren leidde dit tot een tweede operatie.
Recidiverende klachten gedurende de eerste 3 jaar na een eerste LRS-periode komen bij ongeveer 60% van de patiënten voor, zo blijkt uit een follow-uponderzoek (n = 96) van de LRS-trial, een onderzoek naar de effectiviteit van fysiotherapie bij LRS. Uit dit onderzoek bleek ook dat 5,2% van de patiënten met een LRS een operatie onderging in het eerste jaar na het ontstaan van de klachten. In andere onderzoeken worden echter veel lagere percentages recidiefklachten genoemd (3,7 tot 12,7%; follow-upperiode 12 tot 248,4 maanden).
Conclusie
Bij de meeste patiënten met een LRS op basis van een discushernia treedt spontaan herstel op binnen 3 maanden. Recidiefklachten en restverschijnselen komen frequent voor.
In 2 systematische reviews zijn mogelijke prognostische factoren bij LRS onderzocht. Eén systematische review over prospectieve cohortonderzoeken (n = 14,2 in de algemene bevolking, 1 eerstelijnspopulatie, 11 tweedelijnspopulaties) toonde dat verschillende factoren, waaronder leeftijd, geslacht, roken en lichaamsbeweging, een voorgeschiedenis met lagerugpijn of LRS en de aanwezigheid van gevoelsstoornissen en/of motorische uitval niet geassocieerd waren met de kans om geopereerd te worden. De intensiteit van de pijn in het been bleek echter wel een prognostische factor voor het uiteindelijk ondergaan van chirurgie. Zo bleek in het onderzoek van Peul et al. de oddsratio voor het ondergaan van chirurgie 1,72 (95%-BI 1,11 tot 2,67) bij een toename van 20 punten op de VAS-score (0-100).
De verschillende factoren, waaronder leeftijd, BMI, roken, pijnintensiteit en de aanwezigheid van gevoelsstoornissen, bleken niet gerelateerd te zijn aan de uitkomst herstel. Voor de uitkomsten ernst van de pijn en mate van beperking werd geen goed onderzoek gevonden.
Een tweede systematische review over 8 prospectieve cohortonderzoeken had een meer beperkte zoekstrategie dan bovenstaande systematische review, maar komt tot een vergelijkbare conclusie: de factoren leeftijd, geslacht, voorgeschiedenis met LRS, roken en BMI lijken niet geassocieerd te zijn met een slechte uitkomst/persisterende beperking. Daarnaast lijkt zware lichamelijke arbeid evenmin geassocieerd met een slechte uitkomst.
Onderzoek naar de invloed van psychische factoren werd niet gevonden. Een beperking van beide systematische reviews is de heterogeniteit tussen de verschillende geïncludeerde onderzoeken wat betreft de patiëntselectie en toegepaste uitkomstmaten.
Conclusie
De intensiteit van de pijn in het been in het kader van een LRS is mogelijk gerelateerd aan de kans om chirurgie te ondergaan. Er zijn geen andere prognostische factoren bekend.
Bij een aanzienlijk percentage van de patiënten met een LRS treden recidiefklachten op. In de verschillende cohortonderzoeken variëren de percentages van 4 tot 13, tot zelfs 60%.
In het follow-uponderzoek van Hordijk et al. (n = 96) werd het ontstaan van recidiefklachten voorspeld door de parameters zwaar lichamelijk werk (OR 4,04; 95%-BI 1,23 tot 13,31) en de mate van beperkingen in het fysiek functioneren op de baseline (OR 1,16; 95%-BI 1,03 tot 1,30). Onderzoeken van oudere datum toonden dat LRS-klachten in de voorgeschiedenis, langdurig frequent autorijden, psychosomatische problemen en obesitas risicofactoren zijn voor recidiefklachten. In het onderzoek van Hordijk bleken deze factoren recidiefklachten niet te voorspellen. Directe vergelijking van deze onderzoeken is niet mogelijk vanwege verschillen in methodologie, duur van de follow-upperiode en de gebruikte definitie van het LRS.
Conclusie
mogelijk zijn het verrichten van zwaar lichamelijk werk en het meer beperkt zijn in het fysiek functioneren tijdens een eerste LRS-episode risicofactoren voor het optreden van recidiefklachten.
Lumbale wervelkanaalstenose
Naar Samenvatting ›- Het natuurlijk beloop van neurogene claudicatio intermittens is variabel. Over het algemeen blijven de klachten zonder interventie min of meer onveranderd aanwezig.
- Bij een minderheid van de patiënten is sprake van progressie of verbetering van de klachten (zie Details).
In een prospectief onderzoek werden 32 conservatief behandelde patiënten met klachten van neurogene claudicatio intermittens gedurende 49 maanden vervolgd. Bij 70% van de patiënten bleven de klachten min of meer onveranderd. Bij 15% van de patiënten was sprake van progressie van de klachten en bij 15% van afname.
Richtlijnen diagnostiek
Naar Samenvatting ›Spoed
Naar Samenvatting ›- Wees alert op een cauda-equinasyndroom bij:
- (uni- of bilaterale) motorische en/of sensibele uitval (rijbroekanesthesie)
- hevige radiculaire pijn
- urineretentie en/of incontinentie voor urine en/of feces
- recente ingreep aan de rug (< 3 dagen, bij gebruik antistolling <14 dagen)
- Verwijs met spoed bij vermoeden van een cauda-equinasyndroom of een toename van de pijn en/of uitvalsverschijnselen na een recente ingreep aan de rug.
- Stel de diagnosen LRS en neurogene claudicatio intermittens op basis van anamnese en lichamelijk onderzoek.
- De anamnese is het meest bijdragend voor het stellen van de diagnose LRS (zie Details).
- Maak een inschatting van de ernst van de pijn en de beperkingen in fysiek functioneren en dagelijkse werkzaamheden.
- Ga daarnaast na of er symptomen zijn die wijzen op een ernstig beloop van LRS, vooral een cauda-equinasyndroom
- Maak een inschatting van de waarschijnlijkheid van een andere (soms ernstige) oorzaak van LRS dan wortelcompressie door een discushernia. Houd hiermee vooral rekening bij klachten of verschijnselen die niet passen bij het normale klachtenpatroon van een LRS (zie tabel 3) of in geval van een onverklaarbaar langdurig of progressief beloop.
De matige testeigenschappen van de afzonderlijke items bij anamnese en lichamelijk onderzoek zijn in de eerste lijn minder relevant aangezien het beleid bij een LRS en aspecifieke lagerugpijn met uitstraling in de acute fase hetzelfde zijn en de prognose van beide aandoeningen goed is. Het belang van een juiste diagnose vroeg in het beloop is hierdoor minder groot.
Daarnaast wordt de diagnostische waarde van de eerstelijnsdiagnostiek hoogstwaarschijnlijk vergroot door de bevindingen bij anamnese en lichamelijk onderzoek te combineren. De diagnostische waarde van combinatietests is niet onderzocht.
Hoewel het verrichten van lichamelijk onderzoek op zich weinig toegevoegde waarde heeft, is lichamelijk onderzoek van belang om te beoordelen of er aanwijzingen zijn voor een cauda-equinasyndroom (indien daar op basis van anamnese aanleiding toe is), zoals rijbroekanesthesie of andere oorzaken voor uitstralende pijn in het been die nader onderzoek vereisen. Een aanvullend argument voor het verrichten van lichamelijk onderzoek is het krijgen van een indruk van de ernst van de pijn en de beperkingen van de patiënt. Bepaling van de vinger-vloerafstand kan worden toegepast als alternatief voor de (gekruiste) proef van Lasègue. Argumenten hiervoor zijn de eenvoudige uitvoerbaarheid van het onderzoek en de relatief goede testeigenschappen.
Aanbeveling
Bij patiënten met een verdenking op een LRS is de anamnese het meest van belang. Hierbij dienen in ieder geval de lokalisatie van de pijn en de provocerende (onder andere drukverhogende) momenten van de pijn in het been aan bod te komen. Bij het lichamelijk onderzoek zijn vooral de vinger-vloerafstand, spierzwakte en (gekruiste) proef van Lasègue van belang. Bij de diagnostiek wordt ook aandacht besteedt aan symptomen die wijzen op een andere oorzaak van het LRS dan wortelcompressie door een discushernia en aan symptomen passend bij een cauda-equinasyndroom.
Achtergrond
In de praktijk worden er diverse onderzoeken toegepast om bij patiënten de syndroomdiagnose LRS meer of minder waarschijnlijk te maken. Bij het lichamelijk onderzoek kunnen er diverse wortelprikkelingstesten worden toegepast, waaronder de (gekruiste) proef van Lasègue. De anteflexie is bij een LRS vaak beperkt, hetgeen onderzocht wordt door de maximaal bereikbare vinger-vloerafstand te bepalen. Daarnaast kunnen andere (mogelijke) symptomen van een lumbosacraal radiculair syndroom worden onderzocht, zoals krachtvermindering, reflexverlaging en verandering van de sensibiliteit. Meestal is het krachtverlies beperkt doordat de meeste spieren door verschillende zenuwwortels worden verzorgd.
Uitgangsvraag
Wat is de validiteit van de individuele gegevens bij anamnese en lichamelijk onderzoek bij het inschatten van de waarschijnlijkheid van een discushernia met wortelcompressie bij operatie (referentietest) of MRI?
Resultaten
Anamnese
In een eerstelijnsonderzoek werden bij patiënten met uitstralende pijn in het been (n = 274) de bevindingen bij anamnese en lichamelijk onderzoek vergeleken met de bevindingen bij MRI. De belangrijkste voorspellers voor een discushernia met wortelcompressie bij MRI waren op de voorgrond staande pijn in het been, typische (monoradiculaire) dermatomale pijn, toename van pijn in het been bij drukverhogende momenten en dermatomale koudesensaties. In een multipele regressieanalyse bleken de eerste drie anamnestische gegevens sterke (onafhankelijke) voorspellers voor wortelcompressie. Voor alleen anamnese bedroeg de AUC-score (area under the curve, maat voor de accuraatheid van een test: een score van 1 komt overeen met een perfecte test, een score van 0,50 met een waardeloze test) 0,80.
Uit een eerder overzichtsartikel van Vroomen et al. (37 onderzoeken, tweedelijnspopulaties, referentietest operatie, myelografie of CT) bleek het anamnestische gegeven ‘typische uitstralende pijn in één been’ het meest bruikbaar.
In een recent gepubliceerd in Nederland uitgevoerd cross-sectioneel onderzoek (n = 395, tweedelijnspopulatie, klachtenduur 6 tot 12 weken) bleken een niet-acuut begin, het mannelijk geslacht en het hebben van meer pijn in het been dan in de rug voorspellers te zijn voor de aanwezigheid van wortelcompressie bij MRI. Items, zoals toename van de (been- en/of rug)pijn bij drukverhogende momenten en anamnestisch kracht- of gevoelsvermindering, hadden afzonderlijk geen voorspellende waarde. Een diagnostisch model met 6 items (mannelijk geslacht, leeftijd > 40 jaar, pijn in het been erger dan in de rug, anamnestische sensibiliteitsstoornis of krachtvermindering en toename van de pijn bij drukverhogende momenten) had slechts een beperkte voorspellende waarde voor de aanwezigheid van wortelcompressie op MRI (AUC 0,65; 95%-BI 0,58 tot 0,71). Overigens bleek bij 80% van deze patiëntenpopulatie met een LRS, vastgesteld door een neuroloog, wortelcompressie te zien op MRI en bij 85% een discushernia, al dan niet met wortelcompressie. In een secundaire analyse bleek de vraag of drukverhogende momenten leiden tot een toename van pijn in het been wel significant voorspellende waarde te hebben voor de aanwezigheid van wortelcompressie (OR 2,28; 95%-BI 1,28 tot 4,04) en een discushernia op MRI (OR 2,50; 95%-BI 1,27 tot 4,90).
Lichamelijk onderzoek
In de literatuur werd de validiteit van de verschillende onderzoeken bij het inschatten van de waarschijnlijkheid van een discushernia met wortelcompressie nagegaan. In de verschillende onderzoeken worden de termen ‘proef van Lasègue’ en de Straight Leg Raising Test (SLR) door elkaar gebruikt.
In het onder Anamnese genoemde eerstelijnsonderzoek van Vroomen et al. bleken de klinische verschijnselen spierzwakte, maximaal bereikbare vinger-vloerafstand groter dan 25 cm bij vooroverbuigen, reflexverlaging en een positieve SLR voorspellers te zijn voor de aanwezigheid van wortelcompressie op MRI. In een multipele regressieanalyse bleken alleen spierzwakte en een maximaal bereikbare vinger-vloerafstand groter dan 25 cm bij vooroverbuigen onafhankelijke voorspellers voor wortelcompressie. De sensitiviteit en specificiteit van de maximaal bereikbare vinger-vloerafstand bedroegen respectievelijk 0,45 (95%-BI 0,37 tot 0,53) en 0,74 (95%-BI 0,65 tot 0,81). De positief voorspellende waarde bedroeg 0,69 (95%-BI 0,58 tot 0,76) en de negatief voorspellende waarde 0,53 (95%-BI 0,46 tot 0,60). De testeigenschappen van de SLR waren: sensitiviteit 0,64 (95%-BI 0,56 tot 0,71), specificiteit 0,57 (95%-BI 0,47 tot 0,66), positief voorspellende waarde 0,65 (95%-BI 0,57 tot 0,72) en de negatief voorspellende waarde 0,56 (95%-BI 0,47 tot 0,64). In dit onderzoek was de SLR geen onafhankelijke voorspeller voor de aanwezigheid van zenuwcompressie. Mogelijk − zo veronderstellen de auteurs − wijst een positieve SLR/Lasègue meer op zenuwwortelspanning of irritatie dan op compressie. De AUC-score van het lichamelijk onderzoek in combinatie met de anamnese bedroeg 0,83.
Van der Windt et al. verrichtten een systematische review (16 cohortonderzoeken en 3 patiëntcontroleonderzoeken, vooral tweedelijnspopulaties), waarin de diagnostische accuratesse van de verschillende klinische verschijnselen werd onderzocht. De maximaal bereikbare vinger-vloerafstand werd behalve in het hier bovengenoemde eerstelijnsonderzoek in twee tweedelijnspopulaties onderzocht. In deze populaties toonde de maximaal bereikbare vinger-vloerafstand, in tegenstelling tot bovengenoemd eerstelijnsonderzoek, een hoge sensitiviteit (respectievelijk 0,90 en 0,85) en een lage specificiteit (0,16 respectievelijk 0,29). De positief voorspellende waarden bedroegen respectievelijk 0,78 en 0,86 en de negatief voorspellende waarden 0,29 en 0,27. Er was sprake van zodanige heterogeniteit dat de resultaten niet konden worden gepoold.
In de onderzoeken waarbij als referentietest chirurgie werd gebruikt was de sensitiviteit van de SLR hoog (0,92; 95%-BI 0,87 tot 0,95) en de specificiteit laag (gepoolde schatting 0,28; 95%-BI 0,18 tot 0,40). De gekruiste SLR had een goede specificiteit (gepoolde schatting 0,90; 95%-BI 0,85 tot 0,94) en een lage sensitiviteit (gepoolde schatting 0,28; 95%-BI 0,22 tot 0,35).
De onderzoeken waarin de waarde van het onderzoek naar reflexen, sensibiliteit en spierkracht werd onderzocht toonden aanzienlijke heterogeniteit in methodiek, waardoor deze niet gepoold konden worden. Over het algemeen is er voor de uitkomstmaten spierzwakte, verlaagde reflex en gestoorde sensibiliteit sprake van een matige sensitiviteit en redelijke tot goede specificiteit.
In de literatuur worden ook andere tests vermeld waarbij radiculaire pijn kan optreden en die daardoor zouden bijdragen aan de diagnostiek van het LRS, waaronder de proef van Bragard, die van Kemp en die van Naffziger. Goed onderzoek naar de diagnostische waarde van deze tests werd niet gevonden.
De reproduceerbaarheid van de (gekruiste) proef van Lasègue is matig.
Kwaliteit van bewijs
Het betreft over het algemeen geselecteerde tweedelijnspopulaties waarbij de resultaten niet direct naar de eerste lijn te extrapoleren zijn. Daarnaast werd er geen uniforme gouden standaard toegepast. Zo werd in maar weinig onderzoeken de bevinding ‘discushernia met wortelcompressie’ als gouden standaard gebruikt. Bij de diagnostische onderzoeken waarbij de bevindingen bij operatie als referentietest worden gebruikt is sprake van een verificatiebias: patiënten met positieve testuitslagen zullen vaker geopereerd worden dan de patiënten met negatieve testuitslagen. Dit leidt tot een overschatting van de diagnostische waarde van de test.
Conclusie
Geen van de afzonderlijke bevindingen bij anamnese en lichamelijk onderzoek heeft op zichzelf voldoende sensitiviteit en specificiteit om een discushernia met wortelcompressie met voldoende zekerheid aan te tonen dan wel uit te sluiten. De anamnestische kenmerken ‘op de voorgrond staande beenpijn’, ‘typisch (monoradiculaire) dermatomale pijn’ en ‘toename van beenpijn bij drukverhogende momenten’ zijn onafhankelijke voorspellers van een discushernia met wortelcompressie op een MRI. In een tweedelijnsonderzoek bleken ook het mannelijk geslacht en een niet-acuut begin van de klachten onafhankelijke voorspellers voor wortelcompressie te zijn. Lichamelijk onderzoek heeft een geringe toegevoegde waarde. De kenmerken die het best met de aanwezigheid van een discushernia met wortelcompressie correleren zijn spierzwakte en een vinger-vloerafstand > 25 cm. De proef van Lasègue kan gebruikt worden om een LRS uit te sluiten, de gekruiste Lasègue om een LRS aan te tonen. De aanwezigheid van een parese, verlaagde reflex en/of gestoorde sensibiliteit maken de aanwezigheid van discushernia met wortelcompressie meer waarschijnlijk, vooral als dit, in combinatie met de lokalisatie van de pijn, te herleiden is tot één zenuwwortel.
Anamnese
Naar Samenvatting ›Vermoeden van een LRS of neurogene claudicatie
Naar Samenvatting ›Vraag naar:
- duur en beloop van de klachten
- lokalisatie, uitstraling, aard en intensiteit van de pijn
- de ernst van de pijn in het been in verhouding tot de ernst van de eventuele pijn in de rug:
- meet de intensiteit van de pijn eventueel met behulp van een pijnschaal, zoals de VAS of NRS; zie NHG-Standaard Pijn (2015)
- sensibiliteitsstoornissen
- de invloed van drukverhogende momenten als hoesten, niezen en persen op de pijn in het been
- de invloed van rust, beweging en houding op de klachten
Voorgeschiedenis
Naar Samenvatting ›Vraag naar:
- eerdere lagerugpijn- en LRS-episodes, hun beloop en behandeling
- maligniteit in de voorgeschiedenis
- recente ingreep aan de lumbale wervelkolom (zoals operatie, lumbaalpunctie of epidurale corticosteroïdinjectie)
- zelfzorg en behandeling tot nu toe
Belemmeringen en beleving
Naar Samenvatting ›Vraag naar:
- de mate van belemmering in het dagelijks functioneren thuis, op het werk (bijvoorbeeld verzuim of productiviteitsverlies), op school of in de vrije tijd
- oorzaken in, dan wel gevolgen voor de arbeidssituatie
- de ideeën die bij de patiënt leven over het ontstaan en voortbestaan van zijn klachten
- zorgen, ongerustheid, specifieke vragen en verwachtingen van de patiënt
Ernstig beloop van LRS
Naar Samenvatting ›Vraag naar klachten die kunnen wijzen op een ernstig beloop van een LRS:
- krachtverlies
- mictiestoornissen (incontinentie of retentie)
- sensibiliteitsstoornis in het rijbroekgebied
Ernstige oorzaak van LRS
Naar Samenvatting ›Vraag bij hevige pijn, een maligniteit in de voorgeschiedenis en/of een recente ingreep aan de wervelkolom ook naar klachten die op een ernstige oorzaak van een LRS kunnen wijzen (zie ook tabel 3):
- bijkomende klachten, zoals algehele malaise, onverklaard gewichtsverlies, koorts
- voorafgaande tekenbeet, erythema migrans, hersenzenuwuitval, artritis
Vermoeden van neurogene claudicatio intermittens
Naar Samenvatting ›Vraag bij vermoeden van neurogene claudicatio intermittens ook naar:
- het optreden van klachten bij lopen en fietsen
- de invloed van staan, zitten, vooroverbuigen en rechtop staan op de klachten
Lichamelijk onderzoek
Naar Samenvatting ›- Lichamelijk onderzoek bij vermoeden van een LRS is erop gericht eventuele uitvalsverschijnselen te objectiveren en zenuwwortelprikkeling meer of minder waarschijnlijk te maken door radiculaire provocatietesten uit te voeren.
- Verkrijg tijdens het onderzoek een indruk van de ernst van de pijn en de ervaren hinder.
- Documenteer de ernst van de eventuele uitvalsverschijnselen.
- Verricht de volgende onderzoeken (zie voor de uitvoering van de proeven kader Proeven van Lasègue, maximale vinger-vloerafstand en anaalreflex):
- motoriek: extensie van de grote teen en de knie (met en zonder weerstand) en het op de tenen en op de hakken lopen (let op rechts-linksverschillen)
- achillespees- en kniepeesreflex (let op rechts-linksverschillen)
- sensibiliteit van de verschillende dermatomen van het been (zie tabel 1) (let op rechts-linksverschillen)
- proef van Lasègue en de gekruiste proef van Lasègue en/of maximale vinger-vloerafstand bij vooroverbuigen
- omgekeerde proef van Lasègue (optioneel, alleen bij vermoeden van een hoog lumbaal radiculair syndroom)
- Vervolgonderzoek bij vermoeden van een cauda-equinasyndroom:
- sensibiliteit van het rijbroekgebied
- anaalreflex (optioneel, zie kader Proeven van Lasègue, maximale vinger-vloerafstand en anaalreflex)
- Verricht bij een vermoeden van neurogene claudicatio intermittens ook onderzoek gericht op het uitsluiten van perifeer arterieel vaatlijden (zie NHG-Standaard Perifeer arterieel vaatlijden).
Proeven van Lasègue, maximale vinger-vloerafstand en anaalreflex
Naar Samenvatting ›Proef van Lasègue
- Voer de proef van Lasègue uit door bij een patiënt in rugligging het aangedane been (in de knie gestrekt) op te tillen, met vermijding van rotatie en ab- en adductie in de heup.
- De proef is positief als deze manoeuvre, binnen een kleinere hoek dan 60-70° tussen gestrekt been en ondergrond, gepaard gaat met (een verergering van) de pijn, die volgens een dermatomaal patroon tot onder de knie uitstraalt.
- De pijn die bij de proef van Lasègue optreedt, ontstaat door rek van de geïrriteerde of beknelde zenuw. Wortelprikkeling is meer waarschijnlijk naarmate de pijn optreedt bij geringere flexie in de heup.
- Deze proef heeft een hoge sensitiviteit; een negatieve Lasègue maakt de diagnose LRS minder waarschijnlijk (zie Details).
Gekruiste proef van Lasègue
- Voer de gekruiste proef van Lasègue uit door bij een patiënt in rugligging het contralaterale been op te tillen.
- De proef is positief als het heffen van het contralaterale been gepaard gaat met een pijnreactie in het aangedane been volgens hetzelfde patroon als bij de gewone proef van Lasègue.
- Deze proef heeft een hoge specificiteit; een positieve gekruiste proef van Lasègue maakt een LRS meer waarschijnlijk.
Omgekeerde proef van Lasègue
- Voer de omgekeerde proef van Lasègue uit door bij een patiënt in buikligging het aangedane been (in de knie gebogen) op te tillen. De proef is positief als deze manoeuvre gepaard gaat met (een verergering van de) uitstralende pijn in het been.
- Deze proef is zinvol bij (vermoeden van) een hoog lumbaal radiculair syndroom (discushernia op niveau L1-L2, L2-L3, L3-L4).
Maximale vinger-vloerafstand
- Bepaal de maximale vinger-vloerafstand als aanvulling op of als alternatief voor de (gekruiste) proef van Lasègue.
- De testeigenschappen zijn vergelijkbaar met die van de proef van Lasègue (zie Details Spoed).
- Bepaal de maximale vinger-vloerafstand door de patiënt met gestrekte knieën zo ver mogelijk voorover te laten buigen en te laten proberen de vloer aan te raken.
- De test is positief als de afstand tussen de vingers en de vloer groter is dan 25 cm op het moment dat de patiënt niet verder voorover kan buigen (als gevolg van lumbale fixatie of door het optreden van pijn).
Anaalreflex
- De anaalreflex is op te wekken door direct links of rechts naast de anus te prikken (bijvoorbeeld met een wattenstokje), waarop de m. sphincter ani externus normaal gesproken contraheert.
- De reflex is bij een caudasyndroom niet opwekbaar.
Er zijn verschillende definities van de proef van Lasègue. De werkgroep heeft gekozen voor deze definiëring omdat deze het meest aansluit bij de huidige praktijk.
Aanvullend onderzoek
Naar Samenvatting ›Indicatie beeldvormende diagnostiek
Naar Samenvatting ›- Er bestaat een indicatie voor aanvullende beeldvormende diagnostiek (CT of MRI) bij:
- aanwijzingen voor een ernstige oorzaak van LRS
- een cauda-equinasyndroom (zie Evaluatie)
- patiënten die mogelijk in aanmerking komen voor operatieve behandeling
- Verwijs de patiënt voor de aanvraag van beeldvormende diagnostiek naar de neuroloog (zie Consultatie en verwijzing)
Geen indicatie beeldvormende diagnostiek
Naar Samenvatting ›Vraag geen aanvullend beeldvormend onderzoek aan bij de overige patiënten met een LRS.
Argumenten tegen beeldvormende diagnostiek
Naar Samenvatting ›Disci en wortelcompressie zijn op een conventionele röntgenfoto niet waarneembaar en dit onderzoek heeft dan ook geen rol in de diagnostiek bij een LRS. De belangrijkste argumenten omals huisarts ook geen CT- of MRI-diagnostiek aan te vragen zijn als volgt.
- Er is een hoge prevalentie van (over het algemeen asymptomatische) degeneratieve afwijkingen, inclusief discushernia’s, die niet automatisch de klachten verklaren.
- Het is noodzakelijk om de klachten van de patiënt nauwkeurig aan (het niveau van) de eventuele afwijkingen op de MRI te kunnen relateren.
- De hoge prevalentie van afwijkingen op een CT- of MRI-scan, die over het algemeen geen klinische betekenis hebben, kunnen aanleiding geven tot onnodige ongerustheid bij de patiënt, met medicalisering en/of angst om te bewegen als gevolg.
- Indien er geen vermoeden bestaat van een ernstige oorzaak van LRS (zie Evaluatie) en/of er geen indicatie is voor operatieve behandeling, heeft het verrichten van beeldvormende diagnostiek geen consequenties voor het beleid.
- Er zijn geen aanwijzingen dat het verrichten van beeldvormende diagnostiek tot een sneller herstel leidt (zie Details).
- Vraag om dezelfde redenen ook geen beeldvormend onderzoek aan bij patiënten met neurogene claudicatio intermittens. Verwijs patiënten met ernstige klachten naar de neuroloog.
- Er is consensus met de Nederlandse Vereniging voor Neurologie (NVN), de Nederlandse Vereniging voor Neurochirurgie (NVVN) en de Nederlandse Orthopaedische Vereniging (NOV)om ook in de 2e lijn geen beeldvormende diagnostiek te verrichten, indien er geen vermoeden bestaat van een ernstige oorzaak van de klachten en er geen indicatie is voor invasieve interventie. Zie ook Verstandige keuzes bij een lage rughernia van de Orde van Medisch Specialisten, ZonMw en NPCF (zie Samenwerking en afstemming).
- Verricht geen aanvullende diagnostiek door middel van een röntgenfoto van de wervelkolom of bepaling van de BSE bij vermoeden van een maligniteit als oorzaak van LRS. De normale bevindingen bij deze onderzoeken sluiten een maligniteit van de wervelkolom met onvoldoende zekerheid uit (zie Details).
Met beeldvormende diagnostiek kunnen de aard, omvang en niveau van afwijkingen in het wervel- of wortelkanaal worden bepaald. In de literatuur werd gezocht naar de validiteit en interobservervariatie van de verschillende beeldvormende technieken, vooral gericht op de voor de praktijk meest relevante uitkomstmaat: discushernia met wortelcompressie. Röntgendiagnostiek heeft geen toegevoegde waarde in de diagnostiek bij een lumbosacraal radiculair syndroom aangezien disci en wortelcompressie op een conventionele röntgenfoto niet waarneembaar zijn. Daarnaast leveren röntgenologische bevindingen, zoals discopathie en discusdegeneratie, geen bijdrage aan het stellen van de diagnose aangezien deze afwijkingen frequent worden gezien bij patiënten zonder rugklachten. Zie tabel 6.
| Radiografische bevinding | Aantal onderzoeken (aantal patiënten) | Fout-positieven (range)* |
|---|---|---|
| Degeneratie | 11 (5025) | 40,3% (16,5-58,3%) |
| Spondylose | 3 (1556) | 50,4% (45,7-77,4%) |
| Spondylolisthesis | 6 (2631) | 50,2% (26,1-55,4%) |
| Transitional vertebra (overgangswervel) |
3 (1515) | 48,1% (43,8-54%) |
| * Fout-positieven: percentage mensen met deze afwijking dat geen lagerugpijn heeft. | ||
CT-onderzoek
Er bestaat geen onderzoek waarin de uitkomstmaat discushernia met wortelcompressie werd onderzocht. In een systematische review (7 onderzoeken, n = 604, tweedelijnspopulaties) werd wel de validiteit van CT in het vaststellen van een discushernia onderzocht bij patiënten met een LRS. Hiertoe werden de bevindingen bij CT vergeleken met de bevindingen bij chirurgie (referentietest). De sensitiviteit voor het aantonen van een lumbale discushernia bleek 77,4% en de specificiteit 73,7%.
MRI-onderzoek
In een systematische review (5 onderzoeken, n = 197, tweedelijnspopulaties), waarin de bevindingen op de MRI werden vergeleken met de bevindingen bij chirurgie (referentietest), bleek de sensitiviteit van MRI-onderzoek voor het vaststellen van een discushernia 75% en de specificiteit 77%. In 2 onderzoeken (n = 128) werd de validiteit van MRI-onderzoek voor het aantonen van wortelcompressie door een discushernia onderzocht. De sensitiviteit in deze 2 onderzoeken was 75 respectievelijk 77% en de specificiteit 81 respectievelijk 92%. In het eerste onderzoek werd als referentietest de mening van een expertpanel gebruikt, bij het tweede onderzoek de bevindingen bij chirurgie.
Bij de interpretatie van de resultaten moet rekening worden gehouden met de mogelijkheid van het optreden van partiële verificatie: alleen patiënten met een hoge verdenking op een onderliggende oorzaak komen in aanmerking voor operatieve interventie, hetgeen tot een overschatting van de sensitiviteit kan leiden. Daarnaast is er weinig onderzoek verricht naar de voor de praktijk meest relevante uitkomstmaat: discushernia met wortelcompressie.
Bovenstaande onderzoeken tonen dat bij patiënten met een LRS zowel de bevindingen bij CT als de bevindingen bij MRI matig met de bevindingen bij chirurgie correleren. Een mogelijke verklaring voor de matige validiteit is een variatie in nomenclatuur voor bij beeldvorming zichtbare afwijkingen van de wervelkolom. Daarnaast zal de validiteit beter zijn indien alleen die patiënten geïncludeerd zouden worden bij wie het klinisch beeld en de bevindingen bij aanvullende diagnostiek met elkaar corresponderen.
In enkele onderzoeken naar de interobservervariatie bij de beoordeling van MRI- en CT-onderzoek werd de uitkomstmaat ‘discushernia met wortelcompressie’ onderzocht.
In een prospectief onderzoek waarbij de MRI die bij 59 patiënten met een LRS werd verricht beoordeeld werd door 2 ervaren neuroradiologen, kwamen de verslagen niet met elkaar overeen bij 58 van de 352 (17%) te beoordelen segmenten (κ = 0,63; 95%-BI 0,53 tot 0,72). De radiologen waren het niet eens op de volgende punten: bulging (uitpuilende) discus versus geen afwijkingen (n = 26), bulging (uitpuilende) discus versus HNP (n = 5); HNP versus geen afwijkingen (n = 27). Indien alle klinische informatie werd verschaft daalde de interobserverovereenkomst tussen beide radiologen nog verder (κ = 0,59): er werden in dat geval tweemaal zo veel bulging (uitpuilende) disci gezien, er werden echter geen nieuwe discushernia’s vastgesteld.
In een onderzoek werd de interobserverovereenkomst vastgesteld in de beoordeling van MRI-onderzoek door 2 neuroradiologen en 1 neurochirurg bij 395 patiënten met 6 tot 12 weken radiculaire pijnklachten. Dit onderzoek toont een goede interobserverovereenkomst voor het vaststellen van het niveau van de aangedane discus (κ = 0,81 tot 0,86) en het vaststellen van de zenuwwortel die het meest waarschijnlijk de klachten veroorzaakt (κ = 0,86 tot 0,89). De interobserverovereenkomst was matig voor het vaststellen van de waarschijnlijkheid van discushernia (κ = 0,57 tot 0,77) en de waarschijnlijkheid van wortelcompressie (κ = 0,42 tot 0,69).
In een retrospectief onderzoek (n = 396), onderdeel van de Spine Patient Outcomes Research Trial (SPORT), kwam het verslag van de specialist (gespecialiseerd op het gebied van wervelkolomzorg: orthopeed, neurochirurg of niet-snijdend specialist) in 93,4% van de gevallen overeen met het verslag van de radioloog op de uitkomsten aanwezigheid en niveau van de discushernia. Radiologen rapporteerden minder frequent de morfologie van de discushernia (protrusie, extrusie, sequester). In de gevallen dat zij dit wel deden was sprake van een slechte interobserverovereenkomst (κ = 0,32).
De interobserverovereenkomst van CT-onderzoek is minder goed dan van MRI. In een prospectief onderzoek werd bij 57 patiënten met een LRS een CT- en MRI-onderzoek verricht die elk door 2 neuroradiologen werden beoordeeld. Voor de uitkomstmaat ‘discushernia in combinatie met wortelcompressie’ verschilden de neuroradiologen bij de beoordeling van een CT significant vaker van mening dan bij de beoordeling van de MRI (CT: κ = 0,59 versus MRI: κ = 0,78; p = 0,01).
Een verklaring voor de aanzienlijke interobservervariatie is het frequent voorkomen van afwijkingen van de lumbosacrale wervelkolom die niet gerelateerd kunnen worden aan de LRS-klachten. Zo is er in verschillende onderzoeken een prevalentie van discushernia bij 20 tot 76% van de patiënten zonder symptomen aangetoond. Daarnaast komen andere (degeneratieve) afwijkingen, zoals discopathie, bulging, Schmorlse noduli en facetartropathie, bij minstens 35% van de patiënten zonder klachten voor. Van deze bevindingen is nooit aangetoond dat ze gerelateerd zijn aan symptomatologie bij patiënten en ze moeten in de meeste gevallen dan ook als toevalsbevinding worden beschouwd, zonder consequenties voor het verdere beleid (zie tabel 7).
Een andere mogelijke verklaring is de variatie in de nomenclatuur (in de literatuur en dagelijkse praktijk) voor afwijkingen van de lumbosacrale wervelkolom.
| Beeldvormende techniek | Leeftijd (range of gem./mediaan) (aantal mensen) |
Discushernia (%) | Degeneratieve discus (%) |
Stenose (%) | Annular tear/scheur (annulus fibrosus) (%) |
|---|---|---|---|---|---|
| Röntgenonderzoek | 14-25 (n = 143) | 20 | |||
| Myelografie | 51 (n = 300) | 31 | |||
| CT | < 40 (n = 24) | 20 27 |
0 3 |
||
| > 40 (n = 27) | |||||
| MRI | 28 (n = 86) | 9 | |||
| MRI | < 60 (n = 53) ≥ 60 (n = 14) |
22 36 |
46 93 |
1 21 |
|
| MRI | 36 (n = 46) | 76 | 85 | ||
| MRI | 42 (n = 36) | 33 | 56 | 56 | |
| MRI | 40 (n = 54) | 24 | |||
| MRI | 54 (n = 148) | 38 | 91 | 10 | 38 |
| MRI | 35 (n = 60) | 56-60 | 72 | 19-20 | |
| MRI | 42 (n = 98) | 28 | 7 | 14 |
Samenvattend tonen MRI en CT beide een matige correlatie met de bevindingen bij chirurgie en zijn ze onderhevig aan een aanzienlijke interobservervariatie. Onderzoek naar de meest relevante uitkomstmaat ‘discushernia met wortelcompressie’ is nauwelijks voorhanden. CT blijkt vrijwel even sensitief als MRI voor de detectie van lumbale discushernia’s. De validiteit voor het aantonen van wortelcompressie van CT is echter lager dan van MRI. Andere nadelen van CT ten opzichte van MRI zijn de hogere stralingsdosis en minder nauwkeurige afbeelding van de weke delen. Aanvullend beeldvormend onderzoek bij patiënten met een LRS bestaat dan ook bij voorkeur uit MRI-onderzoek.
Conclusie
Indien er een indicatie bestaat voor beeldvormende diagnostiek bij een lumbosacraal radiculair syndroom heeft MRI de voorkeur. CT is een goed alternatief bij contra-indicaties voor MRI of claustrofobie. De bevindingen bij beide onderzoeken tonen bij onderzoek van matige kwaliteit een matige correlatie met de bevindingen bij chirurgie en zijn onderhevig aan een aanzienlijke inter-observervariatie.
In de praktijk wordt frequent beeldvormende diagnostiek verricht met als doel de oorzaak van de klachten te achterhalen of te bevestigen en de patiënt hierover te kunnen informeren.
In een prospectief gerandomiseerd onderzoek werd het effect onderzocht van het al dan niet bekend maken van de uitslag van MRI-diagnostiek bij patiënten met acute lagerugpijn of radiculaire pijnklachten die korter dan drie weken bestonden. Na zes weken was er geen verschil op de verschillende uitkomstmaten (pijn, angstreductie en ziekteverzuim), met uitzondering van de algehele gezondheid: deze verbeterde significant in de groep patiënten die niet op de hoogte was van de uitslag ten opzichte van de groep patiënten die wel op de hoogte was van de uitslag. De resultaten van dit onderzoek worden vertekend door de wetenschap bij de geblindeerde patiënten dat een alarmerende bevinding zou worden gerapporteerd.
In een (Canadees) retrospectief cohortonderzoek (n = 647) werd onderzocht in hoeverre het verrichten van een MRI van de lumbosacrale wervelkolom, op aanvraag van de huisarts, invloed had op het verdere beleid. Bij 98,8% van de patiënten met lagerugpijn of radiculaire pijnklachten werd een afwijking gezien op de MRI. Dit waren vooral degeneratieve afwijkingen van de discus (92,2%). Een discushernia en/of wervelkanaalstenose werd bij ongeveer de helft van de patiënten vastgesteld. Bijna de helft van de patiënten (44,5%) werd na het verrichten van de MRI naar een orthopedisch chirurg of neurochirurg verwezen. De verwijzing kon niet duidelijk worden gerelateerd aan de bevindingen bij MRI. Slechts 6,5% van de patiënten werd in de 3 jaar durende follow-upperiode geopereerd. Patiënten met een ernstige discushernia (LR+ 5,62; 95%-BI 2,64 tot 12,00) of wervelkanaalstenose (LR+ 2,34; 95%-BI 1,13 tot 4,85) hadden de meeste kans om geopereerd te worden.
Op basis van deze 2 onderzoeken bij patiënten met een LRS zijn er geen aanwijzingen dat het informeren van de patiënt over de oorzaak van het LRS middels beeldvorming, een gunstige invloed heeft op het beloop van de klachten. Ook lijken de bevindingen bij MRI-diagnostiek, aangevraagd door de huisarts, geen duidelijke consequenties te hebben voor het verdere traject binnen de gezondheidszorg.
Er zijn meerdere onderzoeken verricht naar de invloed van beeldvormende diagnostiek bij patiënten met lagerugpijn. Geen van deze onderzoeken toont een gunstig effect van vroege beeldvorming op zorgconsumptie, reductie van (bewegings-)angst en hervatting van werkzaamheden. Beeldvorming kan zelfs nadelig zijn omdat het ziektebeleving (als gevolg van de hoge prevalentie van − meestal asymptomatische − afwijkingen) en daarmee meer gezondheidszorgconsumptie in de hand kan werken. Hoewel deze gegevens niet direct te extrapoleren zijn naar patiënten met een LRS, zijn er geen aanwijzingen dat vroege beeldvorming bij een LRS tot een gunstig effect op de zorgconsumptie, reductie van (bewegings)angst en hervatting van werkzaamheden leidt. Daarnaast zijn artsen geneigd om bij afwijkingen (eerder) te opereren of andere procedures zoals epidurale steroïdinjecties toe te passen.
Conclusie
Er zijn geen aanwijzingen dat vroege beeldvorming bij patiënten met een LRS tot een gunstig effect op de zorgconsumptie, reductie van (bewegings)angst en hervatting van werkzaamheden leidt.
In toenemende mate is het mogelijk om als huisarts zonder tussenkomst van een specialist aanvullende diagnostiek in de vorm van een CT of MRI aan te vragen. Verschillende aspecten spelen een rol bij de overweging of het wenselijk is dat huisartsen van deze mogelijkheid gebruikmaken bij patiënten met een lumbosacraal radiculair syndroom.
Allereerst is het van belang dat de aanvrager van het onderzoek het klinisch beeld kan relateren aan de bevindingen bij MRI-diagnostiek. De prevalentie van (degeneratieve) afwijkingen bij MRI-diagnostiek, over het algemeen zonder klinische consequenties, is aanzienlijk (zie detail Beeldvormende diagnostiek bij het LRS hierboven). Om in te kunnen schatten of een patiënt gebaat is bij operatieve interventie is het noodzakelijk te bepalen of de bevinding(en) op de MRI daadwerkelijk de oorzaak zijn van de klachten. Hiertoe moet de aanvrager van het onderzoek in staat zijn het niveau van het radiculair syndroom te bepalen. Dit dient in de aanvraag van de MRI te worden vermeld zodat de radioloog zich vooral kan richten op de aanwezigheid van wortelcompressie door een discushernia op het niveau en aan de zijde die de kliniek doet vermoeden.
De ervaring leert dat een aanzienlijk deel van de huisartsen moeite heeft met het inschatten van het niveau van het radiculair syndroom bij patiënten met een LRS. In dat geval kunnen de bevindingen van de MRI niet goed worden geïnterpreteerd en worden besproken met de patiënt. Het ligt dan ook niet in de lijn der verwachting dat het vervaardigen van MRI-diagnostiek door de huisarts tot een afname van het aantal verwijzingen naar de tweede lijn zal leiden.
Ten tweede heeft MRI-diagnostiek bij afwezigheid van een indicatie voor operatieve interventie of bij het ontbreken van alarmsymptomen geen consequenties voor het beleid. Indien MRI-diagnostiek laagdrempelig binnen de eerste lijn kan worden aangevraagd, is het voorstelbaar dat dit, al dan niet op verzoek van de patiënt, eerder in het beloop van het LRS wordt aangevraagd. Zoals elders beschreven, is het nooit aangetoond dat vroege diagnostiek een gunstige invloed heeft op het beloop van de klachten, angstreductie of arbeidsverzuim. Het is zelfs waarschijnlijk dat de hoge prevalentie van afwijkingen zonder klinische consequenties tot een toename van ziektebeleving en angst bij de patiënt leiden (zie detail Invloed van (vroege) beeldvormende diagnostiek op het klinisch beloop hierboven).
Ten slotte levert aanvraag van MRI-diagnostiek door de huisarts over het algemeen geen tijdswinst op. De diagnostiek rondom patiënten met een lumbosacraal radiculair syndroom wordt tegenwoordig veelal vormgegeven in speciale poliklinieken waarbij het consult met de neuroloog en de MRI-diagnostiek over het algemeen op dezelfde dag plaatsvinden. Bij alarmsymptomen dient de patiënt met spoed te worden verwezen voor aanvullende diagnostiek en behandeling.
Conclusie
De werkgroep ontraadt aanvraag van beeldvormende diagnostiek door de huisarts bij patiënten met een lumbosacraal radiculair syndroom. Bij de aanwezigheid van alarmsymptomen of indien operatieve interventie wordt overwogen, verwijst de huisarts de patiënt naar de neuroloog.
Een niet-verhoogde BSE (< 20 mm/h) en normale bevindingen bij röntgenonderzoek alleen sluiten met onvoldoende zekerheid een maligniteit uit bij rugklachten (zie tabel 8).
| Onderzoek | Sensitiviteit | Specificiteit |
|---|---|---|
| BSE ≥ 20 mm/h | 0,78 | 0,67 |
| BSE ≥ 50 mm/h | 0,56 | 0,97 |
| Röntgenonderzoek | 0,6 | 0,95-0,995 |
| MRI | 0,83-0,93 | 0,90-0,97 |
Hoewel onderzoek naar de diagnostische waarde van laboratoriumonderzoek en röntgenonderzoek voor het vaststellen van een maligniteit bij een LRS ontbreekt, wordt op grond van bovenstaande gegevens aanbevolen om patiënten met aanwijzingen voor een maligniteit (zie Aanwijzingen ernstige oorzaak) te verwijzen voor een MRI.
Conclusie
Het verrichten van laboratoriumonderzoek of röntgenonderzoek bij vermoeden van een maligniteit als oorzaak van een LRS wordt niet aanbevolen.
Evaluatie
Naar Samenvatting ›- Stel de diagnose LRS als de patiënt volgens een dermatomaal patroon uitstralende pijn in 1 been heeft, eventueel in combinatie met een parese, sensibiliteitsstoornis en/of een verlaagde of afwezige reflex, herleidbaar tot 1 (soms 2) lumbosacrale zenuwwortel(s) (zie tabel 1).
- Een positieve (gekruiste) proef van Lasègue en/of een maximale vinger-vloerafstand > 25 cm maken de diagnose LRS meer waarschijnlijk. Een negatieve bevinding bij deze testen sluit de diagnose LRS echter niet uit.
- Bij pijn die naar de genitaalstreek, de laterale zijde van het bovenbeen of naar de lies uitstraalt, is er mogelijk sprake van compressie van de zenuwwortel L2, L3 of L4.
- Voor de conservatieve behandeling is het niet noodzakelijk om het niveau van de gecomprimeerde zenuwwortel vast te stellen.
Aanwijzingen ernstig beloop
Naar Samenvatting ›Stel vast of er aanwijzingen zijn voor een ernstig beloop. Indicaties voor (spoed)verwijzing naar de neuroloog zijn (zie stroomschema):
- cauda-equinasyndroom: (uni- of bilaterale) motorische of sensibele uitval (rijbroekanesthesie) al dan niet in combinatie met hevige radiculaire pijn, urineretentie, incontinentie voor urine en/of feces
- Indien de neuroloog compressie van de cauda-equina vaststelt, is een spoedoperatie geïndiceerd.
- ernstige parese (beweging die geen weerstand overwint) of in de loop van enkele dagen progressieve parese (zie Details)
Er zijn geen gerandomiseerde studies naar het nut van vroegtijdige chirurgische behandeling bij patiënten met een cauda-equinasyndroom of een ernstige/progressieve parese.
De consensus is dat gezien het ongunstige natuurlijke beloop en de ernst van de uitval patiënten met een cauda-equinasyndroom met spoed dienen te worden geopereerd (zie Cauda-equinasyndroom).
Een parese heeft een gunstiger beloop dan een cauda-equinasyndroom. Bij een in de afgelopen 24 uur ontstane parese Medical Research Council (MRC) graad 3 of ernstiger (beweging die wel de zwaartekracht overwint, maar geen weerstand, zie tabel 9) of een snel progressieve parese kan een spoedoperatie worden overwogen. Bij de overige paresen is een voortgezet conservatief beleid aangewezen, aangezien het grootste deel van deze paresen spontaan herstelt.
| MRC-graad | Omschrijving |
|---|---|
| 0 | Geen spiercontractie |
| 1 | Spiercontractie maar geen beweging |
| 2 | Beweging, niet tegen zwaartekracht |
| 3 | Beweging tegen zwaartekracht |
| 4 | Beweging tegen lichte weerstand |
| 5 | Normale kracht |
Aanwijzingen ernstige oorzaak
Naar Samenvatting ›- Beoordeel of er aanwijzingen zijn voor een andere oorzaak van LRS dan een discushernia. Dit is bij circa 10% van de patiënten het geval. In tabel 3 staan − over het algemeen ernstige − aandoeningen beschreven die gepaard kunnen gaan met radiculaire pijnklachten (zie Details).
- De aanwezigheid van een enkel kenmerk hoeft niet direct op ernstige pathologie te wijzen; een combinatie van verschillende kenmerken, zeker bij een onverklaarbaar langdurig of progressief beloop, vergroot de waarschijnlijkheid dat de pijnklachten door een andere aandoening dan een discushernia worden veroorzaakt.
- Verwijs bij vermoeden van een ernstige oorzaak van de klachten (met spoed) naar de neuroloog(zie Consultatie en verwijzing).
- Verwijs patiënten met een maligniteit in de voorgeschiedenis en een LRS bij voorkeur dezelfde dag, maar in ieder geval binnen 3 dagen naar de neuroloog; overleg bij twijfel over de indicatie (bijvoorbeeld in geval van een in het verleden curatief behandelde maligniteit) en/of de gewenste termijn van beoordeling (zie Details).
|
Aandoening |
Risicofactoren/kenmerken |
|---|---|
|
Maligniteit (wervelmetastasen of leptomeningealemetastasen) (zie Details) |
|
|
Wervelfractuur |
|
|
Spondylodiscitis/epiduraal abces (zie Details) |
|
|
Epiduraal hematoom |
|
|
Radiculitis (bijvoorbeeld door B. Burgdorferi of H. Zoster) |
|
Aangezien onderzoek naar de diagnostische waarde van klinische kenmerken voor onderliggende ernstige pathologie, zoals wervelmetastasen en spondylodiscitis bij patiënten met een LRS, ontbreekt werd getracht alarmsymptomen te extraheren uit onderzoek verricht bij patiënten met lagerugpijn. Voor de kenmerken die kunnen wijzen op een cauda-equinasyndroom, zie Cauda-equinasyndroom.
Het blijkt dat circa 80% van de patiënten die zich met lagerugpijn bij de huisarts presenteren, minstens 1 van de 25 onderzochte alarmsymptomen heeft. Het betreft alarmsymptomen zoals die gehanteerd worden in verschillende internationale richtlijnen voor lagerugpijn.
Uit een systematische review van Downie et al. (14 RCT’s; 8 eerstelijns-, 2 tweedelijns- en 4 derdelijnsonderzoeken) blijkt dat het kenmerk ‘maligniteit in de voorgeschiedenis’ de grootste voorspellende waarde heeft voor de aanwezigheid van een maligniteit van de wervelkolom (wervelmetastasen of primaire maligniteit). In de eerste lijn (prevalentie maligniteit bij patiënten met lagerugpijn 0,5%) heeft het kenmerk ‘maligniteit in de voorgeschiedenis’ bij patiënten met lagerugpijn een posttestwaarschijnlijkheid van 7% (95%-BI 3 tot 16%; positieve likelihood ratio 15,3 (95%-BI 6,4 tot 36,6)), voor aanwezigheid van een spinale maligniteit. Op de spoedeisende hulp bedraagt de posttestwaarschijnlijkheid van het kenmerk ‘maligniteit in de voorgeschiedenis’ 33% (95%-BI 22 tot 46%; positieve likelihood ratio 35,0 (95%-BI 20,5 tot 59,8)).
De kenmerken hogere leeftijd, onverklaard gewichtsverlies en onvoldoende verbetering na een klachtenduur van 1 maand hebben ieder een posttestwaarschijnlijkheid van minder dan 3%.
Het combineren van verschillende klinische kenmerken, zoals een leeftijd > 50 jaar, onverklaard gewichtsverlies, hevige pijn en een maligniteit in de voorgeschiedenis, leidt naar verwachting tot een grotere voorspellende waarde.
De klinische kenmerken hogere leeftijd (man > 65 jaar; vrouw > 75 jaar), langdurig gebruik van corticosteroïden en een hoogenergetisch trauma hebben de grootste voorspellende waarde voor de aanwezigheid van een wervelfractuur (posttestwaarschijnlijkheid respectievelijk 9% (95%-BI 3 tot 25%), 33% (95%-BI 10 tot 67%) en 11% (95%-BI 8 tot 16%); positieve likelihoodratio respectievelijk 7,1 (95%-BI 4,0 tot 12,6); 48,5 (95%-BI 11,5 tot 205,0); 10,0 (95%-BI 2,9 tot 35,1). Deze getallen zijn gebaseerd op onderzoeken uit de eerste en tweede lijn. Indien verschillende kenmerken worden gecombineerd stijgt de voorspellende waarde. Zo bedraagt de posttestwaarschijnlijkheid op een wervelfractuur in de eerste lijn bij aanwezigheid van minstens 3 van de kenmerken vrouwelijk geslacht, leeftijd > 70 jaar, hoogenergetisch trauma en/of langdurig gebruik van corticosteroïden, 90% (95%-BI 34 tot 99%) . De positieve likelihood ratio voor deze bevinding bedraagt 218, deze is echter nauwelijks hoger dan de positieve likelihood ratio van de klinische inschatting door artsen, onafhankelijk van een klinische beslisregel (LR+ 194).
Infecties, zoals een spondylodiscitis, zijn in ongeveer 0,01% van de gevallen de oorzaak van lagerugpijn. In een eerstelijnsonderzoek waarin 1172 patiënten met lagerugpijn (klachtenduur < 6 weken) gedurende 1 jaar werden gevolgd bleek bij geen van de patiënten een infectie de oorzaak van de klachten te zijn.
De overige klinische kenmerken die in verschillende internationale richtlijnen worden gehanteerd voor onderliggende pathologie, zoals infectie, fracturen of maligniteiten, hebben ofwel een lage voorspellende waarde of de diagnostische waarde werd niet onderzocht.
Op grond van bovenstaande is het niet mogelijk om voor alle (ernstige) aandoeningen die gepaard kunnen gaan met een LRS onderbouwde alarmsymptomen te definiëren. De werkgroep heeft ertoe besloten om ernstige aandoeningen die met een LRS gepaard kunnen gaan te benoemen en de daarbij behorende kenmerken te beschrijven in tabel 2 (zie volledige tekst). De kenmerken die in deze tabel worden genoemd zijn daarom niet volledig op systematisch uitgevoerd onderzoek gebaseerd, maar ook deels op alarmsymptomen die genoemd worden in andere (inter)nationale richtlijnen en deels op basis van consensus.
Vanuit het oogpunt dat een ernstige oorzaak voor het LRS zeldzaam is (gegevens over de prevalentie ontbreken) én de hoge prevalentie van ‘alarmsymptomen’ bij patiënten met lagerugpijn, dienen deze kenmerken slechts als hulpmiddel te worden gehanteerd bij de inschatting van de kans op een andere oorzaak van het LRS dan een discushernia. Aanwezigheid van een enkel klinisch kenmerk hoeft niet gepaard te gaan met verwijzing voor aanvullende diagnostiek naar de oorzaak van de klachten. Waarschijnlijk wordt de diagnostische waarde vergroot door het combineren van verschillende klinische kenmerken.
Bij een combinatie van kenmerken maakt de huisarts dan ook, eventueel in overleg met de neuroloog, een afweging over de waarschijnlijkheid van een ernstige oorzaak van het LRS.
Een uitzondering hierop wordt gevormd door het kenmerk ‘maligniteit in de voorgeschiedenis’. Zeker bij patiënten die worden behandeld in verband met een maligniteit, of dat recent werden, dient rugpijn (al dan niet met uitstraling) gepaard te gaan met verwijzing naar de neuroloog (binnen drie dagen). Bij twijfel over de urgentie dient overleg plaats te vinden met de neuroloog.
Conclusie
Ernstige pathologie als oorzaak van lagerugpijn en een LRS is zeldzaam. Onderzoek naar de diagnostische waarde van klinische kenmerken voor onderliggende ernstige pathologie bij patiënten met een LRS ontbreekt. Op basis van onderzoek dat verricht is bij patiënten met lagerugpijn en consensus zijn kenmerken geformuleerd die kunnen wijzen op een ernstige oorzaak van een LRS. Bij de inschatting van de waarschijnlijkheid van een andere oorzaak van het LRS dan een discushernia kunnen deze kenmerken en risicofactoren, beschreven in tabel 3 (zie volledige tekst), behulpzaam zijn. Verwijs patiënten met een LRS en een maligniteit in de voorgeschiedenis binnen drie dagen naar de neuroloog voor aanvullende diagnostiek.
Wervelmetastasen
Bij ongeveer de helft van de patiënten met een wervelmetastase is de primaire tumor een mamma-, long- of prostaatcarcinoom. Andere oorzaken zijn onder andere sarcoom, melanoom, multipel myeloom, nier-, testis- en schildkliercarcinoom. Niet altijd wordt de primaire tumor gevonden. In de helft tot tweederde van de gevallen zijn de metastasen thoracaal gelokaliseerd, in de overige gevallen lumbaal en cervicaal. Wervelmetastasen kunnen langdurig asymptomatisch blijven. Rugpijn is in 90% van de gevallen het eerste symptoom. Vooral nachtelijke pijn vormt een omineus teken.
Daarom dient bij patiënten met een maligniteit en rugpijn, vooral bij snel progressieve en hevige rugpijn, rekening gehouden te worden met een spinale metastase. Ook bij bandvormige rugpijn, pijn tussen de schouderbladen, alsmede pijn die op geen enkele manier door houdingsverandering vermindert, dient gedacht te worden aan spinale metastasen.
Bij doorgroei van de metastase in de epidurale ruimte (spinale epidurale metastase) kunnen compressie van ruggenmerg en/of zenuwwortels van de cauda equina optreden.
In dit geval kunnen de volgende klachten optreden: (1) radiculaire pijn, (2) radiculaire uitvalsverschijnselen en (3) tekenen van een caudasyndroom of myelumcompressie waarbij uiteindelijk zelfs complete motorische en sensibele uitval met sphincterstoornissen kan ontstaan. Ook kan een door metastasen aangetast wervellichaam inzakken, waardoor min of meer acuut een dwarslaesie kan ontstaan.
De kans op een onderliggende spinale epidurale metastase bij patiënten bekend met een maligniteit, als oorzaak voor bovengenoemde verschijnselen wordt groter naarmate de klachten en verschijnselen duidelijker worden: 0 tot 14% bij lokale rugpijn zonder uitstraling, 21 tot 33% bij radiculaire pijn, 41 tot 48% bij motorische respectievelijk sensibele radiculaire uitvalsverschijnselen en 65 tot 73% bij klinische tekenen van myelopathie of caudasyndroom.
Het onderzoek van keuze bij patiënten met bovenstaande verschijnselen is MRI. Hierbij dient minimaal het symptomatische gebied afgebeeld te worden, maar zo mogelijk de gehele wervelkolom. Echter ook bij patiënten met normale röntgenfoto’s en botscintigrafie komen spinale epidurale metastasen voor, zodat normale bevindingen bij deze onderzoeken schijnzekerheid geven.
Patiënten met aangetoonde spinale metastasen moeten zo snel mogelijk worden behandeld: operatief, met radiotherapie en/of medicamenteus met corticosteroïden. De neurologische toestand bij aanvang van de behandeling is de belangrijkste prognostische factor voor de uiteindelijke toestand na de behandeling.
Leptomeningeale metastasering
Leptomeningeale metastasen kunnen in het beloop van onder andere mamma- en longcarcinoom, melanoom, cerebrale tumoren en hematologische maligniteiten optreden.
Het is onbekend hoeveel mensen met een maligniteit uiteindelijk leptomeningeale metastasen krijgen, aangezien deze diagnose lang niet altijd wordt gesteld. Doordat patiënten met een maligne aandoening tegenwoordig vaak langer blijven leven en vooral vanwege de betere beeldvorming (MRI), worden leptomeningeale metastasen steeds vaker gediagnosticeerd. De eerste verschijnselen zijn bij bijna de helft van de patiënten een onzeker, licht breedbasisch en slingerend looppatroon. Hoofdpijn komt vanaf het begin bij 40% van patiënten voor, karakterveranderingen bij ongeveer 25%. Radiculaire pijn en uitval komen vanaf het begin bij ten minste eenderde van de patiënten voor. Ook wanneer een patiënt nog niet bekend is met een maligne aandoening moet men aan leptomeningeale metastasen denken als er een combinatie van uitval is van verschillende zenuwwortels en/of hersenzenuwen. De diagnose wordt gesteld met behulp van MRI met contrasttoediening en liquoronderzoek. De behandeling bestaat uit radio- en/of chemotherapie.
Conclusie
Hevige rugpijn en snel progressieve uitvalsverschijnselen kunnen passen bij spinale epidurale metastasen, zeker als de patiënt een maligniteit in de voorgeschiedenis heeft. Uitvalsverschijnselen van verschillende zenuwwortels in combinatie met andere neurologische klachten kunnen passen bij leptomeningeale metastasen. Verwijs deze patiënten met spoed naar de neuroloog.
Een epiduraal abces is zeldzaam (circa 1 : 10.000 ziekenhuisopnamen). Een spinaal epiduraal abces presenteert zich typisch met rug/nekpijn, koorts en neurologische uitval. Vooral in de vroegere stadia zijn de symptomen vaak minder specifiek, zoals alleen koorts of malaise. Er worden 4 stadia in het ziektebeloop onderscheiden: (1) rugpijn ter hoogte van de aangedane wervel, (2) radiculaire pijn vanuit het aangedane niveau, (3) zwakte, gevoelsstoornissen en/of blaas- en darmfunctiestoornissen, (4) paralyse.
Wanneer een ruimte-innemende afwijking met myelumcompressie wordt overwogen, bijvoorbeeld bij hevige rugpijn gepaard gaande met progressieve uitvalsverschijnselen, bestaat er altijd een spoedindicatie tot beeldvorming van het relevante segment van de wervelkolom. De behandeling bij een epiduraal abces bestaat uit de combinatie van operatief ingrijpen (decompressieve laminectomie gevolgd door drainage en spoelen van het abces) en antibiotica. Bij patiënten met een volledige paralyse gedurende meer dan 24 tot 48 uur is weinig tot geen herstel meer te verwachten.
Er zijn veel aandoeningen en behandelingen die het afweersysteem aantasten. Tot die aandoeningen behoren onder andere: hematologische maligniteiten; systemische auto-immuunziekten (reumatoïde artritis); hiv-infectie (met name bij een CD4-getal < 0,4 × 109/l); hypogammaglobulinemie; agammaglobulinemie; status na splenectomie of beenmergtransplantatie; chronische nierziekte; gegeneraliseerde maligniteit. Voorbeelden van immunosuppressieve behandelingen zijn glucocorticosteroïden, cytostatica, DMARD’s en bestraling. De meeste immuuncompromitterende aandoeningen en geneesmiddelen ondermijnen vooral de cellulaire immuniteit. Bij de geneesmiddelen bestaat er meestal een dosis-responsrelatie: bij oplopende dosering wordt de cellulaire afweer steeds meer aangetast.
Neurogene claudicatio intermittens
Naar Samenvatting ›- Stel de diagnose neurogene claudicatio intermittens bij uitstralende pijn of een vermoeid gevoel in (meestal) beide benen of het rijbroekgebied, eventueel gepaard gaande met krachtverlies, dove gevoelens en tintelingen.
- De klachten treden typisch op na enige tijd lopen en verdwijnen binnen 15 minuten na zitten of vooroverbuigen.
- De radiculaire provocatietesten zijn over het algemeen negatief en ook bij het overige lichamelijk onderzoek worden meestal geen afwijkingen gevonden (zie Details).
- Overweeg bij afwezige perifere arteriële pulsaties en afname van de klachten bij staan, de diagnose perifeer arterieel vaatlijden (zie NHG-Standaard Perifeer arterieel vaatlijden) (zie Details).
De symptomen bilaterale pijn in bil en been, de afwezigheid van pijn in zittende positie, verbetering van de pijn bij vooroverbuigen en een breedbasisch gangspoor zijn de meest bruikbare klinische bevindingen voor het aantonen van een lumbale wervelkanaalstenose (positieve likelihood ratio > 5,0 of negatieve likelihood ratio < 0,20). Lichamelijk onderzoek is minder bijdragend aan het stellen van de diagnose.
Met MRI- of CT-onderzoek van de lumbale wervelkolom kan de aanwezigheid van een wervelkanaalstenose bevestigd worden. MRI is het meest sensitief. Als afkappunt worden wisselende waarden gehanteerd voor de voor-achterwaartse diameter van het lumbale wervelkanaal, variërend van 10 tot 15 mm.
Wervelkanaalstenosen komen frequent voor. Ze leiden in het merendeel van de gevallen niet tot klachten. Uit onderzoek blijkt dat bij 21% van de asymptomatische personen boven de 60 jaar een wervelkanaalstenose kan worden aangetoond.
Onderscheidende kenmerken van neurogene claudicatio intermittens en arteriële claudicatio intermittens staan weergegeven in tabel 10.
| Neurogene claudicatio intermittens | Claudicatio intermittens (vasculair) | |
|---|---|---|
| Lokalisatie klachten | Bovenbeen, onderbeen, voet en/of heupregio, vaak ook rugpijn. Bilateraal of unilateraal |
Bil, dijbeen, kuit. Bilateraal of unilateraal |
| Aard klachten | Brandende of doffe pijn, zwaar/moe gevoel | Diepe krampende pijn, stijfheid |
| Uitlokkende factoren | Staan, lopen. Bij fietsen meestal geen klachten | Elke inspanning, vooral bij lopen |
| Verlichtende factoren | Zitten, voorovergebogen staan | Staan of zitten |
| Lichamelijk onderzoek | Meestal geen afwijkingen | Afwezige perifere arteriële pulsaties |
Overige aandoeningen
Naar Samenvatting ›Naast een LRS en neurogene claudicatio intermittens kunnen, onder andere, de volgende aandoeningen gepaard gaan met pijn en motorische en/of sensibele uitval in het been (zie Details):
- aspecifieke lagerugpijn met uitstraling (zie NHG-Standaard Aspecifieke lagerugpijn)
- aandoeningen in en om het sacro-iliacaal gewricht en de heup
- plexuspathologie
- meralgia paraesthetica
- tarsaletunnelsyndroom
- compressieneuropathie van de nervus peroneus
Naast aspecifieke lagerugpijn met uitstraling kunnen onderstaande aandoeningen ook gepaard gaan met pijn, krachtverlies en gevoelsstoornissen in het been. De hieronder beschreven kenmerken kunnen helpen een onderscheid te maken met een LRS.
Aandoeningen in en om het sacro-iliacale gewricht en de heup
Bij aandoeningen in en om het sacro-iliacale gewricht (bijvoorbeeld spondylitis ankylopoëtica) en de heup (bijvoorbeeld coxartrose, bursitis subtrochanterica) staat uitstraling in het been staat minder op de voorgrond, er is geen dermatomale begrenzing.
(Compressie) neuropathie n. peroneus
Pijn, paresthesieën en hypesthesie aan de laterale zijde van het onderbeen en de voetrug. Daarnaast kan er sprake zijn van een voetheffersparese (klapvoet). Het onderscheid met een radiculair syndroom L5 is soms moeilijk. Krachtverlies bij inversie van de voet en rugpijn pleiten voor een radiculair syndroom L5 terwijl krachtverlies bij eversie van de voet voor een peroneus neuropathie pleit.
Plexuspathologie
Bijvoorbeeld diabetische plexusneuropathie, compressie plexus door hematoom, tumor of aneurysma, trauma: pijnklachten, sensibiliteitsverlies en krachtverlies in het verzorgingsgebied van verschillende zenuwwortels.
Tarsaletunnelsyndroom
Pijn en paresthesieën in de voetzool en tenen. De pijn kan uitstralen naar het gehele been. Op de voorgrond staat de pijn in de voet. Als de symptomen verergeren bij het lopen, dan verdwijnen ze soms direct bij het optillen van de voet. De klachten verergeren vaak ’s nachts, mogelijk als gevolg van veneuze stase.
Richtlijnen beleid
Naar Samenvatting ›- Het beleid bij een LRS, vermoedelijk op basis van een discushernia, bestaat uit voorlichting, begeleiding, pijnbestrijding en maatregelen tot behoud of herstel van het dagelijks functioneren.
- Wacht bij afwezigheid van aanwijzingen voor een ernstig beloop of ernstige oorzaak gedurende de eerste periode van 6-8 weken het spontaan herstel af.
- Het beleid bestaat naast pijnmedicatie uit een activerende benadering, eventueel onder begeleiding van een fysiotherapeut.
- Bespreek na 6-8 weken, bij onvoldoende verbetering van de pijn of uitvalsverschijnselen,met de patiënt de mogelijkheid van operatieve interventie (na verwijzing in de regel uitgevoerd bij een klachtenduur van 12 weken).
- De evaluatie en het beleid bij een LRS staan samengevat in het stroomschema.
- Ook bij neurogene claudicatio intermittens is de behandeling in opzet conservatief (zie Details).
- Overweeg de patiënt te verwijzen naar de fysiotherapeut.
- Schrijf zo nodig pijnmedicatie voor conform het beleid bij een LRS. Over het algemeen valt de dosering minder hoog uit dan bij een LRS. Wel kan het nodig zijn om langere tijd pijnmedicatie te gebruiken in verband met het chronische karakter van de aandoening.
- Bespreek met de patiënt of verwijzen naar de neuroloog geïndiceerd is, zoals bij diagnostische onzekerheid en ernstige of progressieve klachten. Overweeg bij ernstige of progressieve klachten operatieve behandeling (zie Details).
- In het vervolg van de tekst onder Richtlijnen Beleid blijft het beleid bij neurogene claudicatio intermittens buiten beschouwing.
Er is weinig onderzoek verricht naar de effectiviteit van verschillende conservatieve behandelingen bij neurogene claudicatio intermittens als gevolg van een wervelkanaalstenose. Een Cochrane-review (21 RCT’s, n = 1851) naar de effectiviteit van conservatieve behandeling heeft de volgende conclusies: 1 RCT toont een gunstig effect van epidurale steroïdinjecties in vergelijking tot oefentherapie op de korte termijn (< 2 weken) op de volgende uitkomstmaten: pijn, functionaliteit en kwaliteit van leven. In vergelijking tot geen behandeling was oefentherapie effectief op de korte termijn op de uitkomstmaten pijn in het been en functionaliteit. Een meta-analyse over 2 trials naar de effectiviteit van operatieve decompressie versus conservatieve behandeling toont geen verschil in functionaliteit na 6 maanden en 1 jaar. Na 24 maanden was er echter een klein verschil ten gunste van decompressie (MD −4,3; 95%-BI −7,91 tot −0,96). Al deze verschillen zijn, hoewel significant, klein en niet klinisch relevant.
De algehele kwaliteit van bewijs is zeer laag tot laag, het is derhalve niet mogelijk aanbevelingen te formuleren op basis van het beschikbare onderzoeksmateriaal. Op basis van consensus is, rekening houdend met het klinisch beloop, het beleid conform het beleid bij LRS. In opzet is het beleid conservatief met eventueel oefentherapie met speciale aandacht voor rompspierversterkende oefeningen en houding. In aanvulling daarop kunnen analgetica worden voorgeschreven conform het stappenplan zoals beschreven in de Farmacotherapeutische richtlijn (FTR) Pijnbestrijding (die in 2015 wordt vervangen door de NHG-Standaard Pijn). De pijn is over het algemeen minder ernstig dan bij een LRS. Bij ernstige of progressieve pijnklachten en/of een duidelijk afgenomen loopafstand wordt de patiënt naar de neuroloog verwezen die de indicatie tot operatieve decompressie stelt.
Conclusie
Onderzoek naar de effectiviteit van behandelingen bij neurogene claudicatio intermittens is beperkt. Op basis van consensus is het beleid in opzet conservatief met eventueel oefentherapie met speciale aandacht voor houding. In aanvulling hierop kunnen analgetica worden voorgeschreven. Bij ernstige of progressieve pijnklachten en/of een duidelijk afgenomen loopafstand kan een operatie worden overwogen.
Voordat besloten wordt tot operatief ingrijpen moet zorgvuldig worden gekeken of er een duidelijke overeenstemming bestaat tussen de symptomen en de bevindingen bij beeldvormend onderzoek. Bij diagnostische twijfel of contra-indicaties voor operatie kan een selectieve zenuwwortelblokkade of mediane epidurale blokkade worden uitgevoerd. Operatieve interventie bestaat uit decompressieve laminectomie. Minimaal invasieve technieken zijn in opkomst.
Voorlichting
Naar Samenvatting ›Bespreek de volgende punten met de patiënt en houd daarbij rekening met de mogelijke angsten en onzekerheden die bij de patiënt leven.
Klachtenduur < 6-8 weken
Naar Samenvatting ›Aard van de aandoening
Naar Samenvatting ›- Bij een LRS is sprake van prikkeling van een zenuwwortel in de rug, meestal doordat een tussenwervelschijf uitpuilt.
- Dit leidt tot uitstralende pijn, en soms ook tot gevoelsstoornissen en krachtverlies in het verzorgingsgebied van deze zenuw.
- De uitpuilende tussenwervelschijf trekt zich in de meeste gevallen vanzelf weer terug. Vijfenzeventig procent van de patiënten herstelt dan ook in de eerste 3 maanden, merendeels zonder specifieke maatregelen.
- De risicofactoren voor het optreden van een recidief zijn niet bekend (zie Details Natuurlijk beloop en prognose LRS).
Mate van activiteiten
Naar Samenvatting ›- Adviseer in beweging te blijven en door te gaan met de dagelijkse activiteiten voor zover de klachten dit toelaten.
- Indien de klachten juist bij liggen duidelijk minder zijn, kan de patiënt bedrust houden, maar bedrust draagt niet bij aan een sneller herstel. Adviseer om de periode met bedrust zo kort mogelijk te houden. In de meeste gevallen is het voldoende om bewegingen die de pijn provoceren of de rug belasten, tijdelijk te vermijden (zie Details).
- Adviseer patiënten die ondanks ernstige klachten volledig willen functioneren om gedoseerd te bewegen en rustmomenten in te bouwen.
In verband met de negatieve gevolgen van strikte bedrust die langer dan enige dagen duurt, zoals spieratrofie, stijfheid en de verhoogde kans op onder andere pneumonie, decubitus, obstipatie en urineweginfecties, ontraadt de werkgroep strikte bedrust bij patiënten met een LRS. Er is echter geen reden om patiënten bedrust gedurende enkele dagen te onthouden indien zij veel pijnklachten hebben en bedrust een (tijdelijke) verlichting van de klachten geeft.
Aanbeveling
De huisarts adviseert de patiënt met een LRS gedoseerd te bewegen. Indien patiënten veel pijnklachten hebben en bedrust een (tijdelijke) verlichting van de klachten geeft kan bedrust gedurende enkele dagen worden overwogen. Het advies is om die periode zo kort mogelijk te houden.
Achtergrond
Een bedrustkuur (gedurende 1 tot 2 weken) is in het verleden geruime tijd een gebruikelijk onderdeel geweest van de conservatieve behandeling bij een LRS, vooral bij ernstige klachten.
Uitgangsvraag
Wat is de effectiviteit en veiligheid van een bedrustkuur in vergelijking tot het advies om actief te blijven bij patiënten met een lumbosacraal radiculair syndroom?
Methode
Er werd in september 2013 een systematische search uitgevoerd naar SR’s en RCT’s over bedrust bij patiënten met een LRS.
Resultaten
Beschrijving onderzoeken
In de Cochrane-review van Dahm et al. (2010) wordt de effectiviteit van een bedrustkuur vergeleken met het advies om actief te blijven (2 RCT’s; n = 348; tweedelijnspopulaties; klachtenduur < 1 maand respectievelijk mediaan 15 dagen; bedrustkuur van 1 respectievelijk 2 weken, alleen toiletgang en baden toegestaan) of met andere conservatieve behandelingen (1 RCT; n = 167) bij patiënten met een LRS. De gebruikte uitkomstmaten zijn pijn, functionaliteit en duur van ziekteverlof.
Er werden bij de systematische search geen na mei 2009 gepubliceerde RCT’s gevonden.
Kwaliteit van bewijs
Er was sprake van kans op vertekening (de onderzoeken werden onder andere niet geblindeerd uitgevoerd) en indirectheid (tweedelijnspopulatie), waardoor de kwaliteit van bewijs voor de gepoolde uitkomsten als matig werd beoordeeld.
Effectiviteit
In 2 RCT’s werd het effect van bedrust versus het advies om actief te blijven onderzocht op de uitkomstmaten ernst van de pijn en functionaliteit. Er was geen klinisch relevant (en significant) verschil tussen de 2 patiëntengroepen op deze 2 uitkomstmaten na 3 tot 4 weken en na 10 weken. In 1 van deze 2 RCT’s (n = 183) werd geen klinisch relevant (en significant) effect op het ziekteverzuim gevonden tussen de 2 behandelgroepen.
In de andere RCT (n = 167) werd bedrust vergeleken met fysiotherapie (de exacte inhoud van deze behandeling is niet bekend). Er was geen verschil in pijnintensiteit tussen de 2 behandelgroepen. De patiënten die met fysiotherapie werden behandeld hadden echter na 4 weken een significante, maar niet klinisch relevante, verbetering in de functionaliteit ten opzichte van de groep patiënten met bedrust (gemiddelde verschil 6,9 op een schaal van 0 tot 100; 95%-BI 1,09 tot 12,74). Het verschil ten gunste van de fysiotherapie was na 12 weken niet meer significant.
Bijwerkingen/complicaties
Deze werden niet beschreven.
Conclusie
Er is geen klinisch relevant verschil in effectiviteit tussen bedrust en een activerende benadering bij patiënten met een LRS op de uitkomstmaten pijn en functionaliteit (kwaliteit van bewijs matig).
Beeldvormende diagnostiek
Naar Samenvatting ›- Leg uit dat er geen reden is om beeldvormende diagnostiek te verrichten.
- De belangrijkste argumenten hiervoor zijn het ontbreken van consequenties voor het beleid en de hoge prevalentie van (degeneratieve) afwijkingen, inclusief discushernia’s, die meestal geen klinische betekenis hebben (zie Aanvullende diagnostiek).
- Bijkomend argument zijn de hoge kosten van CT-/MRI-onderzoek.
- Ook de neuroloog, neurochirurg of orthopeed verricht geen beeldvormende diagnostiek als er geen aanwijzingen zijn voor een ernstige oorzaak van de klachten en/of als er (nog) geen indicatie is voor invasieve behandeling.
Restverschijnselen
Naar Samenvatting ›- Als de uitstralende pijn verdwijnt, kan de tegelijkertijd aanwezige lagerugpijn langer blijven bestaan.
- Een lichte parese of gevoelsstoornissen herstellen meestal grotendeels, maar kunnen zowel na een conservatieve behandeling als na een operatie geruime tijd aanwezig blijven.
Behandeling
Naar Samenvatting ›- Gezien de grote kans op spontaan herstel, is het beleid over het algemeen gedurende 12 weken conservatief alvorens eventueel een operatie uit te voeren.
- Ga na of de patiënt de voorkeur geeft aan operatieve interventie of een in opzet voortgezette conservatieve behandeling indien na 6-8 weken de pijnklachten en/of uitvalsverschijnselen onvoldoende zijn afgenomen (zie Klachtenduur > 6-8 weken). Het beloop na een operatie is niet beter wanneer de operatie vroeger in het beloop van een LRS plaatsvindt.
Arbeidssituatie
Naar Samenvatting ›- Adviseer de patiënt contact op te nemen met de bedrijfsarts, indien dat nog niet is gebeurd, als naar de mening van patiënt of huisarts, de klachten mogelijk hun oorzaak vinden in de arbeidssituatie dan wel een gevolg hebben daarvoor.
- Zoek ook zelf contact met de betreffende collega om het beleid onderling af te stemmen, indien de patiënt en bedrijfsarts contact met elkaar hebben gehad en indien daar aanleiding toe is (en de patiënt daar toestemming toe geeft).
Aanwijzingen voor een ernstig beloop
Naar Samenvatting ›Adviseer de patiënt in de volgende gevallen direct contact op te nemen:
- bij het ontstaan van een doof gevoel in het ‘rijbroekgebied’
- bij ongewild verlies van urine of ontlasting of juist niet kunnen plassen
- bij toenemend verlies van spierkracht in de benen
Klachtenduur > 6-8 weken
Naar Samenvatting ›- Voortzetten van het conservatieve beleid heeft over het algemeen de voorkeur bij:
- geringe pijnklachten of indien de pijnklachten inmiddels duidelijk zijn verbeterd
- patiënten bij wie rugpijn op de voorgrond staat
- Indien de pijnklachten en/of uitvalsverschijnselen onvoldoende zijn afgenomen, zijn een (in opzet) voortgezette conservatieve behandeling en operatieve interventie (bij een klachtenduur van 12 weken) − in grote lijnen − gelijkwaardige behandelopties (zie Details).
- Er zijn geen patiëntengroepen te definiëren (bijvoorbeeld op basis van ernst van de pijn of geslacht) waarbij de voordelen van opereren, zoals een sneller herstel en snellere vermindering van de pijn, groter zijn.
- Weeg, in samenspraak met de patiënt, de voor- en nadelen van de 2 behandelopties af. De aspecten die hierbij van belang zijn, staan samengevat in tabel 4.
- Er is ook een keuzekaart beschikbaar voor de ondersteuning in de gezamenlijke behandelkeuze.
- Houd bij de besluitvorming rekening met beïnvloedende factoren, zoals comorbiditeit(bijvoorbeeld adipositas), de sociale context en de noodzaak om weer snel te functioneren (zie ook Operatieve behandeling).
- Geef de patiënt tijd en gelegenheid om zich op de voorgelegde keuze verder te beraden en maak een vervolgafspraak om het besluit gezamenlijk te bespreken.
| Voortgezette conservatieve behandeling | Operatieve behandeling | |
|---|---|---|
| Interventie | Gedoseerd bewegen, eventueel analgetica en/of fysiotherapie | Operatie, waarvoor ziekenhuisopname en narcose |
| Klachtenbeloop |
|
|
| Herstel na 1 jaar | Na 1 jaar is 95% van de patiënten volledig of bijna volledig hersteld. Dit is vergelijkbaar met de uitkomst na operatieve behandeling. | Na 1 jaar is 95% van de patiënten volledig of bijna volledig hersteld. Dit is vergelijkbaar met de uitkomst na voortgezette conservatieve behandeling. |
| Complicaties | Gemiddeld langer en meer analgetica (met mogelijke complicaties) nodig dan na operatieve behandeling. |
|
| * Bij de afwegingen zijn waar mogelijk kwantitatieve data gebruikt; op diverse punten zijn echter geen betrouwbare data beschikbaar. | ||
Na één jaar is het merendeel van de patiënten hersteld, onafhankelijk van de behandeling. De resultaten tonen vrij consistent dat een in opzet conservatieve behandeling als nadeel heeft dat patiënten langer met veel pijnklachten rondlopen. Snelle chirurgische interventie heeft als nadeel dat men een operatie ondergaat met daarbij een kleine kans op complicaties. Er is geen verschil in effectiviteit indien een operatie later in het beloop wordt uitgevoerd. In verband hiermee kan overwogen worden om pas na 18 weken te opereren om de kans op spontaan herstel af te wachten.
Een kosteneffectiviteitsanalyse van de RCT van Peul toont dat een operatie na 6 tot 12 weken klachten kosteneffectief is als gevolg van het snellere herstel en de snellere terugkeer op de arbeidsmarkt.
De beslissing tot het al dan niet ondergaan van een operatie dient in samenspraak met de patiënt te worden genomen, waarbij de patiënt een goed inzicht dient te hebben in het beloop van de symptomen. Factoren, zoals de ernst van de pijn en het belang van een snelle terugkeer op de arbeidsmarkt, spelen in dit besluitvormingsproces een rol. Bij geringe pijnklachten heeft het voortzetten van de conservatieve behandeling de voorkeur.
Aanbeveling
Chirurgische interventie kan in samenspraak met de patiënt worden overwogen na circa 12 weken bij patiënten bij wie ondanks conservatieve behandeling de pijn en uitvalsverschijnselen in het kader van een LRS onvoldoende zijn afgenomen. Bij patiënten met lichte pijnklachten kan een conservatief beleid langer worden voortgezet. De huisarts informeert de patiënt met minstens 6 tot 8 weken LRS-klachten (afhankelijk van de regionale doorlooptijd van verwijzing naar de neuroloog tot operatie) over de voor- en nadelen van operatieve interventie alvorens hij de patiënt naar de neuroloog verwijst.
Achtergrond
Het LRS heeft over het algemeen een gunstig beloop. Indien de patiënt echter onvoldoende spontane verbetering heeft kan operatieve interventie worden overwogen om de compressie op de zenuwwortel te verhelpen.
Uitgangsvraag
Wat is de effectiviteit en veiligheid van operatieve interventie bij patiënten met een LRS op basis van een discushernia (vastgesteld middels beeldvorming)?
Cruciale uitkomstmaten
- ernst van de pijn in het been;
- functionaliteit;
- mate van ervaren herstel;
- complicaties.
Methode
Een literatuursearch in oktober 2013 leverde een systematische review van Jacobs et al. (2011) op. De auteurs van deze systematische review zochten in de volgende databases: MEDLINE, EMBASE, Cochrane Central Register of Controlled Trials, CINAHL, ICL en PEDro tot oktober 2009.
Resultaten
Beschrijving onderzoeken
Er werden na oktober 2009 geen gepubliceerde RCT’s gevonden.
In de review van Jacobs et al. zijn 5 RCT’s (n = 1066) geïncludeerd. De review is van goede kwaliteit (Amstar-score 7/11). In 1 onderzoek werd operatieve behandeling vergeleken met conservatieve behandeling gedurende 6 maanden met zo nodig daarna een operatie; in 3 onderzoeken werd operatie vergeleken met de gebruikelijke conservatieve zorg en in 1 onderzoek met epidurale steroïdinjecties.
De toegepaste operatietechnieken in de verschillende onderzoeken waren open discectomie of microdiscectomie. In de onderzoeken werden volwassenen geïncludeerd met een LRS op basis van een discushernia. In 4 onderzoeken moesten de patiënten minstens 6 weken klachten hebben, in 1 onderzoek werd de klachtenduur bij inclusie niet benoemd.
Kwaliteit van bewijs
De kwaliteit van bewijs was laag. Er was sprake van kans op vertekening (risk of bias) en onnauwkeurigheid van de resultaten. Er waren onvoldoende onderzoeken beschikbaar om publicatiebias te onderzoeken.
Effectiviteit
1 Chirurgie versus voortgezette conservatieve behandeling
In 1 RCT (lage kans op bias) werden 283 patiënten die 6 tot 12 weken ernstige radiculaire pijnklachten hadden, gerandomiseerd voor opereren (gemiddeld 2,2 weken na randomisatie) of voor een langere conservatieve behandeling met zo nodig later een operatie. De conservatief behandelde patiënten werden begeleid door researchverpleegkundigen die participeerden in de pijnbestrijding. Het bleek dat een herniaoperatie tot een snellere vermindering van pijn in het been leidde dan een voortgezette conservatieve behandeling (p < 0,001). Volgens de ‘intention to treat’-analyse hadden na 3 maanden patiënten in de chirurgiegroep significant minder pijn in het been (gemiddeld verschil −17,70 op een schaal van 100; 95%-BI −23,1 tot −12,3). Na 1 jaar waren de scores nagenoeg gelijk.
Ook herstelde de patiëntengroep die geopereerd was sneller (HR 1,97; 95%-BI 1,72 tot 2,22).
De mediane tijd tot herstel (gedefinieerd als een nagenoeg of volledig verdwijnen van symptomen) was in de chirurgiegroep 4,0 weken (95%-BI 3,7 tot 4,4) en in de controlegroep 12,1 weken (95%-BI 9,5 tot 14,9). In beide groepen was echter na 1 jaar 95% van de patiënten hersteld. Er was na 1 jaar geen significant en klinisch relevant verschil op de uitkomstmaat functionaliteit. Ook na 2 jaar waren er geen verschillen tussen beide behandelgroepen.
In de operatiegroep had 3,5% van de patiënten gedurende het eerste jaar recidiefklachten die tot een tweede operatie leidden versus 1,8% van de patiënten uit de conservatieve behandelingsgroep die chirurgie hadden ondergaan. Twee jaar na randomisatie had 6% van de patiënten in beide behandelgroepen recidiefklachten waarvoor zij geopereerd waren. In de periode tussen 1 en 2 jaar daalde de patiënttevredenheid in beide behandelgroepen: 20% van de patiënten rapporteerde na 2 jaar een ongunstige uitkomst.
De voordelen van opereren waren gelijk onder de patiënten in alle vooraf geselecteerde subgroepen (zoals geslacht, leeftijd, beloop klachten, ernst van de pijn), met uitzondering van de patiënten bij wie de radiculaire prikkeling niet door zitten werd geprovoceerd.
Een kanttekening bij dit onderzoek is dat van de 142 patiënten die tot de groep behoorde, die conservatief werd behandeld 39% alsnog, na gemiddeld 18,7 weken, werd geopereerd in verband met moeilijk behandelbare pijn. De resultaten bij deze patiënten waren vergelijkbaar met die van de patiënten die vroeg na randomisatie een operatie hadden ondergaan.
Van de patiënten die voor opereren werden gerandomiseerd ondergingen 125 (89%) een herniaoperatie na gemiddeld 2,2 weken. De overige patiënten herstelden voordat operatie kon plaatsvinden. Er werd geen per-protocolanalyse uitgevoerd.
2 Chirurgie versus conservatieve behandeling
In 3 RCT’s werd de effectiviteit van chirurgie in vergelijking tot conservatieve behandeling onderzocht. De resultaten konden niet worden gepoold. De resultaten van de 3 RCT’s waren tegenstrijdig.
In 1 RCT (n = 126, hoge kans op bias) rapporteerden na 1 jaar significant meer geopereerde patiënten een goede uitkomst dan in de conservatieve behandelgroep (65 versus 36%). Er waren geen verschillen in uitkomst na 4 en 10 jaar follow-up.
In 1 RCT (n = 56, hoge kans op bias) werden geen significante verschillen gevonden op beenpijn en functionaliteit gedurende de 2 jaar durende follow-upperiode. De beenpijn verbeterde echter sneller in de chirurgiegroep dan in de groep die conservatief behandeld werd.
In 1 RCT (n = 501, lage kans op bias) werden met de ‘intention to treat’-analyse geringe, niet significante (en klinisch relevante) verschillen gevonden ten gunste van de chirurgiegroep op de primaire uitkomstmaten pijn en functionaliteit. Op de uitkomstmaat ‘hoge mate van ervaren herstel’ bedroeg het verschil tussen beide behandelgroepen na 1 jaar 9% (95%-BI 0,3 tot 17,6) ten gunste van de chirurgiegroep. De werkgroep acht dit verschil niet klinisch relevant. Slechts 50% van de patiënten in de chirurgiegroep werd binnen 3 maanden na randomisatie geopereerd. Van de patiënten in de conservatieve groep onderging 30% echter in deze zelfde periode chirurgie.
Van de geopereerde patiënten werd 4% binnen 1 jaar opnieuw geopereerd.
Een per-protocolanalyse toonde grotere, statistisch significante verschillen ten gunste van de chirurgiegroep. Deze resultaten zijn echter gevoelig voor confounding en dienen met terughoudendheid te worden geïnterpreteerd.
3 Chirurgie versus epidurale steroïdinjecties
In 1 RCT (n = 100, hoge kans op bias) ervoeren patiënten die behandeld werden met microdiscectomie een snellere afname van de pijn in het been dan patiënten die behandeld werden met een epidurale steroïdinjectie na 3 en 6 maanden. Na 1 jaar was er geen significant verschil meer.
Complicaties
In de richtlijn LRS van de NVN wordt een complicatierisico van 3 tot 11% genoemd. Bij 1,6% van alle geopereerde patiënten in de RCT van Peul et al. deden zich complicaties voor: 2 maal was er een duraperforatie, 1 maal ontstond er een wondhematoom. Deze complicaties verdwenen spontaan. Geen van de patiënten had na de operatie of na conservatieve behandeling een toename van de neurologische uitval.
In de RCT van Weinstein et al. ontstond peroperatief bij 4% van de patiënten een duralek, 2% ontwikkelde postoperatief een wondinfectie.
Andere, meer zeldzaam optredende, complicaties zijn: zenuwwortelbeschadiging (circa 0,3%), retroperitoneale vasculaire laesie (0,05%), liquorlekkage (als gevolg van een duralek; 0,1%), epiduraal hematoom (0,1 tot 0,2%) en spondylodiscitis < 1%). Daarnaast komt exploratie van het verkeerde niveau in 1,2 tot 3,3% van de gevallen voor.
Conclusie
Operatieve interventie lijkt bij patiënten met LRS > 6 weken met ernstige pijnklachten tot een snellere afname van pijn in het been en herstel te leiden in vergelijking tot conservatieve behandeling. Er is geen verschil op de uitkomstmaat functionaliteit. Na 1 jaar is er geen verschil tussen de geopereerde patiënten en de conservatief behandelde patiënten op de verschillende uitkomstmaten. Er zijn geen aanwijzingen dat operatieve interventie bij bepaalde subgroepen patiënten effectiever is (behalve dat operatie mogelijk minder effectief is bij patiënten bij wie de klachten niet worden geprovoceerd door zitten) (kwaliteit van bewijs laag).
Thuisarts
Naar Samenvatting ›- Verwijs naar de informatie over hernia in de rug op thuisarts.nl, die is gebaseerd op deze NHG-Standaard.
- Gebruik eventueel de keuzekaart Bewegen en medicijnen tegen de pijn of een operatie op Thuisarts.
Niet-medicamenteuze behandeling
Naar Samenvatting ›- Stimuleer de patiënt om zoveel mogelijk door te gaan met de dagelijkse activiteiten − inclusief werk – voor zover de klachten dat toelaten.
- Adviseer de patiënt om het bewegingspatroon en de belasting daarbij aanvankelijk stapsgewijs uit te breiden, op geleide van de pijn; als bewegen een belangrijke verergering van de klachten veroorzaakt, mag de patiënt gedurende enkele dagen bedrust houden. Bedrust draagt echter niet bij aan een sneller herstel.
- Breid bij goede vooruitgang de activiteiten in 6-12 weken uit tot het oude niveau.
- Verwijs niet routinematig naar de fysiotherapeut. Overweeg verwijzing naar een fysiotherapeut indien een patiënt na enkele weken (naar inschatting van de arts) een intensievere activerende begeleiding behoeft. Dit zal vooral het geval zijn bij bewegingsangst dan wel -armoede.
- Begeleiding door een fysiotherapeut kan ook zinvol zijn bij patiënten die ondanks ernstige klachten volledig willen functioneren en enigszins afgeremd moeten worden. Verwijs in geval van een parese met invloed op het bewegingspatroon voor begeleiding en (houdings)adviezen(zie Details).
- Verwijzing naar een manueel therapeut voor behandeling met technieken als manipulatie en tractie bevelen we niet aan (zie Details).
- Neem, vooral bij een langdurig of progressief beloop, contact op met de bedrijfsarts om het beleid onderling af te stemmen (zie Details).
Achtergrond
Ongeveer de helft van de patiënten met een LRS wordt door de huisarts naar een fysiotherapeut verwezen voor oefentherapie. De effectiviteit van oefentherapie bij deze patiënten, zowel in het acute stadium (klachtenduur < 6 weken) als in het chronische stadium (klachtenduur > 6 weken) werd onderzocht.
Uitgangsvraag
Wat is de effectiviteit van oefentherapie bij een lumbosacraal radiculair syndroom (in de acute en/of chronische fase)?
Cruciale uitkomstmaten
- ernst van de pijn in het been;
- mate van ervaren herstel;
- functionaliteit.
Methode
Een systematische literatuursearch in oktober 2013 leverde een systematische review van Luijsterburg et al. (2007) op. De auteurs van deze systematische review zochten in de volgende databases: PsychINFO, MEDLINE, EMBASE, Cochrane Central Register of Controlled Trials, CINAHL en PEDro tot mei 2004. Aanvullend werd door het NHG naar later gepubliceerde RCT’s gezocht.
| Type onderzoek | RCT’s |
|---|---|
| Type patiënten | Patiënten met een LRS, onafhankelijk van de duur (acuut (< 6 weken), subacuut (6-12 weken) en chronisch (≥ 12 weken)) en ernst van de klachten. |
| Type interventies | (Combinaties van) analgetica (per os, lokaal of parenteraal (im/iv) die in de eerste lijn toegepast kunnen worden (NSAID’s, corticosteroïden, opiaten, antidepressiva en anticonvulsiva). |
| Type vergelijkingen | Geen behandeling; placebo; andere behandelingen (zoals chirurgie, epidurale injecties of conservatieve behandelingen). |
| Uitkomstmaten |
|
| Type setting | Alle settings |
Resultaten
Beschrijving onderzoeken
In de systematische review van Luijsterburg et al. (2007) werden 3 RCT’s geïncludeerd. De RCT’s moesten minstens 1 van de volgende uitkomstmaten rapporteren: symptomen (bijvoorbeeld pijn), mate van herstel, functionaliteit en/of terugkeer naar de werkvloer. In 1 RCT (n = 334) werd oefentherapie vergeleken met geen actieve behandeling. In 1 RCT (n = 250) met continueren van ADL-activiteiten en in 1 RCT (62) met hete pakkingen en rust.
Er werden 2 later gepubliceerde RCT’s gevonden. In de RCT (eerstelijnspopulatie, n = 135) van Luijsterburg et al. werd de effectiviteit van oefentherapie in aanvulling op huisartsenzorg (conform de NHG-Standaard LRS) vergeleken met alleen huisartsenzorg (conform de NHG-Standaard LRS) bij patiënten met LRS (< 6 weken klachten). De follow-upperiode bedroeg 52 weken. De primaire uitkomstmaat in dit onderzoek was het herstel zoals patiënten het zelf ervoeren na 3, 6, 12 en 52 weken follow-up. Secundaire uitkomstmaten waren de ernst van de pijn in het been en in de rug. Voorafgaand aan het onderzoek werd bepaald dat het verschil tussen beide groepen op de uitkomstmaten functioneren, kwaliteit van leven, angst voor bewegen, ziekteverzuim en medische consumptie minimaal 20% moest zijn om klinisch relevant te zijn.
In de RCT van Albert et al. (tweedelijnspopulatie, n = 181, follow-upperiode 52 weken) werd de effectiviteit van oefentherapie in combinatie met het geven van informatie en het advies om actief te blijven vergeleken met oefeningen die niet gericht waren op de rugmusculatuur maar op het verbeteren van de systemische bloedcirculatie, in aanvulling op het geven van informatie en het advies om actief te blijven, bij patiënten met ernstige pijnklachten (pijnscore bij inclusie respectievelijk 4,3 en 4,5 op een schaal van 0 tot 10) die onvoldoende reageerden op conservatieve behandeling in de eerste lijn (klachtenduur > 2 weken). De primaire uitkomstmaten waren bewegingsbeperking en pijn in het been.
Kwaliteit van bewijs
De kwaliteit van bewijs is matig als gevolg van kans op vertekening (onder andere geen blindering), inconsistentie (heterogeniteit tussen onderzochte populatie en behandeling) en indirectheid (ook tweedelijnspopulaties) van de resultaten.
Effectiviteit
Mate van ervaren herstel:
in de SR van Luijsterburg et al. werd geen klinisch relevant (en significant) verschil gevonden tussen de verschillende patiëntgroepen, op zowel de korte als lange termijn. In de RCT van Luijsterburg trad in beide groepen herstel op. Dit herstel was groter bij patiënten die met oefentherapie werden behandeld dan bij patiënten in de controlegroep. Na 3, 6 en 12 weken was dit verschil niet klinisch relevant (en significant), na 52 weken wel: 79% van de patiënten in de behandelgroep meldde hersteld te zijn, tegenover 56% in de controlegroep (RR 1,4; 95%-BI 1,1 tot 1,8; NNT 4).
Pijn in het been:
in de SR en RCT van Luijsterburg et al. was er geen significant verschil tussen beide behandelgroepen. In de RCT van Albert et al. gaven patiënten in beide behandelgroepen minder pijn in het been aan na de behandelingscyclus (gemiddeld aantal behandelingen 4,8). Patiënten in de behandelgroep rapporteerden aan het eind van de behandeling minder pijn in het been dan patiënten in de controlegroep (1,5 versus 2,3 op een score van 0 tot 10; p = 0,06). Dit verschil was echter niet klinisch relevant (vooraf vastgesteld verschil van 2 punten). Eén jaar na de behandeling was er geen verschil in pijnscore.
Functioneren:
er was geen significant verschil in alle onderzoeken tussen de verschillende behandelgroepen.
Overige uitkomstmaten (zie beschrijving studies):
in de SR en RCT van Luijsterburg was er geen klinisch relevant (en significant) verschil tussen de twee behandelgroepen op de overige uitkomstmaten, gedurende de gehele follow-upperiode.
In de RCT van Albert et al. rapporteerden patiënten in de behandelgroep een significant grotere verbetering van het algeheel welbevinden dan de controlegroep. Dit effect hield aan tot 1 jaar na afloop van de behandeling (p < 0,08). Er was sprake van een significante verbetering van de neurologische uitvalsverschijnselen (zoals krachtverlies) in beide behandelgroepen. In de oefentherapiegroep was deze verbetering significant groter dan in de controlegroep.
Conclusie
Het toevoegen van oefentherapie onder begeleiding van een fysiotherapeut aan de behandeling door de huisarts is alleen effectief op de langere termijn (na 1 jaar) op het door de patiënt ervaren herstel, ten opzichte van alleen behandeling door de huisarts. Oefentherapie heeft geen invloed op de pijn of de functionaliteit (kwaliteit van bewijs matig).
Van bewijs naar aanbeveling
Strikt genomen lijkt er op basis van deze gegevens geen indicatie te zijn voor begeleide oefentherapie in de eerste lijn. Daarnaast is toevoeging van fysiotherapie aan de huisartsbehandeling niet kosteneffectiever dan behandeling door de huisarts alleen. De werkgroep adviseert een fysiotherapeut in te schakelen indien een patiënt een intensieve begeleiding nodig heeft; dat zal vooral het geval zijn bij bewegingsangst en bewegingsarmoede. Begeleiding door een fysiotherapeut is ook zinvol bij patiënten die ondanks ernstige klachten volledig willen functioneren, en dus enigszins afgeremd moeten worden. Hoewel dit niet is onderzocht is de consensus dat verwijzing zinvol kan zijn voor begeleiding in geval van een parese.
Aanbeveling
Adviseer patiënten met LRS (gedoseerd) actief te blijven en door te gaan met de dagelijkse activiteiten voor zover de klachten dit toelaten en bewegingen die de pijn provoceren of de rug belasten tijdelijk te verminderen. Bij bewegingsangst, bewegingsarmoede en een parese kan een fysio/oefentherapeut een rol spelen.
Achtergrond
Het doel van manipulatie is het in beweging zetten van de (facet)gewrichten van de wervelkolom.
Uitgangsvraag
Dient manipulatie te worden toegepast bij patiënten met LRS (in de acute en/of chronische fase)?
Cruciale uitkomstmaten
- ernst van de pijn in het been;
- functionaliteit;
- mate van ervaren herstel;
- complicaties/bijwerkingen.
Methode
In oktober 2013 werd een systematische search verricht naar de effectiviteit en veiligheid van manipulatie bij patiënten met een LRS. Er werd gezocht naar RCT’s en SR’s waarin manipulatie werd vergeleken met placebo of een behandeling die gebruikelijk is bij patiënten met een LRS.
Resultaten
Beschrijving onderzoek
Er werd 1 RCT gevonden die voldoet aan bovenstaande zoekcriteria. In deze RCT van Santilli, et al. werd bij 102 patiënten met op zijn minst matig-ernstige lagerugpijn (VAS > 5 op schaal van 0 tot 10) in combinatie met matig-ernstige radiculaire pijn de effectiviteit van manipulatie vergeleken met die van gesimuleerde manipulatie (VAS > 5 op schaal van 0 tot 10). Patiënten ondergingen 5 keer per week een behandelsessie van 5 minuten gedurende 30 dagen. Het betrof patiënten bij wie binnen 10 dagen na het ontstaan van de klachten met behulp van een MRI een discusprotrusie was aangetoond. De uitkomstmaten werden gemeten op dag 15, 30, 45, 90 en 180. Na afloop van de behandeling werd een MRI verricht. Uitkomstmaten waren onder andere het aantal patiënten dat pijnvrij was na 180 dagen, aantal patiënten met afname van de pijn, aantal dagen met pijn, kwaliteit van leven, psychosociaal functioneren en aantal patiënten met afname van de discusprotrusie.
Voor het beschrijven van bijwerkingen van manipulatie wordt gebruikgemaakt van een systematische review van Ernst et al.
Kwaliteit van bewijs
De kans op vertekening in het onderzoek van Santilli et al. is laag. Er is echter sprake van indirectheid van het bewijs (een geselecteerde tweedelijnspopulatie werd onderzocht) en imprecisie (slechts 102 deelnemers). Er is afgewaardeerd met 1 niveau waardoor de kwaliteit van bewijs matig is.
Effectiviteit
Beenpijn:
patiënten in de behandelgroep hadden een significant lagere gemiddelde pijnscore gedurende de gehele follow-upperiode, het verschil in pijnscore was conform het verschil bij rugpijn. Het aantal patiënten dat geen pijn in het been meer had was vanaf dag 15 groter in de behandelgroep in vergelijking tot de controlegroep; vanaf dag 45 was dit verschil significant en klinisch relevant (dag 45: 41% versus 16%, p < 0,01; dag 90: 55 versus 12% p < 0,0001; dag 180: 55% versus 20%, p < 0,0001). Het gemiddelde aantal dagen met matige of ernstige pijn bedroeg 13,9 dagen voor patiënten behandeld met manipulatie en 17,9 dagen voor de patiënten in de controlegroep (p < 0,05).
Er waren geen significante verschillen in kwaliteit van leven (SF-36) en psychosociaal functioneren (Kellner rating scale). De bevindingen bij MRI waren in beide behandelgroepen onveranderd ten opzichte van de MRI voorafgaand aan de behandeling.
Rugpijn:
patiënten in de behandelgroep hadden een significant lagere gemiddelde pijnscore gedurende de gehele follow-upperiode. Dit verschil bedroeg bij 15 dagen 0,8 (op een schaal van 0 tot 10) en op dag 45 en 90 1,8. De werkgroep acht dit verschil beperkt klinisch relevant. Patiënten in de behandelgroep rapporteerden frequenter een afname van de pijn dan patiënten in de controlegroep. Dit verschil was alleen op dag 15 significant en klinisch relevant (86% in de behandelgroep versus 61% in de controlegroep; p < 0,005). Het aantal patiënten dat pijnvrij was, was vanaf dag 30 groter in de behandelgroep dan in de controlegroep. Vanaf dag 90 was dit verschil significant en klinisch relevant (dag 90: 24% versus 6%, p < 0,05; dag 180: 28% versus 6%, p < 0,005).
De cruciale uitkomstmaten mate van ervaren herstel en functionaliteit werden niet onderzocht.
Bijwerkingen
In het onderzoek van Santilli et al. werden geen bijwerkingen gerapporteerd.
Niet-ernstige bijwerkingen, zoals lokale gevoeligheid, toename van de uitstralende pijn, misselijkheid, duizeligheid en vermoeidheid, komen relatief vaak voor (30 tot 61% van de met manipulatie behandelde patiënten rapporteert 1 of meer van deze symptomen). Ernstige bijwerkingen van manipulatie in de lumbale regio, zoals een cauda-equinasyndroom, toename van discusherniatie, optreden van een fractuur of hematoom, zijn alleen als case report gerapporteerd. Deze ernstige bijwerkingen zijn waarschijnlijk zeer zeldzaam, er zijn geen exacte gegevens beschikbaar.
Conclusie
Er is bewijs van matige kwaliteit dat er klinisch relevante voordelen bestaan van manipulatie in een geselecteerde patiëntpopulatie met een LRS, op basis van een discushernia.
Van bewijs naar aanbeveling
Onderzoek naar de effectiviteit van manipulatie bij een eerstelijnspopulatie met een LRS ontbreekt. Niet-ernstige bijwerkingen van manipulatie van de wervelkolom komen relatief vaak voor. Het enige onderzoek waarin een gunstig effect van manipulatie wordt aangetoond werd verricht in een geselecteerde tweedelijnspopulatie en betrof slechts 102 patiënten. Deze overwegingen, in combinatie met het gunstige natuurlijke beloop van het LRS, zijn reden om manipulatie niet standaard aan te bevelen bij patiënten met een LRS.
Aanbeveling
Manipulatie wordt niet aanbevolen bij patiënten met een LRS.
Zeker bij een langdurig of progressief beloop van het LRS is het van belang het beleid af te stemmen met de bedrijfsarts. Zie ook de Richtlijn Handelen van de bedrijfsarts bij werknemers met rugklachten van de Nederlandse Vereniging voor Arbeids- en Bedrijfsgeneeskunde (NVAB).
Medicamenteuze behandeling
Naar Samenvatting ›Pijnmedicatie
Naar Samenvatting ›Pijnbestrijding is, zeker bij hevige pijnklachten, van groot belang. Mede ter voorkoming van vroegtijdige verwijzing en operatieve interventie. Streef adequate pijnstilling na conform het stappenplan, zoals beschreven in NHG-Standaard Pijn. De volgende aanbevelingen zijn specifiek van toepassing op de behandeling van patiënten met een LRS (zie Details).
Bovenstaande is voor de werkgroep onvoldoende reden om af te wijken van de aanbevelingen in de FTR Medicamenteuze pijnbestrijding (die in 2015 wordt vervangen door de NHG-Standaard Pijn), waarin wordt aanbevolen de pijn stapsgewijs te behandelen volgens de pijnladder van de WHO.
Behandeling met corticosteroïden wordt ontraden in verband met de beperkte werkzaamheid en de kans op bijwerkingen. Vanwege de over het algemeen goede prognose is het van belang om in het acute stadium voldoende pijnstilling te bewerkstelligen. Het wordt aanbevolen om de pijnmedicatie snel op te hogen op geleide van de klachten en bijwerkingen. Er zijn aanwijzingen dat de analgetica minder werkzaam zijn bij het LRS dan bij aspecifieke lagerugpijn. Een mogelijke verklaring hiervoor is dat er bij het LRS naast neurogene pijn ook sprake is van neuropathische pijn: niet alleen pijn door prikkeling van receptoren rond de zenuwwortel maar ook door beschadiging van de zenuwwortel zelf (zie Pathofysiologie van het LRS). Daarom kan behandeling met tricyclische antidepressiva of anticonvulsiva (volgens het stappenplan neuropathische pijn in de FTR Medicamenteuze pijnbestrijding), worden overwogen indien onvoldoende pijnstilling wordt bereikt met de pijnladder en operatieve behandeling (vooralsnog) niet is aangewezen (bij chronische klachten, al dan niet na operatie of indien er nog een grote kans op spontaal herstel is). Overleg desgewenst met de neuroloog.
Aanbeveling
Streef bij patiënten met een LRS een adequate pijnstilling na conform het stappenplan zoals beschreven in de FTR Medicamenteuze pijnbestrijding (die in 2015 wordt vervangen door de NHG-Standaard Pijn). Vooral bij patiënten met chronische klachten bij wie onvoldoende pijnstilling met opiaten wordt bereikt en die (nog) niet in aanmerking komen voor operatieve interventie, bijvoorbeeld door comorbiditeit, en bij patiënten bij wie een operatie onvoldoende effectief was, is (off-label) behandeling met neuropathische pijnmedicatie, volgens het stappenplan neuropathische pijn (FTR Medicamenteuze pijnbestrijding, die in 2015 wordt vervangen door de NHG-Standaard Pijn) een mogelijkheid.
Achtergrond
Een LRS kan gepaard gaan met hevige pijnklachten. Adequate pijnbestrijding is dan ook van belang.
Uitgangsvraag
Welke pijnmedicatie dient te worden toegepast bij patiënten met een LRS (in de acute en/of chronische fase)?
Cruciale uitkomstmaten
- ernst van de pijn in het been;
- functionaliteit;
- mate van ervaren herstel;
- complicaties; bijwerkingen.
Methode
Een literatuursearch in oktober 2013 leverde een systematische review en meta-analyse van Pinto et al. op. Deze review is van goede kwaliteit (Amstar score 9/11). De auteurs van deze systematische review zochten in de volgende databases: International Pharmaceutical Abstracts, PsychINFO, MEDLINE, EMBASE, Cochrane Central Register of Controlled Trials, CINAHL en LILACS tot 15 maart 2010. Voor het graderen van de kwaliteit van bewijs werd in deze review gebruikgemaakt van de GRADE-methodiek. De toegepaste selectiecriteria in de systematische review van Pinto et al. staan vermeld in tabel 11. Er werd aanvullend naar later gepubliceerde RCT’s gezocht.
Resultaten
Beschrijving onderzoeken
In de review van Pinto et al. werden 23 publicaties (24 RCT’s, eerste- en tweedelijnspopulaties) geïncludeerd. Er werden bij de update geen andere RCT’s gevonden. Er werden 6 verschillende medicatiegroepen onderzocht: NSAID’s, antidepressiva, corticosteroïden, opiaten, spierverslappers en anti-epileptica. In 16 trials werd oraal toegediende medicatie onderzocht, in 4 trials intramusculair en in 1 trial intraveneus toegediende medicatie. Er is geen trial gevonden naar de effectiviteit van paracetamol.
Kwaliteit van bewijs
De risk of bias (RoB, kans op vertekening) van de geïncludeerde onderzoeken varieerde van laag tot hoog. De kwaliteit van bewijs voor de verschillende uitkomstmaten varieerde van zeer laag tot matig als gevolg van imprecisie van de resultaten, onderzoeksopzet en inconsistentie. Het betreft verschillende settings waardoor er mogelijk sprake is van indirectheid van het bewijs. Er werd niet getracht ongepubliceerde onderzoeken te achterhalen, waardoor er een risico op publicatiebias bestaat.
Effectiviteit
1 NSAID’s versus placebo
De resultaten van 3 RCT’s (n = 911), waarin de effectiviteit van oraal toegediende NSAID’s in adequate dosering (meloxicam, lomoxicam, diclofenac en piroxicam) versus placebo in de acute fase werd onderzocht, werden gepoold.
Als gevolg van inconsistentie en beperkingen in studieopzet werd de kwaliteit van bewijs voor de gepoolde uitkomsten als laag beoordeeld. Het gepoolde effect op de pijn (algeheel en beenpijn) binnen 2 weken na randomisatie was niet klinisch relevant (en significant).
2 NSAID’s versus NSAID’s
In 5 RCT’s (n = 239) werden verschillende NSAID’s (diclofenac, meloxicam, ketoprofen, tiaprofenac en alcofenac) met elkaar vergeleken. Er werden geen verschillen in effectiviteit aangetoond op de uitkomstmaat pijn.
3 Corticosteroïden versus placebo
Drie RCT’s (n = 162, eerste- en tweedelijnspopulaties) onderzochten het effect van corticosteroïden (iv, im en oraal) versus placebo in de acute en subacute fase. Als gevolg van imprecisie was de bewijskracht van de gepoolde resultaten matig. Op de zeer korte termijn (< 2 weken na randomisatie) was er geen klinisch relevant (en significant) verschil op de uitkomstmaat pijn in het been. Op de korte termijn (tussen 2 weken en 3 maanden) was er sprake van een significant effect van steroïden (verschillende toedieningsvormen) op pijnklachten (algeheel en pijn in het been) (gemiddeld verschil −12,2 op een schaal van 0-100; 95%-BI −20,9 tot −3,4). De werkgroep acht dit verschil echter beperkt klinisch relevant.
4 Opiaten versus placebo
In 1 crossover-trial (n = 28) werd de effectiviteit van morfine (15 mg/dag) al dan niet in combinatie met nortriptyline (25 mg/dag) versus placebo onderzocht bij patiënten met chronische klachten (klachtenduur > 12 weken). Er was geen klinisch relevant (en significant) verschil op de uitkomstmaten mate van beperking en rug- en beenpijn op de zeer korte termijn (< 2 weken na randomisatie). De bewijskracht is laag.
5 Anticonvulsiva versus placebo
In 2 RCT’s werd de effectiviteit van anticonvulsiva versus placebo onderzocht bij patiënten met chronische pijnklachten (klachtenduur > 12 weken). De resultaten konden niet worden gepoold omdat verschillende anticonvulsiva werden onderzocht. In 1 RCT (n = 29), met zeer lage bewijskracht als gevolg van de studieopzet, bleek topiramaat (50 tot 400 mg/dag) niet effectiever dan placebo op de uitkomstmaten ‘mate van beperking’ en ‘rugpijn of pijn in het been’.
Een andere RCT (n = 50) toonde van gabapentine (900 tot 3600 mg) op de korte termijn (tussen 2 weken en 3 maanden na randomisatie) een klinisch relevant en significant beter effect aan in vergelijking tot placebo (gemiddelde verschil −26,6 op een schaal van 0 tot 100; 95%-BI −38,3 tot −14,9). De bewijskracht van deze bevinding is laag.
6 Antidepressiva versus placebo
In 1 cross-overonderzoek (n = 28) werd de effectiviteit van nortriptyline (25 mg/dag) al dan niet in combinatie met morfine (15 mg/dag) versus placebo onderzocht bij patiënten met chronische klachten (klachtenduur > 12 weken). Er was geen klinisch relevant (en significant) verschil gezien op de uitkomstmaten mate van beperking en pijn in de rug of het been op de zeer korte termijn (< 2 weken na randomisatie). De bewijskracht van deze bevinding is laag.
Bijwerkingen
In 75% van de geïncludeerde trials werden bijwerkingen geregistreerd. Het mediane percentage bijwerkingen bedroeg voor de medicatie 17% en voor placebo 11%.
Bij patiënten met LRS is de kans op het ontwikkelen van urineretentie bij gebruik van opiaten van belang. Urineretentie kan geïnterpreteerd worden als onderdeel van een cauda-equinasyndroom.
Voor de overige bijwerkingen wordt verwezen naar de FTR Medicamenteuze pijnbestrijding (die in 2015 wordt vervangen door de NHG-Standaard Pijn).
Conclusie
Er is zeer weinig zekerheid (kwaliteit van bewijs matig tot zeer laag) over de effectiviteit van verschillende geneesmiddelen bij patiënten met LRS. Er is bewijs van matige kwaliteit dat corticosteroïden effectief zijn en bewijs van lage kwaliteit dat gabapentine bij chronische radiculaire pijnklachten effectief is. De klinische relevantie van deze bevindingen is beperkt.
Start behandeling
Naar Samenvatting ›- Schrijf de medicatie op vaste tijden (tijdcontingent) voor. Overweeg voor de nacht een hogere dosering voor te schrijven.
- Volg het stappenplan. Overweeg bij hevige pijn en/of contra-indicaties voor NSAID’s 1 of 2 stappen over te slaan. Start in dit geval direct met behandeling met (zwakwerkende) opiaten (in combinatie met paracetamol en, indien er geen contra-indicaties zijn, NSAID’s).
- Start, in geval van behandeling met opiaten, met een snelwerkend preparaat (bijvoorbeeld morfine oraal of parenteraal zonder gereguleerde afgifte). Behandel bij chronische pijn met een langwerkend preparaat (bijvoorbeeld morfine retard).
- Beoordeel of er een indicatie is voor maagbescherming (zie NHG-Standaard Maagklachten).
- Zie voor algemene aanbevelingen ten aanzien van toepassing van analgetica (bijvoorbeeld de preventie van obstipatie bij gebruik van opiaten) NHG-Standaard Pijn.
Vervolg behandeling
Naar Samenvatting ›- Hoog de medicatie op volgens het stappenplan, op geleide van de pijn. Hoog de medicatie bij hevige pijn snel op.
- Evalueer bij de controles de eventuele bijwerkingen: streef naar een evenwicht met voldoende pijnstilling en acceptabele bijwerkingen.
- Houd bij het gebruik van opiaten rekening met het optreden van urineretentie als bijwerking (en onderscheid dit van een cauda-equinasyndroom).
- Indien hevige pijn na een paar dagen behandeling met voldoende hoog gedoseerde opiaten onvoldoende is afgenomen, verwijs dan naar de neuroloog voor aanvullende diagnostiek naar de oorzaak van de hevige pijn.
- Bouw bij herstel van LRS de pijnstilling geleidelijk af, op geleide van de pijnklachten.
- Heroverweeg bij patiënten met persisterende LRS-klachten, bij wie onvoldoende pijnstilling met opiaten wordt bereikt, of er sprake kan zijn van een ernstige oorzaak.
- Overweeg, indien dit niet het geval is, (off-label) behandeling met neuropathische pijnmedicatie volgens het stappenplan neuropathische pijn (zie NHG-Standaard Pijn).
- Ook bij patiënten die niet in aanmerking komen voor operatieve interventie, bijvoorbeeld door comorbiditeit, en bij patiënten bij wie een operatie onvoldoende effectief was, is (off-label) behandeling met neuropathische pijnmedicatie een mogelijkheid.
Overige middelen
Naar Samenvatting ›- Schrijf geen benzodiazepinen voor bij patiënten met een LRS, aangezien een gunstig effect van de beoogde spierverslapping op de pijnklachten of functionaliteit nooit is aangetoond, terwijl deze middelen wel bijwerkingen hebben en er kans op verslaving bestaat.
- Bij angstklachten is een goede voorlichting over het natuurlijk beloop van groot belang.
- Bij slaapproblemen als gevolg van pijn heeft optimalisatie van de pijnmedicatie de voorkeur (zie Details).
- Verwijs patiënten met een LRS niet rechtstreeks vanuit de 1e lijn voor behandeling met epidurale corticosteroïdinjecties, vanwege het ontbreken van bewijs voor de effectiviteit van deze middelen en de onduidelijkheid over het optreden en de ernst van bijwerkingen en complicaties.
- Binnen de 2e lijn gehanteerde indicaties voor verwijzing naar de anesthesist voor behandeling met epidurale corticosteroïdinjecties bij een LRS zijn:
- pijn die niet op voldoende hoog gedoseerde opiaten reageert bij patiënten met een klachtenduur < 6-8 weken
- hevige pijn én een contra-indicatie voor operatieve interventie
- onduidelijkheid ten aanzien van het te opereren niveau bij aanwezigheid van verschillende discushernia’s (zie Details)
Achtergrond
Benzodiazepinen hebben een spierverslappend effect. Het effect op het functioneren en de pijnklachten bij de patiënt met een LRS is onbekend.
Uitgangsvraag
Wat is de effectiviteit en veiligheid van benzodiazepinen bij patiënten met een LRS?
Relevante uitkomstmaten
Pijn in het been, functionaliteit.
Methode
Er werd in oktober 2013 een systematische search uitgevoerd naar RCT’s en SR’s naar de behandeling met benzodiazepinen bij een LRS.
Resultaten
Beschrijving onderzoek
Er werd in de literatuur één RCT van Brotz et al. gevonden.
In deze RCT (n = 60, follow-upduur 1 jaar) werd de effectiviteit van diazepam 2 maal per dag 5 mg versus placebo onderzocht in aanvulling op de behandeling met fysiotherapie en NSAID’s bij klinische patiënten met een LRS (klachtenduur niet gespecificeerd). Het betreft een tweedelijnspopulatie (leeftijd 18 tot 75 jaar) waarbij een discushernia was aangetoond door middel van CT- of MRI-onderzoek. Primaire uitkomstmaat was de mate van reductie (centralisatie) van de uitstralende pijn (afstand vanaf niveau discushernia tot het meest distale punt van de uitstralende pijn) op dag 7 in vergelijking tot dag 1. Secundaire uitkomstmaten waren onder andere: mate van beperking, opnameduur en pijnreductie met meer dan 50% (VAS-score).
Kwaliteit van bewijs
De kwaliteit van bewijs is matig (afgewaardeerd vanwege indirect bewijs).
De kans op vertekening is beperkt. De primaire uitkomstmaat is voor de praktijk minder relevant dan de secundaire uitkomstmaten mate van beperking en mate van pijnreductie. Een ander nadeel is dat de dosering diazepam (2 maal per dag 5 mg) onafhankelijk van de leeftijd van de patiënt werd voorgeschreven. Mogelijk is deze dosering, vooral bij jongere volwassenen, te laag om spierrelaxatie te bewerkstelligen. Daarnaast is er sprake van indirectheid van het bewijs omdat het een tweedelijnspopulatie betreft waarbij met behulp van beeldvormende diagnostiek een discushernia werd aangetoond.
Effectiviteit
Er was geen significant verschil tussen de 2 behandelgroepen op de centralisatie van de uitstralende pijn. De patiënten die met placebo werden behandeld waren minder lang opgenomen in het ziekenhuis dan patiënten die ook met een benzodiazepine werden behandeld (gemiddeld 8 respectievelijk 10 dagen; p = 0,0008). Daarnaast waren er in de controlegroep 2 keer zoveel patiënten met een pijnreductie van meer dan 50% dan in de benzodiazepinegroep (79% respectievelijk 41%; RR 0,5; 95%-BI 0,3 tot 0,8). Ook op andere secundaire uitkomstmaten waren de verschillen in het voordeel van de controlegroep. Deze verschillen waren echter niet significant.
Bijwerkingen
Bijwerkingen en complicaties van benzodiazepinen werden in dit onderzoek niet onderzocht.
Conclusie
Een klinisch relevant effect van benzodiazepinen bij patiënten met een LRS is niet aangetoond (kwaliteit van bewijs matig).
Van conclusie naar aanbeveling
Voordelen van behandeling met benzodiazepinen bij patiënten met een LRS zijn niet aangetoond, benzodiazepinen dragen niet bij aan een sneller herstel. Op basis van 1 kleine RCT zijn er aanwijzingen dat gebruik van benzodiazepinen tot een langere opnameduur leidt en tot minder pijnreductie. Andere factoren die meewegen bij de overweging om benzodiazepinen voor te schrijven zijn de kans op bijwerkingen, zoals sufheid en duizeligheid, en het risico op chronisch gebruik of afhankelijkheid.
Bij angstklachten is het van belang de patiënt goed voor te lichten over het natuurlijk beloop van het LRS. Bij slaapproblemen als gevolg van pijn is het van belang om de pijnmedicatie te optimaliseren.
Verdere behandeling vindt plaats volgens de NHG-Standaard Angst en NHG-Standaard Slaapproblemen en slaapmiddelen.
Aanbeveling
Behandeling met benzodiazepinen bij patiënten met een LRS wordt ontraden.
Achtergrond
Eén van de mogelijke verklaringen voor de pijn bij een lumbosacraal radiculair syndroom is inflammatie (zie Pathofysiologie). Epidurale corticosteroïdinjecties kunnen een lokaal anti-inflammatoir effect teweegbrengen in het epidurale compartiment waar de zenuwwortel zich bevindt. In de praktijk worden deze injecties veelvuldig toegepast met als doel pijnstilling. De vraag is hoe effectief en veilig deze injecties zijn bij patiënten met een LRS.
Uitgangsvraag
Wat is de effectiviteit en veiligheid van epidurale steroïdinjecties bij patiënten met LRS?
Cruciale uitkomstmaten
- ernst van de pijn in het been;
- functionaliteit;
- mate van ervaren herstel;
- complicaties, bijwerkingen.
Methode
Een literatuursearch in oktober 2013 leverde een systematische review van Pinto et al. op. De auteurs van deze systematische review zochten in de volgende databases: International Pharmaceutical Abstracts, PsychINFO, MEDLINE, EMBASE, Cochrane Central Register of Controlled Trials en CINAHL tot 27 april 2012. De toegepaste selectiecriteria in de systematische review van Pinto et al. staan vermeld in tabel 12. Door het NHG werd aanvullend gezocht naar later gepubliceerde RCT’s.
| Type onderzoek | RCT’s |
|---|---|
| Type patiënten | Patiënten (vooral tweedelijnspopulaties) met LRS, onafhankelijk van de duur (acuut (< 6 weken), subacuut (6-12 weken) en chronisch (≥ 12 weken)) en ernst van de klachten. Patiënten werden niet eerder geopereerd. De pijnklachten waren niet het gevolg van een wervelkanaalstenose. |
| Type interventies | Epidurale corticosteroïdinjectie (caudaal, interlaminair of transforaminaal). |
| Type vergelijkingen | Placebo (epiduraal of in aangrenzend weefsel) |
| Uitkomstmaten |
|
| Type setting | Alle settings |
Resultaten
Beschrijving onderzoeken
Vijfentwintig publicaties (23 RCT’s) werden in deze systematische review geïncludeerd, er werden geen studies gevonden bij de update van de literatuur. In deze trials werden de volgende corticosteroïden toegepast: methylprednisolon, prednison of prednisolon, triamcinolon en bètamethason. In 6 trials werd de transforaminale injectietechniek onderzocht, in 4 trials de caudale techniek en in 13 trials werden de injecties interlaminair toegediend. In 1 trial werden de injecties caudaal of interlaminair toegediend.
In 3 trials werd het placebo intramusculair toegediend. In de overige trials werd het placebo epiduraal of tussen de processi spinosi toegediend. Slechts een gering aantal onderzoeken rapporteerden over de effectiviteit op de acute termijn (≤ 2 weken na randomisatie) en middellange termijn (> 3 maanden tot < 12 maanden). Deze termijnen zijn dan ook niet meegenomen in de analyses.
Vooraf werd door de onderzoekers vastgesteld dat een verschil van 10 tot 30 punten (op een schaal van 0 tot 100) klinisch relevant is voor de verschillende pijngerelateerde uitkomstmaten en de mate van beperking.
Kwaliteit van bewijs
Hoewel er in 8 van de 23 onderzoeken geen sprake was van concealment of allocation werd de kans op bias laag ingeschat. De heterogeniteit tussen de verschillende studies was laag (I2 < 25%). De kwaliteit van bewijs voor de gepoolde uitkomstmaten werd als hoog beoordeeld.
Effectiviteit
In tabel 13 worden de effecten gepresenteerd voor de uitkomstmaten pijn in het been, rugpijn en mate van beperking.
Pijn in het been:
de gepoolde resultaten van 14 onderzoeken tonen een significant, maar niet klinisch relevant, verschil op pijn in het been (6,2 op een schaal van 100) in het voordeel van epidurale corticosteroïdinjecties op de korte termijn (> 2 weken maar ≤ 3 maanden). Op de lange termijn (≥ 12 maanden) werden geen klinische relevante (en significante) verschillen gevonden.
Rugpijn:
er werd geen relevant (en significant) verschil gezien op de uitkomstmaat rugpijn na behandeling met epidurale corticosteroïdinjecties versus placebo zowel op de korte als de lange termijn.
Mate van beperking:
er werd een significant, maar niet klinisch relevant, verschil gezien van 3,1 op een schaal van 0 tot 100 op de uitkomstmaat mate van beperking na behandeling met epidurale corticosteroïdinjecties versus placebo op de korte termijn. Op de lange termijn was er geen significant verschil.
Secundaire analyses tonen geen verschil in effectiviteit tussen de verschillende injectietechnieken en verschillende soorten placebo.
| Uitkomstmaat | Aantal patiënten | Absoluut effect (95%-BI) |
Kwaliteit van bewijs | |
|---|---|---|---|---|
| Corticosteroïdgroep | Placebogroep | |||
| Pijn in het been (schaal 0-100) | ||||
| Follow-up korte termijn (14 RCT’s) | 664 | 652 | −6,2 (−9,4 tot −3,0) | Hoog |
| Follow-up lange termijn (7 RCT’s) | 364 | 350 | −4,8 (−10,2 tot 0,7) | Hoog |
| Rugpijn (schaal 0-100) | ||||
| Follow-up korte termijn (6 RCT’s) | 370 | 353 | 0,5 (−3,9 tot 4,8) | Hoog |
| Follow-up lange termijn (3 RCT’s) | 232 | 221 | 3,4 (−2,4 tot 9,2) | Hoog |
| Mate van beperking (schaal 0-100) | ||||
| Follow-up korte termijn (10 RCT’s) | 585 | 569 | −3,1 (−5,0 tot −1,2) | Hoog |
| Follow-up lange termijn (6 RCT’s) | 352 | 339 | −2,7 (−6,8 tot 1,3) | Hoog |
Bijwerkingen
In deze systematische review werd de veiligheid van epidurale corticosteroïdinjecties niet onderzocht. Ook in andere systematische reviews werden bijwerkingen niet systematisch onderzocht.
Een narratieve review beschrijft de volgende mogelijke complicaties: duraperforaties (in 2 tot 5% van de injecties) met als mogelijk gevolg kortdurende hoofdpijn, misselijkheid en vertigo. Meer ernstige, zelden optredende, infectieuze complicaties zijn een epiduraal abces of septische meningitis. Ernstige complicaties, zoals een epiduraal hematoom en paraplegie, zijn zeldzaam en alleen als case report gepubliceerd. Systemische bijwerkingen van corticosteroïden, zoals hyperglykemie en hypertensie, treden, voor zover bekend, zelden op. In een retrospectief onderzoek over 207 patiënten die in totaal 322 lumbale epidurale injecties ontvingen kwamen de volgende bijwerkingen het meest frequent voor: kortdurende hoofdpijn (3,1%), toename van rugpijn (2,4%), toename van beenpijn (0,6%).
Conclusie
Er is bewijs van hoge kwaliteit dat epidurale corticosteroïdinjecties in vergelijking met placebo zowel op de korte als lange termijn niet tot klinisch relevante effecten leiden bij patiënten met een LRS op de uitkomstmaten rugpijn, pijn in het been en mate van beperking.
Van bewijs naar aanbeveling
Er is geen bewijs dat epidurale corticosteroïdinjecties tot een klinisch relevante verbetering van de pijnklachten en de mate van beperking bij patiënten met een LRS leiden. Bovendien betreft het een invasieve behandeling en is er een gebrek aan gegevens over bijwerkingen van epidurale corticosteroïdinjecties.
Op grond hiervan adviseert de werkgroep om als huisarts geen patiënten met een LRS te verwijzen voor behandeling met epidurale corticosteroïdinjecties. Patiënten met hevige pijn die niet voldoende op pijnmedicatie reageren worden naar de neuroloog verwezen voor aanvullende diagnostiek naar de oorzaak van het LRS. Binnen de tweede lijn gehanteerde indicaties voor verwijzing naar de anesthesist voor eventuele behandeling met epidurale corticosteroïdinjecties bij een LRS zijn: pijn die niet op opiaten reageert bij patiënten met een zodanige duur van de klachten dat er nog kans op spontaan herstel bestaat; patiënten met hevige pijn en een contra-indicatie voor operatieve interventie; onduidelijkheid ten aanzien van het te opereren niveau bij aanwezigheid van verschillende discushernia’s.
Aanbeveling
Verwijs patiënten met een LRS als huisarts niet voor behandeling met epidurale corticosteroïdinjecties.
Operatieve behandeling
Naar Samenvatting ›- Chirurgische interventie, met als doel het bewerkstelligen van decompressie van de betrokken zenuwwortel, en (in opzet) voortgezette conservatieve behandeling zijn bij patiënten met een klachtenduur van gemiddeld 12 weken − in grote lijnen − gelijkwaardige behandelopties.
- Hoewel chirurgische interventie tot een sneller herstel van functionaliteit en een snellere afname van de beenpijn leidt, zijn de uitkomsten na 1 jaar vergelijkbaar met de uitkomsten na een voortgezette conservatieve behandeling.
- Na een voortgezette conservatieve behandeling ondergaat uiteindelijk 40% van de patiënten een operatie. Bij patiënten met geringe pijnklachten of voldoende verbetering heeft het dan ook de voorkeur het conservatieve beleid langer voort te zetten.
- Informeer de patiënt bij wie na 6-8 weken de pijnklachten en/of uitvalsverschijnselen onvoldoende zijn afgenomen, over de voor- en nadelen van operatieve interventie alvorens de patiënt naar de neuroloog te verwijzen (zie Voorlichting). De hier genoemde termijn van 6-8weken is mede afhankelijk van de regionale doorlooptijd van verwijzing naar de neuroloog tot operatie.
- Verwijs niet naar behandelaars die buiten onderzoeksverband nieuwe (endoscopische) technieken propageren om decompressie van een gecomprimeerde zenuwwortel door een discushernia te bewerkstelligen. Er is vooralsnog geen bewijs dat deze methoden (kosten)effectiever zijn of tot minder complicaties leiden dan microdiscectomie. Daarnaast zijn de langetermijneffecten van deze behandelingen niet bekend (zie Details).
De conventionele (micro)discectomie heeft een bewezen hoog succespercentage. Er is vooralsnog geen bewijs dat nieuwere (endoscopische) methoden superieur of minstens niet inferieur zijn.
De operatietechniek wordt door de behandelend neurochirurg of (afhankelijk van regionale afspraken) orthopedisch chirurg met wervelkolomexpertise bepaald. De nieuwere endoscopische technieken, zoals percutane transforaminale endoscopische discectomie (PTED) en micro-tubediscectomie (MTD) hebben als voordeel dat de incisie kleiner is dan bij de (micro)discectomie, hetgeen vooral bij adipeuze patiënten gunstig is. De (kosten)effectiviteit van deze operatietechnieken is vooralsnog onvoldoende aangetoond. Daarnaast is er nog onvoldoende bekend over de complicaties en langetermijnresultaten. Er is vooralsnog geen bewijs dat deze methoden (kosten)effectiever zijn. Deze technieken worden dan ook bij voorkeur in onderzoeksverband uitgevoerd.
Verwijzing naar behandelaars die buiten onderzoeksverband nieuwe (endoscopische) technieken propageren om decompressie van een gecomprimeerde zenuwwortel door een discushernia te bewerkstelligen, wordt niet aanbevolen. Deze aanbeveling komt overeen met de ‘Verstandige keuzes bij een lage rughernia’ van de Orde van Medisch Specialisten, ZonMw en NPCF (zie Samenwerking en afstemming).
Aanbeveling
De operatietechniek ter behandeling van een discushernia wordt door de behandelend neurochirurg of orthopedisch chirurg met wervelkolomexpertise bepaald, waarbij voorkeuren van de patiënt en behandelaar een rol spelen. Over het algemeen wordt microdiscectomie toegepast. Er is vooralsnog geen reden om patiënten naar behandelaars te verwijzen die nieuwe (endoscopische) technieken buiten onderzoeksverband toepassen.
Achtergrond
Er is een aantal technieken om decompressie van de gecomprimeerde zenuwwortel door een discushernia te bewerkstelligen. De technieken verschillen in de wijze van benadering van het spinaal kanaal, de grootte van de wond en de uitgebreidheid van de boogresectie.
De meest gangbare operatietechniek is de (micro)discectomie (unilaterale transflavale benadering). Een aantal endoscopische technieken is in opkomst. Deze technieken worden vooral in gespecialiseerde klinieken en in het buitenland toegepast en soms vergoed door de zorgverzekeraars. Mogelijke voordelen van deze minimaal invasieve technieken zijn het optreden van minder spierschade en minder postoperatieve pijn en een sneller herstel.
Uitgangsvraag
Heeft één van de operatietechnieken de voorkeur bij behandeling van een discushernia?
Methode
Een literatuursearch in oktober 2013 leverde een systematische review van Jacobs et al. op.
De review is van goede kwaliteit. De auteurs van deze systematische review zochten in de volgende databases: CENTRAL, MEDLINE, EMBASE, CINAHL, PEDro, ICL en trial registers tot april 2011. Door het NHG werd aanvullend naar later gepubliceerde RCT’s gezocht.
Resultaten
Beschrijving onderzoeken
In de update door het NHG werden geen aanvullende RCT’s gevonden. In de review van Jacobs et al. werden in totaal 16 RCT’s naar de effectiviteit en veiligheid van verschillende operatieve technieken ter behandeling van een LRS als gevolg van een discushernia geïncludeerd. Primaire uitkomstmaat van de review was pijn (in het been of de rug). Secundaire uitkomstmaten waren chirurgische morbiditeit (operatieduur, bloedverlies, incisielengte, opnameduur) en ‘klinische uitkomsten’ (beenpijn, rugpijn, functionaliteit, terugkeer naar de arbeidsmarkt).
In 8 RCT’s (n = 774) werd open discectomie vergeleken met minimaal invasieve technieken, zoals microdiscectomie, video-assisted microscopic discectomy (VAMD) en micro-endoscopic discectomy (MED). In 9 RCT’s (n = 1047) werden verschillende minimaal-invasieve technieken met elkaar vergeleken.
Kwaliteit van bewijs
De kwaliteit van bewijs voor de onderzoeken varieerde van zeer laag tot matig. Er was sprake van kans op vertekening, inconsistentie en imprecisie van de resultaten. Publicatiebias werd beoordeeld aan de hand van het al dan niet ontbreken van de uitkomstparameter en de waarschijnlijkheid dat de betreffende uitkomstparameter gemeten is in de geselecteerde studies. Funnel plots konden niet worden gemaakt.
Effectiviteit
Open versus minimaal invasieve technieken
Microscopische discectomie leidt in vergelijking tot open discectomie tot een significante, maar niet klinisch relevante, langere operatieduur van 12 minuten (95%-BI 2 tot 22 minuten; kwaliteit van bewijs matig) en een 24 mm kortere incisielengte (95%-BI 7 tot 40 mm; kwaliteit van bewijs laag).
Microdiscectomie leidt tot een significante maar, volgens de onderzoekers, klinisch irrelevante afname van postoperatieve pijn in het been ten opzichte van open discectomie (verschil 2,01 mm op een schaal van 100; 95%-BI 0,57 tot 3,44; kwaliteit van bewijs matig). Er was geen verschil in opnameduur.
Voor de overige uitkomstmaten, zoals functionaliteit, rugpijn en terugkeer op de arbeidsmarkt, waren er geen verschillen, de kwaliteit van bewijs hiervoor is echter zeer laag.
Verschillende minimaal invasieve technieken
In 7 RCT’s werd micro-tubediscectomie (MTD) vergeleken met microdiscectomie. De resultaten konden niet worden gepoold. Er waren geen significante verschillen op de uitkomstmaten functionaliteit en kwaliteit van leven. Ook voor de uitkomstmaat pijn waren er geen verschillen, met uitzondering van 2 onderzoeken: in 1 onderzoek verbeterde de rugpijn sneller na microtube discectomie dan na microdiscectomie (VAS-score na 5 dagen respectievelijk 36 en 19). In een onderzoek van Arts et al. (met lage kans op vertekening) rapporteerden patiënten die met microdiscectomie waren behandeld na 2 jaar significant, maar volgens de onderzoekers niet klinisch relevant, minder pijn in het been dan na micro-tubedisectomie (verschil in VAS-score 3,3 mm; 95%-BI 0,2 tot 6,2).
De incisielengte bleek korter bij micro-tubediscectomie in vergelijking tot microdiscectomie in de 3 onderzoeken waarin deze uitkomstmaat werd gerapporteerd (2,6 versus 2,1; 4,5 versus 1,6; 2,2 versus 1,0 cm).
In 1 RCT (n = 40), waarin percutane endoscopische discectomie (PTED) werd vergeleken met microdisectomie, waren de uitkomsten na 2 jaar vergelijkbaar.
In 1 RCT (n = 84), waarin sequesterectomie met microdiscectomie werd vergeleken, waren geen significante verschillen op de uitkomstmaten rugpijn, pijn in het been en kwaliteit van leven na 2 jaar.
Complicaties
In 1 RCT (n = 220) bleek dat micro-endoscopische discectomie in vergelijking tot open- en microdiscectomie tot meer duraperforaties (6/70 patiënten respectievelijk 2/72, 2/70), wortelschade (2/70 patiënten respectievelijk 0/72, 0/70) en recidief hernia’s (8/70 patiënten respectievelijk 3/72, 2/70) leidde.
Over het algemeen werden de methoden om complicaties te meten, de beoordeling van ernst, of de definitie van een complicatie niet beschreven. Daar waar complicaties werden vermeld zijn deze laagincidenteel en mild met doorgaans geen verschillen tussen de technieken.
Conclusie
Er bestaat veel onzekerheid over het bestaan van klinisch relevante verschillen tussen de verschillende operatietechnieken (kwaliteit van bewijs zeer laag tot matig).
Controles
Naar Samenvatting ›Het doel van de controles is het vervolgen van het beloop van LRS, evaluatie van de pijnbestrijding en hoe de patiënt met de pijn omgaat, het activiteitenniveau en het tijdig onderkennen van een afwijkend beloop.
Aandachtspunten bij controles
Naar Samenvatting ›Beloop
Naar Samenvatting ›- Vervolg het beloop aan de hand van de pijn (eventueel met behulp van een pijnschaal), de eventuele motorische uitval en de proef van Lasègue en/of maximale vinger-vloerafstand (zie Details).
- Blijf alert op aanwijzingen voor een ernstige oorzaak van de klachten, vooral bij aanwezigheid van kenmerken zoals beschreven in tabel 3 en bij een onverklaarbaar langdurig of progressief beloop.
Reflexverschillen, paresen en sensibiliteitsverlies herstellen vaak trager (na enkele maanden tot nooit) dan radiculaire pijnklachten. Deze factoren zijn dan ook van beperkte waarde voor het vaststellen van het herstel.
Mate van activiteiten
Naar Samenvatting ›Beoordeel of het activiteitenniveau kan worden uitgebreid; verwijs bij bewegingsarmoede of -angst naar de fysiotherapeut.
Pijnbestrijding
Naar Samenvatting ›- Vraag actief naar de effectiviteit van de medicatie, bijwerkingen en de invloed van medicatie op het dagelijks functioneren.
- Pas zo nodig de medicatie aan op geleide van de pijnklachten.
- Verwijs de patiënt met hevige pijn ondanks hoog gedoseerde pijnmedicatie naar de neuroloog voor verdere diagnostiek naar de oorzaak van de hevige pijn.
Restverschijnselen
Naar Samenvatting ›Het is raadzaam om na verbetering van LRS bij de laatste controle de ernst van de eventueel nog aanwezige uitvalsverschijnselen en reflexverschillen vast te leggen met het oog op eventuele recidieven.
Frequentie van controles
Naar Samenvatting ›De frequentie van de controles hangt af van de ernst van de klachten en de verwachte noodzaak tot evaluatie en bijstelling van de ingestelde behandeling:
- bij hevige pijn of een geringe parese: controleer de eerste dagen − zo nodig dagelijks − of er verslechtering optreedt
- bij minder hevige klachten: controleer afhankelijk van het beloop, na 2-4 dagen en vervolgens eenmaal per 2 weken
- bij klachten die mogelijk passen bij een cauda-equinasyndroom (zie Achtergronden): beoordeelde patiënt binnen enkele uren (U3-urgentie)
Postoperatief beleid
Naar Samenvatting ›Activiteiten
Naar Samenvatting ›Stimuleer patiënten die een lumbale herniaoperatie hebben ondergaan om hun activiteiten op te pakken op geleide van hun klachten.
- Er is geen reden om terughoudend te zijn in activiteiten, wat echter niet betekent dat patiënten direct alles weer kunnen.
- Adviseer patiënten om gedurende de eerste weken na de operatie niet te tillen.
- Het aanbieden van (intensief) activerende oefenprogramma’s is geen routine, maar deze zijn wel geïndiceerd bij:
- patiënten met onvoldoende verbetering van de functionaliteit en/of onvoldoende afname van de pijn 4-6 weken postoperatief
- patiënten met bewegingsarmoede en/of -angst
- Direct postoperatief kan, indien de patiënt dit wenst, kortdurende begeleiding door een fysiotherapeut van nut zijn, vooral gericht op advisering van de patiënt.
- Cognitief-gedragsmatige behandelprogramma’s zijn niet geïndiceerd aangezien deze niet effectiever zijn dan reguliere activerende oefenprogramma’s.
Onvoldoende verbetering of toename klachten
Naar Samenvatting ›- Verwijs de patiënt terug naar de behandelend operateur indien sprake is van onvoldoende verbetering van de klachten na 3 maanden.
- Overleg direct met de behandelend neurochirurg of orthopeed bij een toename van de klachten na een operatie, in verband met mogelijke complicaties van een lumbale discusoperatie die directe interventie behoeven, zoals:
- epiduraal hematoom (< 3 dagen postoperatief, bij gebruik van antistolling < 2 weken postoperatief)
- spondylodiscitis (< 3 maanden postoperatief)
- Ook bij vermoeden van andere complicaties, zoals hoofdpijn als gevolg van duralekkage, is eerdere terugverwijzing naar de operateur aangewezen.
- Handel bij recidiefklachten conform het beleid bij een 1e episode van LRS-klachten. Een uitzondering hierop is een kort interval tussen een voorafgaande discusherniaoperatie en het ontstaan van recidiefsymptomen. Overleg in dit geval met de behandelend neurochirurg of orthopeed (zie Details).
Er zijn geen aanwijzingen dat na een eerste lumbale discusoperatie beperking van de activiteiten nodig is. De toegevoegde waarde van oefentherapie en revalidatieprogramma’s is waarschijnlijk beperkt. Mogelijk versnellen ze het herstel. Cognitief gedragsmatige behandelprogramma’s zijn niet effectiever dan reguliere activerende oefenprogramma’s. Omdat deze behandelprogramma’s ook duurder zijn worden deze niet aanbevolen. Het is van belang de patiënt voor te lichten over het herstelproces en dat bewegen niet tot een grotere kans op heroperaties leidt.
Verwijzing naar een fysiotherapeut voor oefentherapie valt te overwegen bij patiënten die na vier tot zes weken onvoldoende verbetering van hun klachten ervaren of bij patiënten met bewegingsarmoede of -angst. Er zijn aanwijzingen dat in dit geval een meer intensieve aanpak van oefentherapie effectiever is dan een minder intensieve aanpak. Ook patiënten die direct postoperatief behoefte hebben aan advisering of kortdurende begeleiding kunnen naar de fysiotherapeut worden verwezen.
Aanbeveling
Patiënten hoeven na een lumbale discusoperatie niet terughoudend te zijn in hun activiteitenpatroon. Er is geen reden om patiënten routinematig naar een fysiotherapeut te verwijzen voor oefentherapie. Indien gewenst kunnen patiënten direct postoperatief verwezen worden voor kortdurende behandeling, vooral gericht op advisering. Verwijzing valt daarnaast te overwegen bij patiënten die na vier tot zes weken nog klachten hebben of nog niet op hun oude niveau functioneren en bij patiënten met bewegingsarmoede of -angst.
Achtergrond
Bij 10 tot 40% van de LRS-patiënten is het resultaat van chirurgie op de langere termijn onvoldoende. Een aanzienlijk deel van de patiënten houdt klachten postoperatief. Doelstellingen van de nazorg na een LRS-operatie zijn preventie van chroniciteit en recidiefklachten en spoedige terugkeer naar een normaal activiteitenpatroon.
Uitgangsvraag
Hoe dient de nazorg voor patiënten die een operatie aan een discushernia hebben ondergaan eruit te zien?
Cruciale uitkomstmaten
- mate van pijn in het been;
- mate van rugpijn;
- mate van ervaren herstel;
- functionaliteit;
- duur tot terugkeer op de arbeidsmarkt;
- aantal recidiefklachten;
- aantal heroperaties.
Methode
Een literatuursearch in maart 2014 leverde 2 systematische reviews op: Oosterhuis et al. en Rushton et al. De reviews verschillen van elkaar wat betreft de inclusiecriteria (zie Beschrijving onderzoeken).
Resultaten
Beschrijving onderzoeken
Oosterhuis 2014
Er werden 22 RCT’s (n = 2503) geïncludeerd. In deze trials werd de effectiviteit van actieve revalidatieprogramma’s, gericht op verbetering van de functionaliteit en terugkeer op de arbeidsmarkt, onderzocht bij patiënten die voor het eerst chirurgie aan een lumbale discus hadden ondergaan. Behandelingen die alleen gericht waren op pijnvermindering werden niet geïncludeerd. In 1 RCT (n = 105) werd de effectiviteit van een cognitief-gedragsmatig behandelprogramma door fysiotherapeuten vergeleken met reguliere activerende oefentherapie bij patiënten die een ongecompliceerde lumbale discusoperatie hadden ondergaan en die 6 weken postoperatief nog belemmerd werden in hun activiteiten.
Er was een grote variatie binnen de behandelingen (zowel qua inhoud als qua intensiteit) en de termijn postoperatief waarop de behandeling werd gestart. In de meeste RCT’s startten de behandelingen 4 tot 6 weken postoperatief. De duur van behandeling varieerde van 2 weken tot 1 jaar (slechts 1 RCT). De inclusiecriteria voor wat betreft de aanwezigheid en ernst van postoperatieve klachten varieerde tussen de onderzoeken. In sommige onderzoeken werden patiënten reeds preoperatief geïncludeerd, in andere onderzoeken postoperatief. Voor 3 vergelijkingen konden de resultaten worden gepoold: oefentherapie (start 4 tot 6 weken postoperatief) versus geen behandeling; intensieve oefentherapie (start 4 tot 6 weken postoperatief) versus minder intensieve oefentherapie en gesuperviseerde programma’s versus oefeningen thuis (start 4 tot 6 weken postoperatief). Primaire uitkomstmaten waren pijn, mate van verbetering (waaronder ervaren herstel, algehele verbetering en het deel van de patiënten dat hersteld is), functionaliteit en terugkeer op de arbeidsmarkt.
Rushton 2011
In de review werden 16 RCT’s (n = 1336) geïncludeerd. RCT’s naar de effectiviteit van (poliklinische/eerstelijns) fysiotherapie bij patiënten na een eerste, ongecompliceerd verlopen, discectomie werden geïncludeerd.
In 11 RCT’s werd voorlichting of lichte oefentherapie vergeleken met meer intensieve behandeling. In 1 RCT werd geen behandeling met intensieve behandeling vergeleken en in 3 RCT’s werd geen behandeling, shambehandeling of een minder intensieve behandeling met meer intensieve behandeling vergeleken. De duur van de interventies varieerde tussen 2 en 26 weken en ze werden tussen 1 dag en 6 tot 8 weken postoperatief gestart. Uitkomstmaten waren de functionaliteit, rugpijn, mate van beperking en patiënttevredenheid op de korte (circa 3 maanden postoperatief) en/of op de lange termijn (12 maanden).
Kwaliteit van bewijs
Oosterhuis 2014
Voor het graderen van de kwaliteit van bewijs werd in deze review gebruikgemaakt van de GRADE-methodiek. De kwaliteit van bewijs voor de 3 vergelijkingen waarvan de resultaten konden worden gepoold varieerde van zeer laag tot laag. Bijna de helft van de onderzoeken (10 van de 22) had een lage kans op vertekening. Er was sprake van inconsistentie en imprecisie van de resultaten. Onderzoek naar eventuele publicatiebias werd niet gerapporteerd.
Rushton 2011
De kwaliteit van bewijs van de geïncludeerde onderzoeken varieerde van zeer laag tot matig. Slechts 1 onderzoek had een lage kans op vertekening. De kans op vertekening was in 8 onderzoeken hoog en in 7 onbekend. Er waren onvoldoende onderzoeken beschikbaar om publicatiebias te onderzoeken.
Effectiviteit
Oosterhuis 2014
Direct postoperatief
Fysiotherapie versus geen behandeling: 1 Klein onderzoek (n = 14, zeer lage kwaliteit van bewijs) toont dat een revalidatieprogramma gericht op versterking van de rugmusculatuur, dat direct postoperatief startte, meer effectief was op de uitkomstmaat pijn 12 weken postoperatief dan geen behandeling. Behandelde patiënten scoorden slechter op de uitkomstmaat functionaliteit na de behandeling (verschil −3,99 (schaal 0 tot 10); 95%-BI −4,95 tot −3,03).
Intensieve therapie versus minder intensieve therapie: Een meer intensieve behandeling direct postoperatief was niet meer effectief dan een minder intensieve behandeling op de uitkomstmaat pijn en terugkeer op de arbeidsmarkt in 1 RCT van zeer lage kwaliteit (n = 60).
Start 4 tot 6 weken postoperatief
Oefentherapie (eerstelijns of poliklinisch) versus geen behandeling: Oefentherapie was effectiever op de uitkomstmaat pijn (5 RCT’s; n = 272; standardised mean difference (SMD) −0,90; 95%-BI −1,55 tot −0,24) (zeer lage kwaliteit van bewijs) en functionaliteit (4 RCT’s; n = 252; SMD −0,67; 95%-BI −1,22 tot −0,12) (lage kwaliteit van bewijs) op de korte termijn (direct na de behandeling). Na 12 maanden was er geen significant verschil in de functionaliteit.
Intensieve oefentherapie versus minder intensieve therapie (eerstelijns of poliklinisch)
Intensieve oefentherapie bleek meer effectief op de uitkomstmaat pijn op de korte termijn (2 RCT’s; n = 103; weighted mean difference (WMD) −10,67 (schaal 0 tot 100); 95%-BI −17,04 tot −4,30) (lage kwaliteit van bewijs) en meer effectief op de functionaliteit op de korte termijn (SMD −0,77; 95%-BI −1,17 tot −0,36) (redelijke kwaliteit van bewijs) dan minder intensieve therapie.
Gesuperviseerde oefentherapie (eerstelijns of poliklinisch) versus oefeningen thuis
Er was geen significant verschil op de uitkomstmaten pijn en functionaliteit (4 RCT’s, n = 154) (zeer lage kwaliteit van bewijs).
Cognitief gedragsmatig behandelprogramma versus fysiotherapie
Er was geen verschil op de diverse uitkomstmaten tussen de 2 behandelgroepen op de korte en lange termijn. Na 1 jaar was 73% van de patiënten die gedragsmatige therapie had ondergaan hersteld versus 75% van de patiënten die activerende oefentherapie had ondergaan. Dit verschil was niet significant.
Rushton 2011
8 RCT’s werden gepoold (n = 635). Er was geen significant en/of klinisch relevant effect van fysiotherapie (meer of minder intensief) op de uitkomstmaten mate van beperking, rugpijn en patiënttevredenheid op zowel de korte als lange termijn. Er was sprake van aanzienlijke heterogeniteit.
Complicaties
Oosterhuis 2014
Er werden in geen van de gevonden onderzoeken aanwijzingen gevonden dat de onderzochte interventies schadelijke gevolgen hebben in de zin van klachten ten gevolge van een nieuwe lumbale hernia of de noodzaak opnieuw een lumbale discusoperatie te ondergaan.
Er zijn geen gegevens gerapporteerd betreffende de overige cruciale uitkomstmaten.
Conclusie
Er is bewijs van zeer lage tot lage kwaliteit dat oefentherapie, die vier tot zes weken postoperatief gestart wordt, effectief is bij patiënten die een eerste lumbale discusoperatie hebben ondergaan op de uitkomstmaten pijn en functionaliteit op de korte termijn. Intensieve programma’s zijn effectiever dan minder intensieve programma’s. De werkgroep acht de klinische relevantie van deze bevindingen beperkt.
Mogelijk heeft oefentherapie direct postoperatief een gunstige invloed op de functionaliteit na twaalf weken. Er is op basis van een RCT van goede kwaliteit geen bewijs dat cognitief-gedragsmatige behandelprogramma’s effectiever zijn dan reguliere activerende oefenprogramma’s ten aanzien van de beïnvloeding van bewegingsangst en de mate van catastroferen op zowel de korte termijn als na een jaar.
Beleid bij chronische pijn
Naar Samenvatting ›- Bij patiënten met persisterende LRS-klachten die niet in aanmerking komen voor operatieve interventie, bijvoorbeeld door comorbiditeit, en bij patiënten bij wie een operatie onvoldoende effectief was, is (off-label) behandeling met neuropathische pijnmedicatie een mogelijkheid (zie Pijnmedicatie).
- Overweeg verwijzing naar de pijnpolikliniek bij onvoldoende verbetering van de klachten ondanks behandeling met hoog gedoseerde pijnstillers.
- In verband met de noodzaak om andere oorzaken van de pijn dan een discushernia uit te sluiten, is het advies om deze verwijzing via de neuroloog te laten verlopen.
- Indien de diagnostiek reeds is afgerond, kan de verwijzing ook rechtstreeks plaatsvinden.
- Volg hetzelfde beleid als bij aspecifieke lagerugpijn respectievelijk chronische pijn bij patiënten met persisterende rugpijn of pijn in het been (al dan niet na operatie), waarvoor de neuroloog en/of neurochirurg geen substraat vindt (zie NHG-Standaard Aspecifieke lagerugpijn respectievelijk NHG-Standaard Pijn).
Consultatie en verwijzing
Naar Samenvatting ›Naar neuroloog bij LRS
Naar Samenvatting ›Verwijzing naar een neuroloog bij een LRS is aangewezen bij:
- klachtenduur < 6-8 weken:
- vermoeden van een cauda-equinasyndroom: met spoed
- ernstige parese (beweging die geen weerstand overwint) of in de loop van enkele dagen progressieve parese: bij voorkeur dezelfde dag, in ieder geval binnen 3 dagen
- maligniteit in de voorgeschiedenis: bij voorkeur dezelfde dag, in ieder geval binnen 3 dagen. Overleg bij twijfel over de indicatie en/of de gewenste termijn van beoordeling
- vermoeden van een zeldzame of ernstige oorzaak van LRS: de termijn waarop de patiënt moet worden verwezen is afhankelijk van de ernst van de pijnklachten en eventuele uitvalsverschijnselen en de mate van vermoeden van een ernstige oorzaak. Overleg bij twijfel over de indicatie en/of de gewenste termijn van beoordeling
- hevige pijn ondanks voldoende hoog gedoseerde pijnmedicatie: binnen enkele dagen
- klachtenduur > 6-8 weken:
- onvoldoende verbetering van de klachten indien de patiënt, na zorgvuldige informatievoorziening, een voorkeur heeft voor operatieve interventie boven een in opzet voortgezette conservatieve behandeling
- diagnostische onzekerheid over de oorzaak van LRS
Naar neuroloog bij neurogene claudicatio intermittens
Naar Samenvatting ›Verwijzing naar een neuroloog bij neurogene claudicatio intermittens is aangewezen bij diagnostische onzekerheid, ernstige of progressieve neurogene claudicatio intermittens.
Verwijzing naar of consultatie van behandelend specialist
Naar Samenvatting ›Verwijzing naar of consultatie van de behandelend neurochirurg of orthopedisch chirurg met wervelkolomexpertise is aangewezen bij:
- toename van de klachten binnen 3 maanden postoperatief: met spoed
- bij onvoldoende verbetering van de klachten 3 maanden postoperatief
- recidiefklachten binnen 1 jaar postoperatief
Verwijzing naar fysiotherapeut
Naar Samenvatting ›Overweeg verwijzing naar een fysiotherapeut bij:
- behoefte aan begeleiding bij de uitbreiding van het activiteitenniveau
- patiënten die ondanks ernstige klachten volledig willen functioneren
- een parese
- onvoldoende verbetering van de functionaliteit en/of pijn 4-6 weken postoperatief
Organisatie van de zorg
Naar Samenvatting ›Zorg bij patiënten met lumbosacraal radiculair syndroom voor afstemming van de zorg tussen de verschillende behandelaren, om te voorkomen dat verschillende behandelingen naast elkaar plaatsvinden of patiënten langdurig uitvallen uit het arbeidsproces. Maak daarom lokaal of regionaal afspraken met de disciplines die betrokken zijn bij lumbosacraal radiculair syndroom over diagnostiek en behandeling, samenwerking en communicatie. Het NHG heeft samenwerkingsafspraken opgesteld in samenspraak met de Nederlandse Vereniging voor Neurologie (NVN), de Nederlandse Vereniging voor Neurochirurgie (NVVN) en Nederlandse Orthopaedische Vereniging (NOV). Deze afspraken zijn te gebruiken als handvat voor het opstellen van regionale afspraken (zie Samenwerkingsafspraken).
Referenties
- Orde van Medische Specialisten. Verstandige keuzes bij een lage rughernia. [Internet]. 2014. Ga naar bron: Orde van Medische Specialisten. Verstandige keuzes bij een lage rughernia. [Internet]. 2014.
- NVN, CBO. Richtlijn lumbosacraal radiculair syndroom. [Internet]. 2008. Ga naar bron: NVN, CBO. Richtlijn lumbosacraal radiculair syndroom. [Internet]. 2008.
- Spijker-Huiges A, Groenhof F, Winters JC, Van Wijhe M, Groenier KH, Van der Meer K. Radiating low back pain in general practice: Incidence, prevalence, diagnosis, and long-term clinical course of illness. Scan J Prim Health Care 2015;33:27-32.
- Konstantinou K, Dunn KM. Sciatica: Review of epidemiological studies and prevalence estimates. Spine (Phila Pa 1976) 2008;33:2464-72.
- Heliovaara M, Impivaara O, Sievers K, Melkas T, Knekt P, Korpi J, et al. Lumbar disc syndrome in Finland. J Epidemiol Community Health 1987;41:251-8.
- Younes M, Bejia I, Aguir Z, Letaief M, Hassen-Zrour S, Touzi M, et al. Prevalence and risk factors of disk-related sciatica in an urban population in Tunisia. Joint Bone Spine 2006;73:538-42.
- Boden SD, Davis DO, Dina TS, Patronas NJ, Wiesel SW. Abnormal magnetic-resonance scans of the lumbar spine in asymptomatic subjects. A prospective investigation. J Bone Joint Surg Am. 1990;72:403-8.
- Hoogenraad TU, Mastenbroek GG, Van Reedt Dortland RW. Klinisch denken en beslissen in de praktijk. Een verpleegster met pijn onder in de rug uitstralend naar beide benen. Ned Tijdschr Geneeskd 1998;142:1137-42.
- Koes BW, Van Tulder MW, Peul WC. Diagnosis and treatment of sciatica. BMJ 2007;334:1313-7.
- Gezondheidsraad: Diagnostiek en behandeling van het lumbosacraal radiculair syndroom. Den Haag: Gezondheidsraad, 1999; publicatie nr1999/18.
- Mulleman D, Mammou S, Griffoul I, Watier H, Goupille P. Pathophysiology of disk-related sciatica. I.--evidence supporting a chemical component. Joint Bone Spine 2006;73:151-8.
- Nygaard OP, Mellgren SI, Osterud B. The inflammatory properties of contained and noncontained lumbar disc herniation. Spine (Phila Pa 1976) 1997;22:2484-8.
- Albert HB, Lambert P, Rollason J, Sorensen JS, Worthington T, Pedersen MB, et al. Does nuclear tissue infected with bacteria following disc herniations lead to modic changes in the adjacent vertebrae? Eur Spine J 2013b;22:690-6.
- Stirling A, Worthington T, Rafiq M, Lambert PA, Elliott TS. Association between sciatica and Propionibacterium acnes. Lancet 2001;357:2024-5.
- Albert HB, Sorensen JS, Christensen BS, Manniche C. Antibiotic treatment in patients with chronic low back pain and vertebral bone edema (modic type 1 changes): a double-blind randomized clinical controlled trial of efficacy. Eur Spine J 2013a;22:697-707.
- Salomé M, Van de Mortel R, Wessels P, Van der Meulen M. Inspanningsgebonden pijn in het bovenbeen: Neurogeen of vasculair? Ned Tijdschr Geneeskd 2011;155:A3483.
- Kuks JBM, Snoek JW. Klinische neurologie. Houten: Bohn Stafleu van Loghum, 2012.
- Miranda H, Viikari-Juntura E, Martikainen R, Takala EP, Riihimaki H. Individual factors, occupational loading, and physical exercise as predictors of sciatic pain. Spine (Phila Pa 1976) 2002;27:1102-9.
- Shiri R, Lallukka T, Karppinen J, Viikari-Juntura E. Obesity as a risk factor for sciatica: A meta-analysis. Am J Epidemiol 2014;179:929-37.
- Fraser S, Roberts L, Murphy E. Cauda equina syndrome: a literature review of its definition and clinical presentation. Arch Phys Med Rehabil 2009;90:1964-8.
- Fairbank J, Hashimoto R, Dailey A, Patel AA, Dettori JR. Does patient history and physical examination predict mri proven cauda equina syndrome? Evid Based Spine Care J 2011;2:27-33.
- Chau AM, Xu LL, Pelzer NR, Gragnaniello C. Timing of surgical intervention in cauda equina syndrome: a systematic critical review. World Neurosurg 2013;81:640-50.
- Korse NS, Jacobs WCH, Elzevier HW, Vleggeert-Lankamp CLAM. Complaints of micturition, defecation and sexual function in cauda equina syndrome due to lumbar disk herniation: a systematic review. Eur Spine J 2013;22:1019-29.
- Vroomen PCAJ, De Krom MCTF, Knottnerus JA. Predicting the outcome of sciatica at short-term follow-up. Br J Gen Pract 2002b;52:119-23.
- Luijsterburg PAJ, Verhagen AP, Ostelo RWJG, Van den Hoogen HJMM, Peul WC, Avezaat CJJ, et al. Physical therapy plus general practitioners’ care versus general practitioners’ care alone for sciatica: a randomised clinical trial with a 12-month follow-up. Eur Spine J 2008;17:509-17.
- Peul WC, Van Houwelingen HC, Van den Hout WB, Brand R, Eekhof JAH, Tans JTJ, et al. Surgery versus prolonged conservative treatment for sciatica. N Engl J Med 2007;356:2245-56.
- Lequin MB, Verbaan D, Jacobs WCH, Brand R, Bouma GJ, Vandertop WP, et al. Surgery versus prolonged conservative treatment for sciatica: 5-year results of a randomised controlled trial. BMJ Open 2013;3:e002534.
- Anonymus. Diagnostiek en behandeling van het lumbosacraal radiculair syndroom. [Internet]. 1999. Ga naar bron: Anonymus. Diagnostiek en behandeling van het lumbosacraal radiculair syndroom. [Internet]. 1999.
- Sharma H, Lee SWJ, Cole AA. The management of weakness caused by lumbar and lumbosacral nerve root compression. J Bone Joint Surg Br 2012;94:1442-7.
- Weber H. Lumbar disc herniation. A controlled, prospective study with ten years of observation. Spine (Phila Pa 1976) 1983;8:131-40.
- Peul WC, Van den Hout WB, Brand R, Thomeer RTWM, Koes BW. Prolonged conservative care versus early surgery in patients with sciatica caused by lumbar disc herniation: Two year results of a randomised controlled trial. BMJ 2008;336:1355-8.
- Hordijk JC, Luijsterburg PAJ, Koes BW, Verhagen AP. Prognostische factoren bij een lumbosacraal radiculair syndroom. Huisarts Wet 2010;53:474-8.
- Verwoerd AJ, Luijsterburg PA, Lin CW, Jacobs WC, Koes BW, Verhagen AP. Systematic review of prognostic factors predicting outcome in non-surgically treated patients with sciatica. Eur J Pain 2013;17:1126-37.
- Ashworth J, Konstantinou K, Dunn KM. Prognostic factors in non-surgically treated sciatica: a systematic review. BMC Musculoskelet Disord 2011;12:208.
- Tubach F, Beaute J, Leclerc A. Natural history and prognostic indicators of sciatica. J Clin Epidemiol 2004;57:174-9.
- Bejia I, Younes M, Zrour S, Touzi M, Bergaoui N. Factors predicting outcomes of mechanical sciatica: a review of 1092 cases. Joint Bone Spine 2004;71:567-71.
- Issack PS, Cunningham ME, Pumberger M, Hughes AP, Cammisa FP, Jr. Degenerative lumbar spinal stenosis: evaluation and management. J Am Acad Orthop Surg 2012;20:527-35.
- Johnsson KE, Rosen I, Uden A. The natural course of lumbar spinal stenosis. Clin Orthop Relat Res 1992:82-6.
- Vroomen PCAJ, De Krom MCTF, Wilmink JT, Kester ADM, Knottnerus JA. Diagnostic value of history and physical examination in patients suspected of lumbosacral nerve root compression. J Neurol Neurosurg Psychiatry 2002a;72:630-4.
- Vroomen PCAJ, De Krom MC, Knottnerus JA. Diagnostic value of history and physical examination in patients suspected of sciatica due to disc herniation: A systematic review. J Neurol 1999;246:899-906.
- Verwoerd AJ, Peul WC, Willemsen SP, Koes BW, Vleggeert-Lankamp CL, El Barzouhi A, et al. Diagnostic accuracy of history taking to assess lumbosacral nerve root compression. Spine J 2014;14:2028-37.
- Verwoerd AJH, Mens J, El Barzouhi A, Peul WC, Koes BW, Verhalgen AP. Does localization of worsening of pain during coughing, sneezing and straining matter in the assessment of lumbosacral nerve root compression? A short report J Spine 2015. [submitted]
- Van der Windt DA, Simons E, Riphagen II, Ammendolia C, Verhagen AP, Laslett M, et al. Physical examination for lumbar radiculopathy due to disc herniation in patients with low-back pain. Cochrane Database Syst Rev 2010:CD007431.
- Vroomen PCAJ, De Krom MC, Knottnerus JA. Consistency of history taking and physical examination in patients with suspected lumbar nerve root involvement. Spine (Phila Pa 1976) 2000;25:91-6.
- Van den Hoogen HJ, Koes BW, Deville W, Van Eijk JT, Bouter LM. The inter-observer reproducibility of lasegue’s sign in patients with low back pain in general practice. Br J Gen Pract 1996;46:727-30.
- Oosterhuis H. Fysische diagnostiek-lumbosacrale radiculaire prikkelingsverschijnselen. Ned Tijdsch Geneeskd 1999;143:617-20.
- Roland M, Van Tulder M. Should radiologists change the way they report plain radiography of the spine? Lancet 1998;352:229-30.
- Van Rijn RM, Wassenaar M, Verhagen AP, Ostelo RWJG, Ginai AZ, De Boer MR, et al. Computed tomography for the diagnosis of lumbar spinal pathology in adult patients with low back pain or sciatica: A diagnostic systematic review. Eur Spine J 2012;21:228-39.
- Van Rijn JC, Klemetso N, Reitsma JB, Majoie CBLM, Hulsmans FJ, Peul WC, et al. Observer variation in mri evaluation of patients suspected of lumbar disk herniation. AJR Am J Roentgenol 2005;184:299-303.
- Wassenaar M, Van Rijn RM, Van Tulder MW, Verhagen AP, Van der Windt DAWM, Koes BW, et al. Magnetic resonance imaging for diagnosing lumbar spinal pathology in adult patients with low back pain or sciatica: a diagnostic systematic review. Eur Spine J 2012;21:220-7.
- El Barzouhi A, Vleggeert-Lankamp CLAM, Lycklama AN, Van der Kallen BF, Van den Hout WB, Verwoerd AJH, et al. Magnetic resonance imaging interpretation in patients with sciatica who are potential candidates for lumbar disc surgery. PLoS One 2013;8:e68411.
- Lurie JD, Doman DM, Spratt KF, Tosteson ANA, Weinstein JN. Magnetic resonance imaging interpretation in patients with symptomatic lumbar spine disc herniations: comparison of clinician and radiologist readings. Spine (Phila Pa 1976) 2009;34:701-5.
- Jensen MC, Brant-Zawadzki MN, Obuchowski N, Modic MT, Malkasian D, Ross JS. Magnetic resonance imaging of the lumbar spine in people without back pain. N Engl J Med 1994;331:69-73.
- Boos N, Rieder R, Schade V, Spratt KF, Semmer N, Aebi M. 1995 volvo award in clinical sciences. The diagnostic accuracy of magnetic resonance imaging, work perception, and psychosocial factors in identifying symptomatic disc herniations. Spine (Phila Pa 1976.) 1995;20:2613-25.
- Jarvik JG, Deyo RA. Diagnostic evaluation of low back pain with emphasis on imaging. Ann Intern Med 2002;137:586-97.
- Ash LM, Modic MT, Obuchowski NA, Ross JS, Brant-Zawadzki MN, Grooff PN. Effects of diagnostic information, per se, on patient outcomes in acute radiculopathy and low back pain. AJNR of Am J Neuroradiol 2008;29:1098-103.
- You JJ, Bederman SS, Symons S, Bell CM, Yun L, Laupacis A, et al. Patterns of care after magnetic resonance imaging of the spine in primary care. Spine (Phila Pa 1976) 2013;38:51-9.
- Deyo RA, Jarvik JG, Chou R. Low back pain in primary care. BMJ 2014;349:g4266.
- Vroomen PCAJ. Het lumbosacrale radiculaire syndroom. Tijdschr Neurol Neurochir 2013:76-80.
- Henschke N, Maher CG, Refshauge KM, Herbert RD, Cumming RG, Bleasel J, et al. Prevalence of and screening for serious spinal pathology in patients presenting to primary care settings with acute low back pain. Arthritis Rheum 2009;60:3072-80.
- Downie A, Williams CM, Henschke N, Hancock MJ, Ostelo RW, de Vet HC, et al. Red flags to screen for malignancy and fracture in patients with low back pain: systematic review. BMJ 2013;347:f7095.
- LWNO. Richtlijn voor diagnostiek en behandeling van spinale epidurale metastasen. 2006. Ga naar bron: LWNO. Richtlijn voor diagnostiek en behandeling van spinale epidurale metastasen. 2006.
- Snijders TJ, Notermans NC. Progressieve, opstijgende neurologische uitval: Een spinaal epiduraal abces dat zich presenteert als het syndroom van Guillain-Barre. Ned Tijdschr Geneeskd 2008;152:1436-9.
- Opstelten W, Rimmelzwaan GF, Van Essen GAT, Bijlsma JWJH. Influenzavaccinatie van patiënten met verminderde afweer: veilig en effectief. Ned Tijdschr Geneeskd 2009;153:A902.
- De Schepper EIT, Overdevest GM, Suri P, Peul WC, Oei EHG, Koes BW, et al. Diagnosis of lumbar spinal stenosis: an updated systematic review of the accuracy of diagnostic tests. Spine (Phila Pa 1976) 2013;38:E469-81.
- Ammendolia C, Stuber KJ, Rok E, Rampersaud R, Kennedy CA, Pennick V, et al. Nonoperative treatment for lumbar spinal stenosis with neurogenic claudication. Cochrane Database Syst Rev 2013;8:CD010712.
- Dahm KT, Brurberg KG, Jamtvedt G, Hagen KB. Advice to rest in bed versus advice to stay active for acute low-back pain and sciatica. Cochrane Database Syst Rev 2010:CD007612.
- Jacobs WCH, Van Tulder M, Arts M, Rubinstein SM, Van Middelkoop M, Ostelo R, et al. Surgery versus conservative management of sciatica due to a lumbar herniated disc: a systematic review. Eur Spine J 2011;20:513-22.
- Weinstein JN, Tosteson TD, Lurie JD, Tosteson ANA, Hanscom B, Skinner JS, et al. Surgical vs nonoperative treatment for lumbar disk herniation: The spine patient outcomes research trial (sport): a randomized trial. JAMA 2006;296:2441-50.
- Van den Hout WB, Peul WC, Koes BW, Brand R, Kievit J, Thomeer RTWM. Prolonged conservative care versus early surgery in patients with sciatica from lumbar disc herniation: Cost utility analysis alongside a randomised controlled trial. BMJ 2008;336:1351-4.
- Luijsterburg PAJ, Verhagen AP, Braak S, Oemraw A, Avezaat CJ, Koes BW. General practitioners’ management of lumbosacral radicular syndrome compared with a clinical guideline. Eur J Gen Pract 2005;11:113-8.
- Luijsterburg PAJ, Verhagen AP, Ostelo RWJG, Van Os TAG, Peul WC, Koes BW. Effectiveness of conservative treatments for the lumbosacral radicular syndrome: A systematic review. Eur Spine J 2007a;16:881-99.
- Albert HB, Manniche C. The efficacy of systematic active conservative treatment for patients with severe sciatica: a single-blind, randomized, clinical, controlled trial. Spine (Phila Pa 1976) 2012;37:531-42.
- Luijsterburg PAJ, Lamers LM, Verhagen AP, Ostelo RWJG, Van den Hoogen HJMM, Peul WC, et al. Cost-effectiveness of physical therapy and general practitioner care for sciatica. Spine (Phila Pa 1976.) 2007b;32:1942-8.
- Santilli V, Beghi E, Finucci S. Chiropractic manipulation in the treatment of acute back pain and sciatica with disc protrusion: A randomized double-blind clinical trial of active and simulated spinal manipulations. Spine J 2006;6:131-7.
- Ernst E. Adverse effects of spinal manipulation: a systematic review. J R Soc Med 2007;100:330-8.
- NVAB. Richtlijn Handelen van de bedrijfsarts bij werknemers met rugklachten. Tijdschrift voor Bedrijfs- en Verzekeringsgeneeskunde (TBV). 2006;15(5):244-249.
- Pinto RZ, Maher CG, Ferreira ML, Ferreira PH, Hancock M, Oliveira VC, et al. Drugs for relief of pain in patients with sciatica: Systematic review and meta-analysis. BMJ 2012a;344:e497.
- Brotz D, Maschke E, Burkard S, Engel C, Manz C, Ernemann U, et al. Is there a role for benzodiazepines in the management of lumbar disc prolapse with acute sciatica? Pain 2010;149:470-5.
- Pinto RZ, Maher CG, Ferreira ML, Hancock M, Oliveira VC, McLachlan AJ, et al. Epidural corticosteroid injections in the management of sciatica: A systematic review and meta-analysis. Ann Intern Med 2012b;157:865-77.
- Benoist M, Boulu P, Hayem G. Epidural steroid injections in the management of low-back pain with radiculopathy: an update of their efficacy and safety. Eur Spine J 2012;21:204-13.
- Botwin KP, Gruber RD, Bouchlas CG, Torres-Ramos FM, Freeman TL, Slaten WK. Complications of fluoroscopically guided transforaminal lumbar epidural injections. Arch Phys Med Rehabil 2000;81:1045-50.
- Jacobs WCH, Arts MP, Van Tulder MW, Rubinstein SM, Van Middelkoop M, Ostelo RW, et al. Surgical techniques for sciatica due to herniated disc, a systematic review. Eur Spine J 2012;21:2232-51.
- Ostelo RWJG, Goossens MEJB, De Vet HCW, Van den Brandt PA. Economic evaluation of a behavioral-graded activity program compared to physical therapy for patients following lumbar disc surgery. Spine (Phila Pa 1976) 2004;29:615-22.
- Oosterhuis T, Costa LOP, Maher CG, De Vet HCW, Van Tulder MW, Ostelo RWJG. Rehabilitation after lumbar disc surgery. Cochrane Database Syst Rev 2014;3:CD003007.
- Rushton A, Wright C, Goodwin P, Calvert M, Freemantle N. Physiotherapy rehabilitation post first lumbar discectomy: A systematic review and meta-analysis of randomized controlled trials. Spine (Phila Pa 1976) 2011;36:E961-72.