Miskraam
Richtlijnen diagnostiek
Naar Volledige tekst ›Anamnese
Naar Volledige tekst ›- duizeligheid, transpireren, gevoel van flauwvallen;
- laatste menstruatie (normale hoeveelheid, cyclusduur), bevestiging zwangerschap (zwangerschapstest, echoscopisch onderzoek);
- mate en duur van bloedverlies (meer, langduriger dan bij menstruatie; stolsels, weefselresten);
- buikpijn (weeënachtig, continu, meer dan bij menstruatie);
- obstetrische voorgeschiedenis;
- risicofactoren voor EUG (zie kader onder stroomschema);
- ziek voelen, koorts;
- mictie - en defecatiepatroon (frequentie, pijn, loze aandrang);
- medicatiegebruik;
- contactbloedingen, risico op soa;
- ongerustheid en beleving.
Spoed
Naar Volledige tekst ›- Beoordeel in 1e instantie de klinische stabiliteit volgens de ABCDE-methodiek.
- Laat de uitgebreidheid van de verdere anamnese en het lichamelijk onderzoek afhangen van de klinische toestand, de noodzaak snel te handelen en de differentiaaldiagnostische overwegingen.
Indicaties bij telefonisch contact met een (mogelijk) zwangere vrouw voor een spoedbeoordeling
- Aanwijzingen voor klinische instabiliteit:
- bedreigde circulatie (duizeligheid, transpireren, gevoel van flauwvallen)
- hevig vaginaal bloedverlies (meer en/of langduriger dan bij een voor de vrouw gebruikelijke menstruatie)
- hevige buikpijn.
- Urgente beoordeling bij vaginaal bloedverlies in combinatie met buikpijn en/of een van de volgende risicofactoren, indien een intra-uteriene lokalisatie nog niet echoscopisch is vastgesteld (en een EUG dus niet is uitgesloten):
- tubapathologie (eerdere EUG, PID, subfertiliteit)
- tubachirurgie
- fertiliteitsbehandeling
- actueel spiraalgebruik
- sterilisatie
Lichamelijk onderzoek
Naar Volledige tekst ›- Meting polsfrequentie.
- Meting bloeddruk (bij aanwijzingen voor bedreigde circulatie, hevig bloedverlies, buikpijn).
- Palpatie buik: druk- of loslaatpijn, andere tekenen peritoneale prikkeling.
- Vaginaal toucher: grootte, consistentie, ligging uterus; slingerpijn, pijnlijke adnexen, gevoelig cavum Douglasi. NB: bij sterk vermoeden van EUG volstaat palpatie buik.
- Speculumonderzoek bij toename van pijnklachten bij miskraam (mogelijk weefselprop in cervix), contactbloedingen (zie NHG-Standaarden Vaginaal bloedverlies en Het soa-consult).
Aanvullend onderzoek
Naar Volledige tekst ›- Zwangerschapstest bij onzekerheid over bestaan zwangerschap.
- Bepaling resus-D-bloedgroep (indien onbekend) vanaf 8 weken zwangerschapsduur (zie kader onder stroomschema).
- Bespreek de mogelijkheid van echoscopie vanaf 6 weken zwangerschapsduur.
Richtlijnen beleid
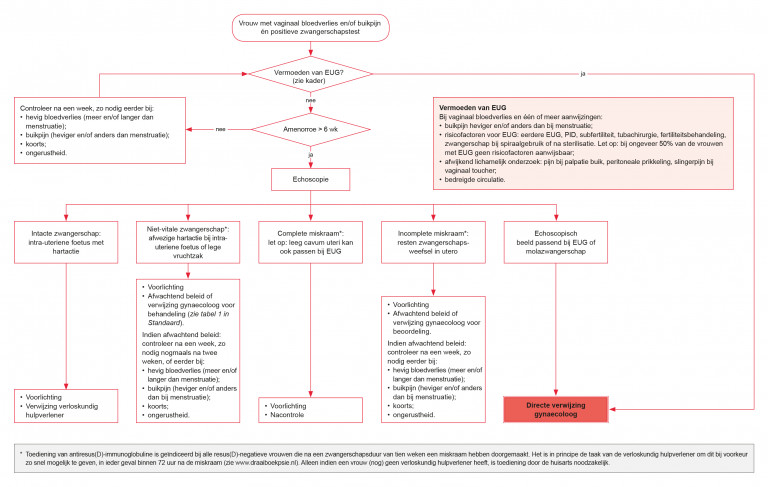
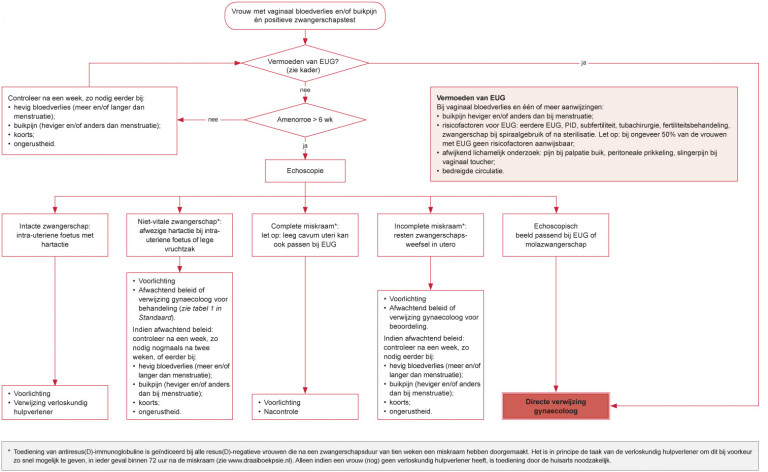
Naar Volledige tekst ›Vermoeden van een EUG (zie kader EUG)
Naar Volledige tekst ›- Indien bij vaginaal bloedverlies nog niet echoscopisch is vastgesteld dat de zwangerschap intra-uterien is, is er een vermoeden van een EUG bij een of meer van de volgende aanwijzingen:
- buikpijn heviger en/of anders dan bij een gebruikelijke menstruatie
- risicofactoren voor het optreden van een EUG:
- aanwijzingen voor tubapathologie (eerdere EUG, PID, subfertiliteit)
- eerdere tubachirurgie
- fertiliteitsbehandeling
- zwangerschap bij spiraalgebruik of na sterilisatie.
- bij palpatie pijnlijke buik
- bij vaginaal toucher tekenen van peritoneale prikkeling of slingerpijn
- tekenen van bedreigde circulatie (‘licht in het hoofd’, collapsneiging, snelle pols, lage bloeddruk) (zie Klachten).
- Verwijs bij een vermoeden van een EUG direct naar de gynaecoloog; overleg aan de hand van het klinische beeld met de gynaecoloog over de mate van spoed.
Zie ook de volledige tekst.
Richtlijnen beleid zonder echoscopische diagnose
Naar Volledige tekst ›Voorlichting
Naar Volledige tekst ›- Bij ongeveer de helft van de zwangere vrouwen met vaginaal bloedverlies blijft de zwangerschap intact. Kortdurende spotting (een tot twee dagen) lijkt niet geassocieerd met een hoger risico op miskraam.
- Vaak stopt het bloedverlies binnen een week. Bij toenemend bloedverlies wordt miskraam waarschijnlijker.
- Uitdrijving van het zwangerschapsweefsel gaat meestal samen met verlies van wat stolsels, matige hoeveelheid bloed en weeënachtige pijn.
- Adviseer de vrouw te regelen dat ze hulp kan inroepen; soms treedt er onverwachts hevig bloedverlies op.
- Na de miskraam neemt het bloedverlies sterk af of stopt, en verdwijnt de buikpijn. Spotting kan enkele weken aanhouden.
- Pijnstilling: paracetamol; bij onvoldoende effect, eventueel gecombineerd met NSAID (zie NHG-Standaard Pijn).
Controles
Naar Volledige tekst ›Controleer na een week, zo nodig eerder (zie stroomschema).
- Vraag naar: aanwezigheid, duur en hoeveelheid bloedverlies; buikpijn, koorts, beleving en hinder bij dagelijkse bezigheden.
- Overweeg afhankelijk van bevindingen bij anamnese (buikpijn en hoeveelheid bloedverlies) herhaling van lichamelijk onderzoek. Heroverweeg EUG, indien er nog klachten zijn.
- Bij vermoeden van complete miskraam (na episode met veel bloed- en weefselverlies, geen bloedverlies meer, geen buikpijn of koorts):
- besteed aandacht aan beleving en vragen;
- bespreek dat echoscopie niet nodig is, als er geen klachten meer zijn;
- bespreek dat een zwangerschapstest enkele weken positief kan blijven;
- bied de vrouw en partner een controle aan vier tot zes weken na de miskraam (zie Nacontrole).
- Bij vermoeden van miskraam, die nog niet heeft plaatsgevonden of incompleet is, of intacte zwangerschap (weinig, intermitterend of gestopt bloedverlies): bespreek echoscopie bij zwangerschapsduur vanaf zes weken.
Richtlijnen beleid na echoscopische diagnose
Naar Volledige tekst ›Voorlichting
Naar Volledige tekst ›- Bij intacte zwangerschap:
- bloedverlies stopt meestal binnen een week.
- Bij persisteren of toenemen bloedverlies contact opnemen met verloskundig hulpverlener.
- Bij niet-vitale zwangerschap of incomplete miskraam:
- bij afwachtend beleid is beloop van de klachten niet goed te voorspellen;
- in het merendeel van de gevallen vindt binnen twee weken een complete miskraam plaats;
- bij afwachtend beleid lijkt het risico op hevig bloedverlies iets hoger dan bij behandeling;
- bij verwijzing bespreekt de gynaecoloog de behandelmogelijkheden (medicamenteus of curettage);
- adviseer afwachtend beleid gedurende één tot twee weken als de vrouw geen duidelijke voorkeur heeft voor afwachten of behandelen;
- geef tijd om de behandelmogelijkheden af te wegen en spreek op korte termijn een vervolgconsult af.
- Bij complete miskraam:
- besteed aandacht aan beleving en vragen;
- bespreek dat een zwangerschapstest enkele weken positief kan blijven;
- bied de vrouw en haar partner een controle aan na vier tot zes weken (zie Nacontrole).
Controles
Naar Volledige tekst ›Controleer na een week en, zo nodig, nogmaals na twee weken (zie stroomschema).
- Vraag naar: aanwezigheid, duur en hoeveelheid bloedverlies, buikpijn, koorts, beleving, en hinder bij dagelijkse bezigheden.
- Overweeg afhankelijk van bevindingen bij anamnese (buikpijn en hoeveelheid bloedverlies) herhaling van lichamelijk onderzoek.
- Bij vermoeden van complete miskraam: zie onder beleid zonder echoscopische diagnose.
- Bij miskraam, die nog niet heeft plaatsgevonden:
- overleg of de vrouw nog een week wil afwachten;
- verwijs in overleg met de vrouw indien de miskraam na twee weken nog niet heeft plaatsgevonden.
- Bij (vermoedelijk) incomplete miskraam:
- beoordeel in overleg met de vrouw of een week afwachten of verwijzing naar de gynaecoloog geïndiceerd is.
Nacontrole
Naar Volledige tekst ›Informeer vier tot zes weken na miskraam naar: vragen en verwerking, afscheiding en menstruatie. Indien nog geen menstruatie: verricht zwangerschapstest. Bij een positieve test: transvaginale echoscopie.
Verwijzing
Naar Volledige tekst ›Verwijs naar een gynaecoloog bij:
- hevig bloedverlies (aanzienlijk meer en langer dan gebruikelijke menstruatie), toenemende pijnklachten, koorts;
- overige indicaties: zie stroomschema.
Richtlijnen beleid bij herhaalde miskramen
Naar Volledige tekst ›- Na herhaalde vroege miskraam (< 12 weken zwangerschapsduur) is de kans groot dat een volgende zwangerschap resulteert in een gezond kind.
- Overweeg verwijzing naar de gynaecoloog voor aanvullende diagnostiek bij ≥ 2 vroege miskramen.
- Bespreek dat bij het merendeel van de paren geen verklaring wordt gevonden.
Belangrijkste wijzigingen
Naar Samenvatting ›- Meer aandacht voor extra-uteriene graviditeit (EUG) als mogelijke oorzaak van vaginaal bloedverlies en/of buikpijn.
- Bij een zwangerschapsduur < 6 weken is echoscopie onvoldoende betrouwbaar om een intacte zwangerschap aan te tonen; wacht bij vermoeden van een miskraam het spontane beloop van vaginaal bloedverlies af tot de termijn van 6 weken.
- Bij een zwangerschapsduur ≥ 6 weken en vermoeden van een miskraam wordt in overleg met de vrouw een transvaginale echoscopie verricht.
- Bij een niet-vitale zwangerschap is medicamenteuze behandeling mogelijk in de 2e lijn; deze behandeling kent op lange termijn minder bijwerkingen dan curettage
- Bij herhaalde miskramen is chromosoomonderzoek in de 1e lijn niet meer geïndiceerd; dit onderzoek vindt alleen nog plaats in de 2e lijn op strikte indicatie.
- Deze standaard bevat afspraken over de samenwerking tussen huisartsen en verloskundigen.
Kernboodschappen
Naar Samenvatting ›- Bij ongeveer 50% van de vrouwen met bloedverlies in het 1e zwangerschapstrimester blijft bij de zwangerschap intact.
- Ga bij vrouwen met vaginaal bloedverlies en/of buikpijn op basis van anamnese en lichamelijk onderzoek na of er een vermoeden is van een EUG.
- Bij een vermoeden van een EUG is verwijzing naar de gynaecoloog geïndiceerd; overleg met deze over de mate van spoed.
- Kies bij een echoscopisch niet-vitale zwangerschap in overleg met patiënte tussen afwachten van het spontane beloop gedurende 1-2 weken of verwijzing naar de gynaecoloog ter behandeling.
- Toediening van antiresus(D)-immunoglobuline gebeurt in principe door de verloskundig hulpverlener en is geïndiceerd bij alle resus(D)-negatieve vrouwen die na een zwangerschapsduur ≥ 10 weken een miskraam hebben doorgemaakt; bepaal de bloedgroep en dien antiresus(D)-immunoglobuline alleen toe, indien de vrouw (nog) geen verloskundig hulpverlener heeft.
Inleiding
Naar Samenvatting ›Scope
Naar Samenvatting ›- Diagnostiek en beleid bij vaginaal bloedverlies en/of buikpijn bij ≤ 16 weken zwangerschap, met de nadruk op diagnostiek en beleid bij een vroege miskraam
- Tijdige herkenning van een extra-uteriene graviditeit (EUG)
- Aanbevelingen voor het beleid bij herhaalde miskramen in het 1e trimester van een zwangerschap.
Buiten de scope
Naar Samenvatting ›- Diagnostiek en beleid bij bloedverlies na > 16 weken zwangerschap (zie hiervoor de Verloskundige indicatielijst (VIL) in het Verloskundig vademecum)
- Bij een zwangerschapsduur ≥ 8 weken ligt de zorg meestal grotendeels in handen van de verloskundige, verloskundig actieve huisarts of gynaecoloog en buiten het domein van de niet verloskundig actieve huisarts; toch zal een deel van de vrouwen bij bloedverlies en/of buikpijn eerst contact opnemen met de eigen huisarts (zie NHG-Standaard Zwangerschap en kraamperiode)
Samenwerking en afstemming
Naar Samenvatting ›Deze standaard is tot stand gekomen in samenwerking met de Koninklijke Nederlandse Organisatie van Verloskundigen (KNOV).
Achtergronden
Naar Samenvatting ›Begrippen
Naar Samenvatting ›Miskraam
Naar Samenvatting ›- Uitdrijving van een niet-vitale zwangerschap bij een zwangerschapsduur < 20 weken; meestal vindt uitdrijving plaats bij een zwangerschapsduur < 12 weken (vroege miskraam), zelden bij een zwangerschapsduur > 16 weken.
- Met het begrip ‘miskraam’ wordt vaak zowel de echoscopische diagnose ‘niet-vitale zwangerschap’ als de uitdrijving daarvan bedoeld.
Niet-vitale zwangerschap
Naar Samenvatting ›Afwezige hartactie bij een foetus met een kruin-stuitlengte ≥ 7 mm of een lege vruchtzak zonder foetus en/of dooierzak bij een zwangerschapsduur ≥ 6 weken (met bloedverlies of zonder bloedverlies).
Incomplete miskraam
Naar Samenvatting ›Resten zwangerschapsweefsel in utero zonder aanwezigheid van een foetus of intacte vruchtzak en/of dooierzak bij persisterend, intermitterend of weer toenemend vaginaal bloedverlies en/of aanhoudende buikpijn.
Complete miskraam
Naar Samenvatting ›Leeg cavum uteri bij afwezigheid van klachten na een voorafgaande episode met vaginaal bloed- en weefselverlies met buikpijn.
Herhaalde miskramen
Naar Samenvatting ›≥ 2 miskramen, geobjectiveerd door minimaal een positieve zwangerschapstest (zie Details).
Er wordt onderscheid gemaakt tussen een vroege miskraam met een zwangerschapsduur tot twaalf weken en een late miskraam met een zwangerschapsduur van twaalf tot twintig weken. Dit onderscheid is relevant omdat er bij een vroege miskraam meestal een embryonale aanlegstoornis aanwezig is, terwijl bij een late miskraam maternale risicofactoren een rol kunnen spelen. Eerder werd een miskraam gedefinieerd als een spontaan einde van de zwangerschap voor een zwangerschapsduur van zestien weken. Vóór zestien weken wordt bij een miskraam de vruchtzak met de placenta en de foetus meestal in z’n geheel uitgedreven, terwijl na zestien weken doorgaans eerst de vliezen breken en daarna het kind wordt geboren, later gevolgd door de placenta. De werkgroep heeft de ervaring dat er een verschil is tussen het beloop van miskramen bij een zwangerschapsduur tot twaalf weken en miskramen bij een zwangerschapsduur tussen twaalf en zestien weken. Naarmate de ontwikkeling van de foetus en de placenta verdergevorderd is, kan het bloedverlies heviger zijn en de pijn een meer weeënachtig karakter hebben. In dat geval kan tevens een herkenbare foetus verloren worden. De miskraam lijkt hiermee meer op een echte bevalling. De niet-verloskundig actieve huisarts krijgt met name met vroege miskramen te maken, omdat de zorg voor de zwangere na negen weken veelal wordt overgenomen door de verloskundige. Is de huisarts wél verloskundig actief, dan zal hij ook vrouwen met een miskraam bij een zwangerschapsduur tussen twaalf en zestien weken begeleiden.
De overige begrippen komen eveneens overeen met de door gynaecologen gehanteerde definities. Er bestaat geen eenduidigheid over de definitie van herhaalde miskramen. De richtlijn Herhaalde miskraam spreekt van herhaalde miskramen als een vrouw met haar partner(s) twee of meer geobjectiveerde miskramen tot een zwangerschapsduur van twintig weken heeft doorgemaakt. Deze miskramen hoeven niet opeenvolgend plaatsgevonden te hebben. Een extra-uteriene, mola- en biochemische zwangerschap (positieve zwangerschapstest bij een menstruatie op de verwachte tijd) tellen niet mee. Internationaal worden drie vroege miskramen aangehouden als definitie van herhaalde miskraam. In de tweede lijn wordt ook door sommige gynaecologen deze definitie aangehouden.
Epidemiologie
Naar Samenvatting ›- Vaginaal bloedverlies in het 1e trimester komt voor bij ruim 20% van de zwangere vrouwen.
- Bij ca. 50% duidt dit bloedverlies op een miskraam; bij de anderen houdt het bloedverlies op en blijft de zwangerschap intact.
- Kortdurende spotting (1-2 dagen) komt frequent voor en lijkt niet geassocieerd met een verhoogd risico op miskraam ten opzichte van zwangerschappen zonder bloedverlies (zie Details).
- Incidenties in de huisartsenpraktijk bij vrouwelijke patiënten in de leeftijd 25-44 jaar:
- miskraam (ICPC-code W82) 11,5 per 1000 per jaar
- etra-uteriene graviditeit (EUG) (ICPC-code W80) 0,9 per 1000 per jaar
- Uit verloskundige praktijken zijn geen incidentiecijfers bekend van bloedverlies tijdens de zwangerschap, miskraam of EUG (zie Details).
Bloedverlies tijdens het eerste zwangerschapstrimester duidt niet altijd op een miskraam.
In een prospectief eerstelijns cohortonderzoek in het Verenigd Koninkrijk (n = 550 zwangere vrouwen, gemiddelde leeftijd 27 jaar) had 21% bloedverlies in de eerste 20 weken van de zwangerschap. Ongeveer de helft van deze zwangerschappen (48/117) bleef intact. Van de vrouwen met bloedverlies (n = 64) die niet werden verwezen naar de tweede lijn, had 31% een miskraam. Van de vrouwen die door de huisarts werden verwezen naar de tweede lijn (n = 49), had 94% een miskraam. Dit onderzoek toonde verder aan dat 75% van de miskramen in de eerste 12 weken van de zwangerschap plaatsvond.
In een prospectief Amerikaans cohortonderzoek (n = 4.510 zwangere vrouwen, in de leeftijd 18 tot 45 jaar) had 27% (n = 1.204) bloedverlies in het eerste zwangerschapstrimester; 71% eenmalig een episode, 20% twee episodes en 9% drie episodes. Kortdurende spotting (1 tot 2 dagen) kwam het meest frequent voor (n = 946) en was niet geassocieerd met een verhoogd risico op miskraam vergeleken met zwangerschappen zonder bloedverlies; bij 9% van de vrouwen met kortdurende spotting eindigde de zwangerschap in een miskraam (gecorrigeerde odds ratio 0,9; 95%-BI 0,7 tot 1,2). Hevig bloedverlies kwam het minst vaak voor (n = 97) en was wel geassocieerd met een verhoogd risico op miskraam; bij 24% van de vrouwen met hevig bloedverlies eindigde de zwangerschap in een miskraam (gecorrigeerde odds ratio 2,8; 95%-BI 1,8 tot 4,4).
Conclusie
Bloedverlies tijdens het eerste zwangerschapstrimester treedt in ruim 20% van de zwangerschappen op. Ongeveer de helft van deze zwangerschappen blijft intact. Kortdurende spotting komt frequent voor en lijkt niet geassocieerd met een verhoogd risico op miskraam vergeleken met zwangerschappen zonder bloedverlies.
De incidentiecijfers zijn afkomstig van het Nederlands Instituut voor onderzoek van de gezondheidszorg.
Etiologie en pathofysiologie
Naar Samenvatting ›Miskraam
Naar Samenvatting ›- Bij ca. 30% van de concepties vindt kort na de innesteling geen verdere ontwikkeling plaats en volgt een al dan niet verlate menstruatie; 10-15% van alle zwangerschappen eindigt in een herkenbare miskraam (percentages gebaseerd op ziekenhuisregistraties).
- Het merendeel van de miskramen vindt plaats bij een zwangerschapsduur ≤ 12 weken (zie Details en Epidemiologie).
- Meestal is de ontwikkeling van het embryo of de foetus al geruime tijd gestopt voordat de uitdrijving van de vruchtzak op gang komt.
- De belangrijkste oorzaak van een miskraam zijn chromosomale afwijkingen bij de foetus; deze ontstaan meestal in de eicel vlak voor de bevruchting en worden zelden veroorzaakt door chromosomale afwijkingen van de ouders.
Het risico op een miskraam neemt toe met de leeftijd. De gemiddelde leeftijd waarop een vrouw in Nederland haar eerste kind krijgt is bijna 30 jaar. Twee cohortonderzoeken met respectievelijk 634.272 en 320 zwangere vrouwen toonden op basis van ziekenhuisregistraties dat de kans op miskraam toenam met de leeftijd van de vrouw (tabel 2).
| Leeftijd vrouw (jaar) | % miskramen | |
|---|---|---|
| Nybo Andersen | Blohm | |
| 12-19 | 13,3 | - |
| 20-24 | 11,1 | 13,5 |
| 25-29 | 11,9 | 12,3 |
| 30-34 | 15,0 | 10,3 |
| 35-39 | 24,6 | 17,5 |
| 40-44 | 51,0 | - |
| 45 en ouder | 93,4 | - |
Bij toepassing van tests die een zwangerschap al kort na de conceptie en voordat de menstruatie is uitgebleven kunnen aantonen, ligt het percentage miskramen aanzienlijk hoger, namelijk 30 tot 40%.
Conclusie
Het risico op een miskraam ligt op basis van ziekenhuisregistraties tussen de 10 en 15% bij vrouwen in de leeftijd van 30 tot 35 jaar en loopt daarna snel op.
Risicofactoren
Naar Samenvatting ›- De belangrijkste risicofactor is de leeftijd van de vrouw:
- het risico op een miskraam is 10-15% in de leeftijd 30-34 jaar
- het risico op een miskraam is 18-25% in de leeftijd 35-39 jaar (zie Miskraam)
- Andere risicofactoren zijn overgewicht (BMI ≥ 25 kg/m2) en alcoholgebruik
- Diverse geneesmiddelen kunnen een miskraam veroorzaken (zie NHG-Standaard Preconceptiezorg):
- misoprostol
- isotretinoïne en andere retinoïden
- methotrexaat en andere cytostatica
- valproïnezuur
- Seks kan geen miskraam uitlokken (zie Details).
Er is geen bewijs dat een miskraam uitgelokt kan worden door seksueel contact. Vrouwen en hun partners kunnen hier een vraag over hebben.
Beloop
Naar Samenvatting ›- Het beloop kan heel wisselend zijn: de ene miskraam gaat met veel meer bloedverlies en pijn gepaard dan de andere en herhaalde miskramen bij dezelfde vrouw kunnen heel verschillend verlopen.
- Toename van het bloedverlies is over het algemeen een teken dat een miskraam snel zal plaatsvinden.
- Het bloedverlies is de 1e dagen van een miskraam het hevigst.
- Het uitdrijven van het zwangerschapsweefsel gaat meestal gepaard met het verlies van wat stolsels, een matige hoeveelheid bloed en weeënachtige pijn; soms zal de vrouw het verlies van het vruchtzakje bemerken.
- Na een miskraam neemt het bloedverlies sterk af of stopt het; de buikpijn verdwijnt; spotting kan aanhouden tot een aantal weken na een miskraam.
- Indien de miskraam nog incompleet is, zal het bloedverlies persisteren of weer toenemen en zal de buikpijn aanhouden.
- Echoscopisch worden bij een incomplete miskraam resten zwangerschapsweefsel in utero gezien zonder aanwezigheid van een foetus of intacte vruchtzak en/of dooierzak.
Meerlingzwangerschap
Naar Samenvatting ›Soms blijkt uit echoscopisch onderzoek na een miskraam dat het een meerlingzwangerschap betrof waarbij een van beide foetussen is uitgedreven en de andere intact is gebleven (zie Details).
Soms blijkt bij echoscopie dat er sprake is geweest van een meerlingzwangerschap, waarbij een van de foetussen in een miskraam resulteerde, en de andere intact is gebleven. Dit kan vastgesteld worden indien er naast de intacte zwangerschap zwangerschapsweefsel van een tweede zwangerschap te zien is. De waarneming van alleen een lege vruchtzak is onvoldoende bewijs voor een tweede foetus; een retroamniotische ophoping van bloed kan gemakkelijk voor een lege vruchtzak aangezien worden. De constatering dat er sprake is geweest van een meerlingzwangerschap heeft geen verdere klinische consequenties.
Herhaalde miskramen
Naar Samenvatting ›- Ongeveer 1% van de vrouwen maakt 3 miskramen door.
- Aanvullend onderzoek in de 2e lijn levert bij het merendeel van de paren geen oorzaak voor herhaalde miskramen.
- Er zijn mogelijke risicofactoren geïdentificeerd, onduidelijk is hoe vaak deze een rol spelen (zie Details):
- chromosomale afwijking bij een van de ouders
- antifosfolipidensyndroom (APS)
- erfelijke trombofiliefactoren
- uterusanomalieën bij de vrouw.
- De kans op een voldragen zwangerschap na onverklaarde herhaalde miskramen is groot (zie Details):
- 80% voor een vrouw van 30 jaar na 3 miskramen
- 70% voor vrouw van 35 jaar na 3 miskramen
Ongeveer 1% van de vrouwen maakt drie miskramen door. Het risico op een miskraam neemt toe met iedere miskraam. Daarnaast is leeftijd een belangrijke risicofactor: het risico op een miskraam neemt toe met de maternale leeftijd. Daaraan gerelateerd zijn chromosomale afwijkingen van de foetus veelal de oorzaak van een miskraam. Meestal betreft het afwijkingen die ontstaan in de eicel vlak voor de bevruchting en betreft het geen chromosomale afwijkingen van de ouders. Slechts in 2 tot 6% blijkt er bij herhaalde miskramen sprake van een chromosomale afwijking bij een van de ouders. Andere risicofactoren voor een miskraam zijn het antifosfolipidensyndroom (APS), erfelijke trombofiliefactoren en uterusanomalieën (vooral het uterusseptum). Het is onduidelijk wat de prevalentie van deze factoren is. Leefstijlfactoren als overgewicht, roken, koffie-, alcohol- en drugsgebruik spelen waarschijnlijk een geringe rol bij het optreden van herhaalde miskramen (zie de NHG-Standaard Preconceptiezorg voor preconceptionele adviezen). Er lijkt een associatie tussen miskraam en schildklierantistoffen: de prevalentie van schildklierafwijkingen bij vrouwen met een herhaalde miskraam is echter laag (1 tot 2%) en schildklierafwijkingen komen niet vaker voor bij vrouwen met een herhaalde miskraam dan in de algemene populatie. Ook de eerder veronderstelde associatie met hyperhomocystinaemie is onduidelijk.
Bij het merendeel van de paren zijn er geen risicofactoren voor herhaalde miskramen aanwijsbaar.
Chromosomaal onderzoek
In de tweede lijn wordt karyotypering van beide ouders aangeboden aan paren waarbij de vrouw jonger is dan 34 jaar na een tweede miskraam. Bij vrouwen van 34 tot 39 jaar is het aanbieden van karyotypering afhankelijk van het aantal doorgemaakte miskramen en het voorkomen van miskramen bij eerstegraadsfamilieleden. Voor karyotypering bij vrouwen ouder dan 39 jaar, ongeacht het aantal doorgemaakte miskramen, bestaat geen indicatie gezien de hoge voorafkans op chromosomale afwijkingen veroorzaakt door de hoge maternale leeftijd. Bij dragerschap van een chromosoomafwijking wordt verwezen naar de klinisch geneticus om individuele kansen en mogelijkheden van prenatale diagnostiek te bespreken. IVF met pre-implantatie genetische diagnostiek (PGD) is een behandelingsmogelijkheid. Paren met een gebalanceerde chromosoomafwijking hebben overigens een relatief grote kans op een gezond kind bij een volgende zwangerschap: ongeveer 60%, oplopend tot ruim 80% bij meerdere zwagerschappen. Gezien de lage voorafkans op een kind met een chromosomale afwijking, zelfs indien bij een van beide ouders een chromosomale afwijking is vastgesteld, gaat mogelijk geadviseerd worden de indicatie voor karyotypering verder te beperken of karyotypering helemaal niet meer te verrichten bij herhaalde miskramen. Karyotypering van embryo of foetus na de opgetreden miskraam wordt in Nederland niet aanbevolen aangezien dit weinig bijdraagt aan het achterhalen van de onderliggende factoren van een miskraam en bovendien geen therapeutische consequenties heeft. In Engeland en de VS wordt karyotypering van het zwangerschapsweefsel uitgevoerd indien er sprake is van drie of meer miskramen.
Bloedonderzoek
In de tweede lijn worden vrouwen met herhaalde miskramen (3 of meer miskramen bij een zwangerschapsduur < 10 weken of één- of meermalen onverklaarde foetale sterfte ≥ 10 weken) onderzocht op lupus coagulans, anticardiolipine antistoffen, beta2-glycoproteine-antistoffen (antifosfolipidensyndroom). Indien een test positief is, dient die herhaald en bevestigd te worden om de diagnose APS te kunnen stellen. Behandeling met een lage dosis aspirine en profylactische dosis laagmoleculairgewichtheparine (LMWH) met als doel de zwangerschapsuitkomst te verbeteren, kan overwogen worden. Diagnostiek naar erfelijke trombofilie en antitrombotische behandeling wordt niet geadviseerd, tenzij in onderzoeksverband. Evenmin is routine-onderzoek naar de schildklierfunctie geïndiceerd. In onderzoekverband vinden eventueel bepaling van antistoffen tegen thyreoperoxidase en thyreoglobulinen plaats.
Echoscopisch/hysteroscopisch onderzoek
Bij herhaalde miskraam zal in de tweede lijn echoscopisch en op indicatie hysteroscopisch onderzoek plaatsvinden. Met name een uterusseptum is geassocieerd met herhaalde miskraam. Septumresectie vindt echter alleen in onderzoeksverband plaats.
Bij het merendeel van de paren wordt echter geen risicofactor voor herhaalde miskramen vastgesteld. Het is dan belangrijk de vrouw en haar partner te informeren over de kans op een gunstig beloop van een volgende zwangerschap (tabel 3).
| maternale leeftijd (jr) |
aantal eerdere miskramen | |||
|---|---|---|---|---|
| 2 | 3 | 4 | 5 | |
| 20 | 92 (86-98) | 90 (83-97) | 88 (79-96) | 85 (74-96) |
| 25 | 89 (82-95) | 86 (79-93) | 82 (75-91) | 79 (68-90) |
| 30 | 84 (77-90) | 80 (74-86) | 76 (69-83) | 71 (61-81) |
| 35 | 77 (69-85) | 73 (66-80) | 68 (60-75) | 62 (51-74) |
| 40 | 69 (57-82) | 64 (52-76) | 58 (45-71) | 52 (37-67) |
| 45 | 60 (41-79) | 54 (35-72) | 48 (29-67) | 42 (22-62) |
| Kansen uitgedrukt als % met (95%-BI). | ||||
Conclusie
Het is van belang de vrouw goed te informeren over de oorzaken van een miskraam en te benadrukken dat ook na herhaald optreden van een miskraam de kans groot is dat een volgende zwangerschap resulteert in de geboorte van een gezond kind. De huisarts speelt hierbij een centrale rol. Bij het merendeel van de paren levert aanvullende diagnostiek in de tweede lijn geen risicofactor voor herhaalde miskramen. Na twee vroege miskramen kan de vrouw (afhankelijk van haar leeftijd), indien zij en haar partner dit wensen na voorlichting over risicofactoren en de consequenties, worden verwezen naar de gynaecoloog voor diagnostiek. De huisarts zet zelf dus geen chromosomaal onderzoek in.
Extra-uteriene graviditeit (EUG)
Naar Samenvatting ›- Een EUG is meestal in de tuba gelokaliseerd en is het gevolg van vertraagde of belemmerde doorgang door de tuba, met als mogelijke oorzaken:
- tubapathologie (eerdere EUG, pelvic inflammatory disease (PID), subfertiliteit)
- tubachirurgie
- fertiliteitsbehandeling
- actueel spiraalgebruik
- sterilisatie
- Hoe groot het risico voor elk van de genoemde risicofactoren is, is niet precies bekend; ongeveer 50% van de EUG heeft geen aanwijsbare oorzaak.
Klachten
Naar Samenvatting ›- Buikpijn en/of vaginaal bloedverlies bij een al dan niet bekende zwangerschap zijn meestal de klachten waarmee een vrouw bij de huisarts komt; buikpijn en/of vaginaal bloedverlies in het 1e zwangerschapstrimester kan duiden op een EUG (zie kader Extra-uteriene graviditeit (EUG)).
- Klachten ten gevolge van een EUG treden in de regel op vóór de 8e zwangerschapsweek.
- De patiënt kan aangeven dat de laatste ‘menstruatie’ korter was dan gewoonlijk, terwijl het in werkelijkheid ging om abnormaal bloedverlies ten gevolge van innesteling van een EUG.
- De aard en lokalisatie van de buikpijn kunnen variëren.
- Andere, weinig specifieke klachten:
- subjectieve zwangerschapsverschijnselen
- mictieklachten
- gastro-intestinale klachten (misselijkheid, braken, diarree)
- Bij vrouwen met een niet-geruptureerde EUG hebben vroege klachten weinig voorspellende waarde.
- Late klachten, die kunnen passen bij tubaruptuur en levensbedreigend bloedverlies in de buik:
- schouderpijn (referred pain)
- licht gevoel in het hoofd
- neiging tot flauwvallen
- loze aandrang
Diagnostiek
Naar Samenvatting ›- Snelle lokalisatie van een extra-uteriene zwangerschap door middel van transvaginale echoscopie verhoogt de kans op een gunstig (tubasparend) beloop; dit is ook mogelijk bij een zwangerschapsduur < 6 weken (zie kader Extra-uteriene graviditeit (EUG)).
- Indien een kort bestaande zwangerschap niet of onvoldoende betrouwbaar kan worden gelokaliseerd, worden in de 2e lijn aanvullend een of meer hCG-bepalingen in het bloed gedaan (zie kader Extra-uteriene graviditeit (EUG)).
Beleid
Naar Samenvatting ›- De behandeling is chirurgisch of tubasparend, afhankelijk van het stadium van de EUG.
- Tubasparend beleid kan medicamenteuze behandeling inhouden of afwachtend beleid, beide onder monitoring van de concentratie hCG in het bloed (zie kader Extra-uteriene graviditeit (EUG)).
Mogelijke complicaties
Naar Samenvatting ›- Tubaruptuur en levensbedreigend bloedverlies
- Verminderde fertiliteit door schade aan of verlies van de tuba
- Heterotope zwangerschap (gelijktijdige intra-uteriene en extra-uteriene zwangerschap) komt heel zelden spontaan voor, na een fertiliteitsbehandeling veel vaker (zie kader Extra-uteriene graviditeit (EUG)).
Beleving
Naar Samenvatting ›- Vaginaal bloedverlies tijdens de zwangerschap kan onzekerheid en ongerustheid veroorzaken bij de vrouw en bij haar partner.
- Voor veel vrouwen en hun partners is een miskraam of een EUG een emotionele gebeurtenis en is er tijd nodig om dit – eventueel onder begeleiding – te verwerken (zie Details).
- Opvattingen over vruchtbaarheid en onbekendheid met de oorzaken van een miskraam kunnen invloed hebben op de beleving; deze opvattingen kunnen cultureel gekleurd zijn (zie Details).
Achtergrond
Voor veel vrouwen is een miskraam een emotionele gebeurtenis en is er tijd nodig om dit te verwerken. Meestal wordt daarom een nacontrole aangeboden door de huisarts of verloskundig hulpverlener die de miskraam begeleid heeft.
Vraagstelling
Is een nacontrole voor het welbevinden van vrouwen na een miskraam aan te bevelen?
Beschrijving onderzoeken
In een systematische review van goede kwaliteit (AMSTAR 10/11) werd onderzocht wat de meest effectieve interventie was ter verbetering van het welbevinden van vrouwen na een miskraam. Zes RCT’s, een niet gerandomiseerd interventie-onderzoek en een observationeel onderzoek werden geïncludeerd. De meeste vrouwen in deze onderzoeken hadden eenmalig een miskraam, bij twee onderzoeken ontbraken gegevens hierover. Angst en depressie waren de belangrijkste uitkomstmaten. Deze werden gemeten met verschillende meetinstrumenten (Hospitality Anxiety and Depression Scale, Profile of Mood States, Hamilton Rating Scale for Depression, Perinatal Grief Scale, Center for Epidemiological Studies-Depression scale). Andere uitkomstmaten waren kwalitatief van aard: de ervaren en gewenste zorg. De interventies varieerden wat betreft type hulpverlener (verloskundige, huisarts, gynaecoloog, verpleegkundige, psycholoog of psychiater), de duur (een half uur tot een uur) en frequentie (eenmalig tot een maximum van zes keer). Pooling van gegevens was daardoor nauwelijk mogelijk. De kwaliteit van bewijs varieerde van hoog tot zeer laag (vanwege kans op vertekening, inconsistentie, indirect bewijs en onnauwkeurigheid).
Resultaten
Een niet-gerandomiseerd interventie-onderzoek (n = 104) toonde dat vrouwen na een eenmalig consult met een psychologisch hulpverlener een statistisch significante lagere score hadden op de Hospitality Anxiety and Depression Scale (HADS), vergeleken met vrouwen zonder consult (gemiddeld verschil was 1,9 punten; 95%-BI 3,2 tot 0,5). De gemiddelde scores waren overigens laag (7 en 9), wat duidde op een niet tot nauwelijks verhoogd niveau van angst of depressie.
Twee RCT’s en een niet-gerandomiseerd interventie-onderzoek (n = 22) toonden geen statistisch significant verschil in angst- of depressiescores op de HADS na een eenmalig consult met een psychologisch hulpverlener vergeleken met geen consult. De score werd bepaald na 7 weken, 10 weken, 3 maanden en 6 maanden. De gemiddelde scores waren ook in deze onderzoeken laag tot zeer laag.
Een RCT (n = 83) toonde geen statistisch significant verschil in score op de Profile of Mood States na 3 consulten met een psychologisch hulpverlener (direct na curretage, na anderhalve week en na 11 weken) vergeleken met geen consult. De score werd bepaald na 6 weken, 4 en 12 maanden na een miskraam. De gemiddelde scores in deze RCT waren laag, wat duidde op weinig klachten van angst en depressie.
Een RCT (n = 19) toonde geen statistisch significant verschil in score voor depressie op de Hamilton Rating Scale for Depression na maximaal 6 consulten met een psychiatrisch verpleegkundige of psychotherapeut, vergeleken met gebruikelijke zorg. Dit werd gemeten 9 weken na een miskraam.
Een RCT (n = 88) toonde geen statistisch significant verschil in score van de Perinatal Grieve Scale na een gestructureerde verloskundige nacontrole, waarin expliciet aandacht werd besteed aan de verwerking van miskraam, vergeleken met een gebruikelijke nacontrole door verloskundigen. Dit werd gemeten 4 maanden na een miskraam.
Een RCT (n = 341 paren) toonde een gunstig effect op de (depressie)score van de CES-D na een consult van een uur met een verpleegkundige of zelfzorg (een video met werkboeken) of de combinatie van consult en zelfzorg, vergeleken met geen aanvullende zorg. Dit werd 3, 5 en 13 maanden na een miskraam gemeten. Alleen het consult met een verpleegkundige had een klinisch relevant effect.
In een observationeel onderzoek (n = 204 vrouwen) werd het effect van nacontrole door de gynaecoloog of huisarts vergeleken met geen nacontrole. Het tijdstip van nacontrole werd niet beschreven. Een meerderheid (92%) van de vrouwen gaf aan behoefte te hebben aan een nacontrole. Aan een derde van de vrouwen (n = 61) werd daadwerkelijk een nacontrole aangeboden; van deze groep vrouwen kwam 85% op consult. De vrouwen die geen behoefte aan emotionele begeleiding hadden, scoorden statistisch significant lager op de HADS. Ter verbetering van de zorg werd aangegeven dat uitleg over de oorzaak van een miskraam en een empathische houding belangrijk zijn en dat curettage voor vrouwen geen ‘gewone’ chirurgische behandeling is.
Conclusie
In de meeste onderzoeken waren de gemeten niveaus van angst en depressie laag, binnen de grenzen van normaal. Dit wijst erop dat vrouwen geen evidente angst en depressie ervaren na een miskraam. De geringe aangetoonde verschillen tussen behandel- en controlegroepen waren over het geheel genomen niet klinisch relevant. De kwalitatieve uitkomsten geven enige richting aan de door vrouwen gewenste nazorg.
Overwegingen
Het bewijs voor een gunstig effect van een nacontrole op het welbevinden na een miskraam is beperkt. De werkgroep is van mening dat het zinvol is een vrouw met haar partner altijd een nacontrole aan te bieden na een miskraam om eventuele vragen te bespreken en terug te komen op de verwerking. Deze mening wordt ondersteund door Freya, de patiëntenvereniging voor vruchtbaarheidsproblematiek. De nacontrole gebeurt in principe door de zorgverlener die de miskraam heeft begeleid. Afhankelijk van de voorkeur van de vrouw kan deze nacontrole ook bij de huisarts plaatsvinden. Een goede en tijdige informatieoverdracht van de verloskundige naar de huisarts is hierbij een voorwaarde.
De vrouw kan gewezen worden op het FIOM, een organisatie die anno 2017 alleen nog in een aantal grote steden begeleiding aanbiedt aan vrouwen met een miskraam. Vrouwen die recidiverende miskramen hebben doorgemaakt kunnen voor ondersteuning terecht bij Freya (www.freya.nl).
Onderzoek naar interventies (nacontrole, gesprekken voor verwerking) bij vrouwen met een eerdere depressie of angststoornis ontbreken. De werkgroep meent dat bij deze vrouwen de nacontrole zo nodig gevolgd wordt door aanvullende begeleiding (zie NHG-Standaarden Depressie en Angst).
Daarnaast kan bij een nacontrole worden nagegaan of er nog afscheiding is en of er inmiddels een menstruatie heeft plaatsgevonden. Indien er na vier tot zes weken geen menstruatie heeft plaatsgevonden, is het verrichten van een zwangerschapstest aan te bevelen. Indien de test positief is, kan een verhoogd hCG veroorzaakt worden door bijvoorbeeld restjes achtergebleven zwangerschapsweefsel, een nieuwe zwangerschap of (zelden) een molazwangerschap. Transvaginale echoscopie is dan aangewezen. Deze aanbeveling berust op consensus binnen de werkgroep.
Tevens kunnen bij een actuele zwangerschapswens preconceptionele-adviezen gegeven worden (zie NHG-Standaard Preconceptiezorg).
Aanbevelingen
- Bied elke vrouw en haar partner een nacontrole aan, vier tot zes weken na de miskraam.
- Vrouwen met een eerdere depressie of angststoornis hebben mogelijk aanvullende begeleiding nodig.
- Bied bij een nacontrole ruimte voor vragen en kom terug op de verwerking van de miskraam.
- Ga tevens na of er nog afscheiding is en of er inmiddels een menstruatie heeft plaatsgevonden.
- Verricht een zwangerschapstest na minimaal vier tot zes weken bij het wegblijven van de menstruatie.
- Verricht bij een positieve zwangerschapstest transvaginale echoscopie.
- Geef bij een actuele kinderwens preconceptionele adviezen (zie de NHG-Standaard Preconceptiezorg).
Bij zorg voor migrantenvrouwen met een miskraam kunnen de volgende factoren een rol spelen:
- het grote belang van vruchtbaarheid;
- onbekendheid met de oorzaken van een miskraam – mogelijk wordt het gezien als straf of gelinkt aan bepaald gedrag (van de vrouw); vraag dus wat de vrouw en haar partner als oorzaak zien;
- indien een genetische afwijking wordt overwogen bij herhaalde miskramen:
- vaak is er sprake van een gebrek aan kennis en vaker dan bij anderen is er wellicht geen wens tot nader onderzoek. Vraag dit echter wel na;
- vraag consanguiniteit, hoewel dit slechts een gering verhoogd risico geeft, na (huisartsengenetica.nl/consanguïniteit-en-kinderwens).
Andere oorzaken van vaginaal bloedverlies
Naar Samenvatting ›- (Pre-)maligne cervixaandoeningen en cervixpoliepen kunnen vaginaal bloedverlies veroorzaken; hoe vaak deze aandoeningen oorzaak zijn van bloedverlies tijdens de zwangerschap, is onbekend (zie Details).
- Een chlamydia-infectie kan vaginaal bloedverlies veroorzaken; hoe vaak dit een oorzaak is voor bloedverlies in de zwangerschap, is onbekend.
- Een molazwangerschap wordt meestal vroeg in de zwangerschap echoscopisch aangetoond, voordat vaginaal bloedverlies optreedt; de incidentie van molazwangerschappen is 1 per 2000 zwangerschappen per jaar (zie Details).
- Bij de meeste vrouwen met een intacte zwangerschap en vaginaal bloedverlies in het 1e trimester blijft de oorzaak van het bloedverlies onbekend.
De prevalentie van premaligne of maligne aandoeningen van de cervix is bij vrouwen in de vruchtbare leeftijd zeer laag: 0,5 per 1000 vrouwen in de leeftijd 25 tot 44 jaar per jaar.
Een molazwangerschap is een histologische diagnose, waarbij er hydropische villi en trofoblasthyperplasie met atypie gevonden worden. De incidentie van molazwangerschappen is in Nederland 0,5 per 1000 zwangerschappen per jaar. Omdat een mola door veelvuldig gebruik van echoscopie tegenwoordig meestal reeds vroeg in de zwangerschap wordt vastgesteld, hoeven er geen symptomen, zoals vaginaal bloedverlies, aanwezig te zijn. Echoscopisch wordt een beeld gezien van wisselend grote transsoniteiten (echovrije zwarte gebieden) in tamelijk echorijk weefsel in het cavum uteri, dat trilt bij kloppen op de buik van de vrouw.
Later in de zwangerschap kunnen alle subjectieve en objectieve zwangerschapskenmerken zich voordoen, waarbij de subjectieve kenmerken in verhevigde mate (hyperemesis gravidarum, mastopathie) aanwezig kunnen zijn als gevolg van de excessieve hCG-concentraties in het bloed. Symptomen passend bij (vroege) pre-eclampsie kunnen zich eveneens voordoen. Voor het tijdperk van de vroege echoscopie was vaginaal bloedverlies, later soms gepaard gaand met het verlies van blaasjes, een veelvoorkomend symptoom. De belangrijkste therapie van een molazwangerschap bestaat uit het zo snel en adequaat mogelijk uitvoeren van een vacuümcurettage.
Andere oorzaken van buikpijn
Naar Samenvatting ›- Buikpijn kan vele oorzaken hebben, ook niet-gynaecologische.
- Bij zwangere vrouwen kan buikpijn een van de symptomen zijn bij bijvoorbeeld obstipatie of een urineweginfectie.
Richtlijnen diagnostiek
Naar Samenvatting ›Spoed
Naar Samenvatting ›- Beoordeel in 1e instantie de klinische stabiliteit volgens de ABCDE-methodiek.
- Laat de uitgebreidheid van de verdere anamnese en het lichamelijk onderzoek afhangen van de klinische toestand, de noodzaak snel te handelen en de differentiaaldiagnostische overwegingen.
Indicaties bij telefonisch contact met een (mogelijk) zwangere vrouw voor een spoedbeoordeling
- Aanwijzingen voor klinische instabiliteit:
- bedreigde circulatie (duizeligheid, transpireren, gevoel van flauwvallen)
- hevig vaginaal bloedverlies (meer en/of langduriger dan bij een voor de vrouw gebruikelijke menstruatie)
- hevige buikpijn.
- Urgente beoordeling bij vaginaal bloedverlies in combinatie met buikpijn en/of een van de volgende risicofactoren, indien een intra-uteriene lokalisatie nog niet echoscopisch is vastgesteld (en een EUG dus niet is uitgesloten):
- tubapathologie (eerdere EUG, PID, subfertiliteit)
- tubachirurgie
- fertiliteitsbehandeling
- actueel spiraalgebruik
- sterilisatie
Anamnese
Naar Samenvatting ›De anamnese start meestal telefonisch en heeft mede tot doel om te beoordelen of en met welke mate van urgentie een vrouw met vaginaal bloedverlies en/of buikpijn gezien dient te worden.
Algemene vragen
Naar Samenvatting ›Vraag naar:
- duizeligheid (‘licht in het hoofd’), transpireren, gevoel van flauwvallen
- laatste menstruatie (een gebruikelijke hoeveelheid bloedverlies, cyclusduur)
- positieve zwangerschapstest (wanneer bepaald?)
- mate en duur van het bloedverlies (meer en/of langduriger dan gebruikelijke menstruatie?)
- verlies van stolsels en/of weefselresten (wanneer en hoeveel?)
- echoscopisch onderzoek tijdens deze zwangerschap (intra-uteriene lokalisatie vastgesteld?)
- buikpijn (weeënachtig of continu, meer dan bij een gebruikelijke menstruatie?)
- aantal en beloop van eerdere zwangerschappen en/of miskramen
Risicofactoren voor EUG
Naar Samenvatting ›- Vraag naar:
- aanwijzingen voor tubapathologie (eerdere EUG, PID, subfertiliteit)
- eerdere tubachirurgie
- fertiliteitsbehandeling
- zwangerschap bij spiraalgebruik of na sterilisatie.
- Let op: bij ongeveer 50% van de vrouwen met een EUG zijn geen aanwijsbare risicofactoren aanwezig.
- Zie kader Extra-uteriene graviditeit (EUG).
Aanvullende vragen
Naar Samenvatting ›Vraag naar:
- ziek voelen, aanwezigheid van koorts
- mictie- en defecatiepatroon (frequentie, pijn, loze aandrang)
- bepaling van resus(D)-bloedgroep (gebeurt in principe door de verloskundig hulpverlener bij een zwangerschapsduur ≥ 8 weken) (zie kader Bepaling van resus(D)-bloedgroep en kader Toediening van resus(D)-immunoglobuline)
- gebruik van medicatie
- contactbloedingen en risico op soa
- ongerustheid en beleving
Beoordeling
Naar Samenvatting ›- Indien criteria voor spoedbeoordeling ontbreken, zijn de aard en ernst van de klachten en de ongerustheid van de vrouw bepalend voor de noodzaak en urgentie van een beoordeling.
- Bij eerdere echoscopische vaststelling van een intra-uterien gelokaliseerde zwangerschap, kan eventueel telefonische uitleg volstaan over het te verwachten beloop.
Lichamelijk onderzoek
Naar Samenvatting ›- Meet de polsfrequentie
- Meet de bloeddruk bij aanwijzingen van bedreigde circulatie, hevig bloedverlies of buikpijn
- Palpeer de buik (druk- of loslaatpijn of andere tekenen van peritoneale prikkeling)
- Verricht een vaginaal toucher.
Vaginaal toucher
Naar Samenvatting ›- Let op:
- grootte, consistentie en ligging van de uterus
- slingerpijn
- palpabele of pijnlijke adnexen (zelden)
- gevoelig cavum Douglasi
- De aanwezigheid van slingerpijn maakt een EUG waarschijnlijker, afwezigheid van slingerpijn sluit een EUG echter niet uit.
- Bij een sterk vermoeden van een EUG (buikpijn, aanwezigheid van risicofactoren, peritoneale prikkeling) heeft een vaginaal toucher geen toegevoegde waarde; en kan het achterwege gelaten worden.
Speculumonderzoek
Naar Samenvatting ›- Indien een vaginaal toucher is verricht, heeft speculumonderzoek nauwelijks toegevoegde waarde voor het stellen van de diagnose ‘miskraam’ of ‘EUG’; het kan daarom meestal achterwege gelaten worden (zie Details).
- Speculumonderzoek is wel geïndiceerd:
- bij toename van de pijnklachten na een miskraam (soms is de oorzaak een weefselprop die in de cervix zichtbaar is, wanneer deze met een korentang wordt weggenomen, nemen de klachten binnen enkele uren af)
- bij contactbloedingen (zie NHG-Standaard Vaginaal bloedverlies en NHG-Standaard Het soa-consult).
Achtergrond
Over de diagnostische waarde van speculumonderzoek bij vaginaal bloedverlies in het eerste zwangerschapstrimester in aanvulling op vaginaal toucher bestaat enige onduidelijkheid.
Vraagstelling
Is speculumonderzoek in aanvulling op vaginaal toucher aan te bevelen bij vrouwen met vaginaal bloedverlies in het eerste zwangerschapstrimester?
Beschrijving onderzoeken
In drie prospectieve cohortonderzoeken werd onderzocht of het verrichten van speculumonderzoek voorafgaand aan transvaginale echoscopie effect had op de diagnose en het beleid bij zwangere vrouwen met vaginaal bloedverlies (zwangerschapsduur variërend van < 14 weken tot 20 weken of niet beschreven). De onderzoeken werd uitgevoerd in de tweede lijn. Bij een onderzoek bestond de patiëntengroep uit zwangere vrouwen, bij wie een vermoeden van een EUG was op basis van pijn, bloedverlies en/of aanwezige risicofactoren.
Resultaten
In het eerste cohortonderzoek werd bij 106/221 zwangere vrouwen (zwangerschapsduur < 14 weken) met vaginaal bloedverlies echoscopisch een intacte zwangerschap vastgesteld. Bij 25/221 (11%) vrouwen werd bij speculumonderzoek een ectropion gezien; bij 20/25 was de zwangerschap intact, de overige 5 hadden een miskraam. Bij 5/221 vrouwen werd een cervixpoliep gezien, allen hadden een intacte zwangerschap. Bij 11/221 (5%) vrouwen werd een open portio gezien; allen hadden een (incomplete) miskraam.
In het tweede cohortonderzoek werd bij 10/236 zwangere vrouwen (4%) met een zwangerschapsduur ≤ 20 weken de diagnose op basis van anamnese en vaginaal toucher gewijzigd na speculumonderzoek. Bij 7 van deze 10 werd de diagnose ‘dreigende miskraam’ veranderd in ‘miskraam’ bij het zien van een open portio. Bij 1 van deze 10 werd de diagnose ‘onzekere diagnose’ veranderd in ‘miskraam’, bij de overige twee werd de diagnose ‘miskraam’ veranderd in ‘dreigende miskraam’. Bij 3/236 zwangere vrouwen (1%) werd na het speculumonderzoek het vervolgbeleid aangepast. Zij werden alle drie direct naar de gynaecoloog verwezen in plaats van transvaginale echoscopie te ondergaan. Bij twee van hen omdat er bij speculumonderzoek zwangerschapsweefsel werd gezien, een op eigen verzoek.
In het derde cohortonderzoek werd bij 382 vrouwen achtereenvolgens vaginaal toucher, speculumonderzoek en transvaginale echografie verricht. Er hadden 43/382 vrouwen (11%) een miskraam, 116/382 (30%) een EUG. Bij in totaal 179/382 vrouwen was het speculumonderzoek normaal; 10/179 vrouwen (6%) hadden een miskraam. Bij 8/382 vrouwen (2%) werd zwangerschapsweefsel gezien bij speculumonderzoek; 7/8 hadden een miskraam, 1/8 hadden een EUG.
Conclusie
Er is nauwelijks onderzoek gedaan naar de diagnostische waarde van speculumonderzoek bij zwangere vrouwen met bloedverlies in het eerste trimester. Onderzoek uitgevoerd in de eerste lijn werd niet gevonden. Een open portio met zwangerschapsweefsel wordt weinig frequent gezien, maar maakt een miskraam (vrijwel) zeker. Overige bevindingen (normaal beeld, bloedverlies, aanwezigheid van een ectropion of cervixpoliep) geven geen uitsluitsel over de diagnose miskraam of EUG.
Overwegingen
De werkgroep is van mening dat speculumonderzoek weinig bijdraagt aan diagnose en beleid bij zwangere vrouwen met vaginaal bloedverlies in het eerste trimester. De anamnese en in aanvulling de bevindingen bij palpatie van de buik en vaginaal toucher zijn bepalend voor het beleid. De huisarts kan wel een beeld krijgen van de mate van actueel bloedverlies, het openstaan van de portio en de aanwezigheid van zwangerschapsweefsel. Deze factoren kunnen ook met vaginaal toucher worden beoordeeld. Voor het vaststellen van een miskraam is echoscopisch onderzoek bepalend. Bij een toename van pijnklachten bij een miskraam vindt de werkgroep het op basis van ervaring wel zinvol speculumonderzoek te verrichten: soms worden deze klachten veroorzaakt door een weefselprop die in de cervix zichtbaar is. Bij contactbloedingen dient ook speculumonderzoek verricht te worden (zie NHG-Standaard Vaginaal bloedverlies). Bevindingen bij speculumonderzoek sluiten evenmin een EUG uit.
Aanbevelingen
- Speculumonderzoek heeft prognostisch voor het stellen van de diagnose miskraam of EUG nauwelijks toegevoegde waarde indien vaginaal toucher is verricht en kan daarom achterwege gelaten worden.
- Verricht speculumonderzoek bij een toename van pijnklachten bij een miskraam.
- Verricht ook speculumonderzoek bij contactbloedingen (zie ook de NHG-Standaarden Vaginaal bloedverlies en Het soa-consult).
Weefselonderzoek
Naar Samenvatting ›- Mogelijk heeft de vrouw het verloren weefsel meegebracht.
- Bekijk dit dan macroscopisch.
- De meerwaarde van de beoordeling is beperkt, omdat het zelden informatie oplevert over het al dan niet compleet zijn van een miskraam.
- Actieve inzameling door de vrouw wordt niet aanbevolen (zie Details).
Zwangerschapsweefsel kan het beste in een bakje water worden bekeken en betast, waarbij beoordeeld kan worden of het bloedstolsels, deciduaweefsel (meestal flarden, vanbuiten ruw en vanbinnen glad; in een enkel geval een compleet afgietsel van het cavum uteri) of een vruchtzak (een blaasje, bezet met pluizige chorionvlokken) betreft. Doorgaans is er geen foetus aanwezig of herkenbaar; wel vindt men nogal eens een praktisch lege vruchtzak.
In de zeldzame gevallen dat de deciduamantel in toto wordt uitgedreven – waarin soms de vruchtzak is te herkennen – is de miskraam compleet en mag worden verwacht dat het bloedverlies binnen een dag voorbij is. In de meeste gevallen is niet met zekerheid vast te stellen of de miskraam compleet is. Ook het vinden van de vruchtzak is geen criterium (daarna kunnen nog deciduaflarden volgen), al betekent het aantreffen van de vruchtzak uiteraard wel de definitieve bevestiging van de miskraam. Omgekeerd zegt het weinig als men geen vruchtzak aantreft: deze kan zeer klein zijn of om een andere reden aan de aandacht zijn ontsnapt.
Conclusie
Alleen bij het vinden van een complete deciduamantel kan geconcludeerd worden dat de miskraam compleet is. Onderzoek van zwangerschapsweefsel levert in de overige gevallen meestal weinig informatie op; de vrouw hoeft ze dan ook niet te bewaren.
Aanvullend onderzoek
Naar Samenvatting ›Zwangerschapstest
Naar Samenvatting ›- Verricht een zwangerschapstest bij onzekerheid over het bestaan van een zwangerschap.
- Een negatieve zwangerschapstest (≤ 50 IU/l) sluit een EUG uit; bij een (nog) negatieve zwangerschapstest in een heel vroeg stadium van de zwangerschap is het zeer onwaarschijnlijk dat vaginaal bloedverlies en/of buikpijn al door een EUG worden veroorzaakt.
- Bij vaginaal bloedverlies is een zwangerschapstest niet in staat een miskraam aan te tonen of uit te sluiten, en evenmin om te differentiëren tussen een extra- of intra-uteriene zwangerschap (zie Details).
Met een zwangerschapstest worden fragmenten van het beta-humaan choriongonadotrofine (beta-hCG) in de urine bepaald. Het hCG wordt vanaf zes tot acht dagen na de conceptie aangemaakt, aanvankelijk door het embryo en later door de placenta. De spiegel stijgt snel in de eerste weken van de zwangerschap en bereikt na zeven tot tien weken van de zwangerschap een piek. In het bloed (serum) stijgt de hCG-concentratie tot 100.000-200.000 E/l in de negende à tiende week en daalt dan weer tot 10.000-20.000 E/l. De halfwaardetijd van hCG is ongeveer twee dagen.
Zwangerschapstesten zijn gebaseerd op immunoassay met antistoffen en hebben een afkappunt van 25 tot 50 units/liter in urine. Op de verwachte menstruatiedatum is bij zwangerschap bij 98% van de vrouwen de test positief. De specifieke immunoassays van de verschillende (vrij verkrijgbare) merken zwangerschapstesten variëren en daarmee kunnen de sensitiviteit en specificiteit wat verschillen.
De meest voorkomende oorzaak van een fout-negatieve zwangerschapstest is een te vroege bepaling in de zwangerschap, een andere oorzaak is sterk verdunde urine. Een fout-negatieve test wordt casuïstisch beschreven bij een extra-uteriene zwangerschap als gevolg van (te) lage hCG-productie en als gevolg van oververzadiging van de immunoassay bij hoge productie van hCG-varianten, zoals bijvoorbeeld bij een molazwangerschap. De Nederlandse Vereniging voor Obstetrie en Gynaecologie stelt in haar richtlijn dat in de praktijk bij vrouwen in de reproductieve levensfase met klachten van aanhoudend vaginaal bloedverlies al dan niet in combinatie met buikpijn een zwangerschapstest (met een drempelwaarde van 50 IU/l) geindiceerd is om geen EUG’s te missen, c.q. betrouwbaar uit te sluiten. Bloed in de urine kan een fout-positieve uitslag geven.
Een zwangerschapstest is bij zwangere vrouwen met vaginaal bloedverlies niet bruikbaar om te differentiëren tussen een intacte zwangerschap, miskraam of EUG. Afhankelijk van de zwangerschapsduur en daarmee samenhangend de hoogte van het hCG, duurt het enkele weken voordat een zwangerschapstest na een complete miskraam negatief wordt.
De hCG-spiegel kan ook (kwantitatief) in bloed (serum) worden bepaald en wordt in de tweede lijn onder andere bij een EUG gebruikt om de behandeling te bepalen.
De termijn waarop een zwangerschapstest na een complete miskraam negatief wordt, hangt af van de zwangerschapsduur. Praktisch kan een termijn van vier tot zes weken worden aangehouden (deze aanbeveling berust op consensus in de werkgroep).
Aanbevelingen
- Verricht een zwangerschapstest bij onzekerheid over het bestaan van een zwangerschap.
- Een negatieve zwangerschapstest sluit een EUG uit bij een vrouw met vaginaal bloedverlies en/of buikpijn.
- Bespreek dat een zwangerschapstest enkele weken positief kan blijven, omdat het hCG geleidelijk daalt.
Echoscopie
Naar Samenvatting ›Transvaginale versus abdominale echoscopie
Naar Samenvatting ›- Bespreek bij een zwangerschapsduur ≥ 6 weken de mogelijkheid om een transvaginale echo te laten verrichten; vanaf deze termijn kan betrouwbaar een intacte zwangerschap worden aangetoond indien intra-uterien foetale hartactie wordt gezien (zie Details).
- De vrouw kan er ook voor kiezen om te wachten met echoscopie tot de termijnecho (10-12 weken) bij de verloskundig hulpverlener.
- Transvaginale echoscopie heeft de voorkeur boven abdominale echoscopie omdat abdominale echoscopie pas bij een amenorroeduur ≥ 8 weken een intacte zwangerschap kan aantonen en minder betrouwbaar is.
- Transvaginale echoscopie heeft als bijkomend voordeel dat eventueel termijnbepaling kan plaatsvinden.
De zwangerschapsduur wordt met behulp van de datum van de eerste dag van de laatste menstruatie ingeschat. De bepaling van de uitgerekende datum gebeurt aan de hand van een eerstetrimesterecho (zie NHG-Standaard Zwangerschap en kraamperiode).
Achtergrond
Met echoscopie kan worden vastgesteld of een zwangerschap al dan niet intact is bij vaginaal bloedverlies in het eerste zwangerschapstrimester.
Vraagstelling
Bij welke zwangerschapsduur, kruin-stuitlengte of grootte van de vruchtzak kan aan- of afwezigheid van hartactie definitief worden vastgesteld?
Voor het beantwoorden van deze vraag werd de NICE-richtlijn ‘Ectopic pregnancy and miscarriage’ gebruikt.
Beschrijving onderzoeken
Een systematische review van goede kwaliteit (AMSTAR 10/11) onderzocht de echoscopische afkapwaarden, waarbij een intacte zwangerschap definitief kon worden bevestigd en een niet-vitale zwangerschap definitief kon worden vastgesteld.
Er werden in totaal vijftien onderzoeken (zwangere vrouwen met pijn en/of bloedverlies in het eerste trimester) geïncludeerd, waarvan negen prospectief observationeel en zes retrospectief van opzet. Alle onderzoeken evalueerden transvaginale echoscopie voor het zichtbaar maken van foetale hartactie bij intra-uteriene zwangerschappen, afhankelijk van 1) de kruin-stuitlengte, 2) de grootte van de vruchtzak of 3) de zwangerschapsduur. In twee onderzoeken werd transvaginale echoscopie vergeleken met transabdominale echoscopie.
Resultaten
Kruin-stuitlengte
Eén onderzoek (272 zwangere vrouwen, hoge kwaliteit van bewijs) toonde dat hartactie zichtbaar was bij alle foetussen vanaf een kruin-stuitlengte van 3 mm. In een ander onderzoek (175 zwangere vrouwen, hoge kwaliteit van bewijs) werd aangetoond dat hartactie zichtbaar was bij alle foetussen vanaf 5 mm en vanaf 9 mm met transabdominale echoscopie. Drie onderzoeken (totaal 1728 zwangere vrouwen, matige kwaliteit van bewijs) toonden aan dat hartactie in alle foetussen zichtbaar was bij een kruin-stuitlengte van respectievelijk 6, 5 en 3,5 mm. Drie onderzoeken (totaal 346 zwangere vrouwen, lage kwaliteit van bewijs) toonden dat dit zichtbaar was bij een kruin-stuitlengte van respectievelijk 4 mm (2 onderzoeken) en 5,3 mm.
Grootte van de vruchtzak
Een onderzoek (354 zwangere vrouwen, hoge kwaliteit van bewijs) toonde dat hartactie bij alle foetussen zichtbaar was bij een chorionholte diameter van 18,3 mm. Een ander onderzoek (881 zwangere vrouwen, matige kwaliteit van bewijs) toonde dat de levensvatbaarheid van een foetus correct kon worden bepaald bij een vruchtzak van 21 mm. Een ander onderzoek (53 zwangere vrouwen, matige kwaliteit van bewijs) toonde dat hartactie zichtbaar was bij alle levensvatbare foetussen met een vruchtzak met een diameter > 9 mm. Twee onderzoeken (392 zwangere vrouwen, een lage kwaliteit van bewijs) toonden hartactie bij een vruchtzak van minimaal 13 mm en > 12 mm. Drie onderzoeken (totaal 137 zwangere vrouwen, zeer lage kwaliteit van bewijs) toonden dat hartactie zichtbaar was bij een vruchtzak van minimaal 16 mm, bij 99% van de foetussen met een vruchtzak van minimaal 19 mm of > 18 mm.
Zwangerschapsduur
Een onderzoek (252 zwangere vrouwen, hoge kwaliteit van bewijs) toonde dat hartactie zichtbaar was bij alle foetussen bij een geschatte zwangerschapsduur (op basis van de laatste menstruatie) van tenminste 46 dagen. Een ander onderzoek (53 zwangere vrouwen, matige kwaliteit van bewijs) toonde dit bij een zwangerschapsduur van 40 dagen. Drie onderzoeken (totaal 178 zwangere vrouwen, zeer lage kwaliteit van bewijs) toonden dat bij 99% van de foetussen hartactie zichtbaar was bij een geschatte zwangerschapsduur van minimaal respectievelijk 45,5 dagen, 43 dagen en 35 dagen.
Conclusie
Op basis van de onderzoeken werden de afkappunten door de auteurs voor het bepalen van een intacte of een niet-vitale zwangerschap conservatief vastgesteld bij een kruin-stuitlengte ≥ 7 mm of vruchtzak ≥ 25 mm en aan- of afwezige foetale hartactie. Vanaf een zwangerschapsduur van ongeveer zes weken kan foetale hartactie worden vastgesteld. Beoordeling van aan- of afwezigheid van foetale hartactie op basis van alleen de geschatte zwangerschapsduur was minder (onvoldoende) betrouwbaar.
Overwegingen
Het al dan niet intact zijn van een zwangerschap wordt echoscopisch vastgesteld. De zwangerschapsduur is op basis van de anamnese niet exact te bepalen vanwege variatie in cyclusduur en in groeisnelheid van de foetus. De aanwezigheid van hartactie wordt bij voorkeur bepaald na meting van de kruin-stuitlengte of de diameter van de vruchtzak en niet meer alleen op basis van de anamnestisch geschatte zwangerschapsduur (zie ook de NHG-Standaard Zwangerschap en kraamperiode). Transvaginale echoscopie heeft een grotere accuratesse dan abdominale echoscopie en wordt daarom aanbevolen. De werkgroep is van mening dat als abdominale echoscopie gezien de geschatte zwangerschapsduur mogelijk is (> 8 weken), er geen bezwaar tegen bestaat. Bij te geringe afmetingen van de kruin-stuitlengte (< 7 mm) of de vruchtzak (< 25 mm) moet de echoscopie worden herhaald om een definitieve uitspraak te kunnen doen over het intact zijn van de zwangerschap. De termijn van herhaling van echoscopie zal doorgaans door de echoscopist worden bepaald.
Aanbevelingen
- Het al dan niet intact zijn van een zwangerschap wordt echoscopisch vastgesteld.
- De aanwezigheid van hartactie wordt bij voorkeur gerelateerd aan de kruin-stuitlengte of de diameter van de vruchtzak en niet op de geschatte zwangerschapsduur.
- Transvaginale echoscopie heeft de voorkeur vanwege de grotere betrouwbaarheid. Abdominale echoscopie kan eventueel gebruikt worden bij een geschatte zwangerschapsduur > 8 weken.
- Bij te geringe afmetingen van de kruin-stuitlengte (< 7 mm) of de vruchtzak (< 25 mm) wordt de echoscopie herhaald om een definitieve uitspraak te kunnen doen over het intact zijn van de zwangerschap.
- Aan alle zwangere vrouwen met bloedverlies en een anamnestisch geschatte zwangerschapsduur vanaf ongeveer zes weken wordt transvaginale echoscopie aangeboden. In overleg met de vrouw kan besloten worden te wachten met echoscopie tot de termijnecho (echoscopie tussen 10 en 12 weken).
- Bij een geschatte zwangerschapsduur minder dan 6 weken biedt echoscopie onvoldoende zekerheid voor inschatting van het intact zijn van de zwangerschap. Het spontane beloop kan worden afgewacht of spreek een controle af.
- Verwijs de vrouw bij een vermoeden van een EUG direct naar de gynaecoloog, zonder eerst in eigen beheer echoscopie aan te vragen.
Uitvoering
Naar Samenvatting ›- De echoscopie kan worden uitgevoerd in een eerstelijns echoscopisch centrum, een verloskundige praktijk met echoscopische faciliteiten of een transmurale echoscopiefaciliteit.
- Overleg met vrouwen die een indicatie hebben voor begeleiding van de zwangerschap in de 2e lijn over verwijzing naar de gynaecoloog voor de echoscopie.
- Laat de echoscopie bij voorkeur op korte termijn (enkele werkdagen) uitvoeren (zie Details).
De werkgroep meent dat echoscopie bij voorkeur op korte termijn (enkele werkdagen) dient plaats te vinden. Factoren die meewegen bij de termijn zijn bijvoorbeeld het beloop van het bloedverlies, de ongerustheid van de vrouw of een eerdere miskraam.
De werkgroep vindt dat de uitslag van de echoscopie en het verdere beleid, afhankelijk van de uitslag van echoscopie (intacte zwangerschap of miskraam), tijdens een vervolgconsult dient te worden besproken.
Voorlichting
Naar Samenvatting ›- Het beloop van het bloedverlies of een miskraam wordt niet beïnvloed door echoscopie.
- Bespreek, afhankelijk van de uitslag van echoscopie (intacte zwangerschap of miskraam), het verdere beleid tijdens een vervolgconsult (zie Richtlijnen beleid na echoscopie).
- Bij een zwangerschapsduur < 6 weken is een transvaginale echo niet zinvol, omdat foetale hartactie bij een intacte zwangerschap dan nog niet betrouwbaar vast te stellen is.
- Adviseer de vrouw het beloop af te wachten tot een geschatte termijn van 6 weken (zie Richtlijnen beleid).
Doptone (facultatief)
Naar Samenvatting ›- Een doptone wordt door verloskundig hulpverleners gebruikt voor het aantonen van foetale hartactie bij een zwangerschapsduur ≥ 12 weken; bij deze zwangerschapsduur worden vrouwen meestal al verloskundig begeleid.
- Aangenomen kan worden dat de aanwezigheid van hartactie bij doptone een vergelijkbaar gunstige prognose heeft als hartactie bij echoscopie.
- Indien met een doptone geen foetale hartactie wordt gehoord, is dat een indicatie voor echoscopie (zie Details).
Een deel van de – verloskundig actieve – huisartsen beschikt over een doptone. Er is geen onderzoek bekend naar de positief en negatief voorspellende waarde van de doptone voor de prognose van de zwangerschap. Een overzichtsartikel over de auscultatie van foetale harttonen stelt dat deze vanaf twaalf weken met een doptone beluisterd kunnen worden. Het niet horen van foetale harttonen bij een zwangerschapsduur van twaalf weken (ook zonder dat er sprake is van vaginaal bloedverlies) geeft een fors verhoogde kans op vruchtdood en verdient bevestiging met echoscopie. Aangenomen kan worden dat het aantreffen van foetale hartactie met een doptone wijst op een intacte zwangerschap en op een vergelijkbaar gunstige prognose als het vinden van hartactie bij echoscopie. Indien er geen harttonen gehoord worden, is echoscopie aangewezen.
Pathologisch onderzoek
Naar Samenvatting ›Pathologisch onderzoek van de foetus of het zwangerschapsweefsel heeft geen consequenties voor het beleid.
Evaluatie
Naar Samenvatting ›- Indien nog geen echoscopisch onderzoek heeft plaatsgevonden:
- verwijs direct naar de gynaecoloog bij een vermoeden van een EUG op basis van anamnese en lichamelijk onderzoek (zie kader Extra-uteriene graviditeit (EUG)).
- bij vaginaal bloedverlies in het 1e trimester van de zwangerschap kan niet met zekerheid vastgesteld worden of de zwangerschap intact is (zie Stroomschema voor diagnostiek en beleid bij vaginaal bloedverlies en/of buikpijn in het 1e zwangerschapstrimester).
- Indien echoscopisch onderzoek heeft plaatsgevonden en een van de volgende diagnoses is gesteld:
- intacte zwangerschap
- niet-vitale zwangerschap
- complete miskraam
- incomplete miskraam
- EUG of molazwangerschap.
- Verwijs de vrouw direct naar de gynaecoloog voor behandeling indien echoscopisch een EUG of molazwangerschap is vastgesteld.
- Overweeg bij vaginaal bloedverlies, al dan niet met contactbloeding, andere mogelijke oorzaken, zoals cervixaandoeningen of soa (zie NHG-Standaard Vaginaal bloedverlies).
- Overweeg bij buikpijn andere mogelijke oorzaken zoals obstipatie en urineweginfecties. Het beleid bij deze aandoeningen valt buiten het domein van deze standaard (zie NHG-Standaard Obstipatie en NHG-Standaard Urineweginfecties).
Vermoeden van een EUG
Naar Samenvatting ›- Indien bij vaginaal bloedverlies nog niet echoscopisch is vastgesteld dat de zwangerschap intra-uterien is, is er een vermoeden van een EUG bij een of meer van de volgende aanwijzingen:
- buikpijn heviger en/of anders dan bij een gebruikelijke menstruatie
- risicofactoren voor het optreden van een EUG:
- aanwijzingen voor tubapathologie (eerdere EUG, PID, subfertiliteit)
- eerdere tubachirurgie
- fertiliteitsbehandeling
- zwangerschap bij spiraalgebruik of na sterilisatie.
- bij palpatie pijnlijke buik
- bij vaginaal toucher tekenen van peritoneale prikkeling of slingerpijn
- tekenen van bedreigde circulatie (‘licht in het hoofd’, collapsneiging, snelle pols, lage bloeddruk).
- Verwijs bij een vermoeden van een EUG direct naar de gynaecoloog; overleg aan de hand van het klinische beeld met de gynaecoloog over de mate van spoed.
- Zie ook Extra-uteriene graviditeit (EUG)
Richtlijnen beleid zonder echoscopische diagnose
Naar Samenvatting ›Voorlichting en advies
Naar Samenvatting ›Uitleg over de kans op een miskraam
Naar Samenvatting ›- Het al dan niet intact zijn van de zwangerschap kan met zekerheid worden vastgesteld met transvaginale echografie bij een zwangerschapsduur van ≥ 6 weken.
- Bij ongeveer de helft van de vrouwen met vaginaal bloedverlies bij wie nog geen echoscopie heeft plaatsgevonden, blijft de zwangerschap intact; de andere helft krijgt een miskraam.
- Kortdurende spotting komt frequent voor en lijkt niet geassocieerd met een verhoogd risico op miskraam.
- Een EUG is zeldzaam.
Uitleg over de oorzaak
Naar Samenvatting ›- Een miskraam komt frequent voor en kan gezien worden als een natuurlijke reactie op een afwijkende aanleg van de foetus.
- Een afwijkende aanleg is bijna altijd vlak voor de bevruchting ontstaan en wordt zelden veroorzaakt door afwijkende chromosomen bij de ouders.
Uitleg over het beloop
Naar Samenvatting ›- Het bloedverlies stopt meestal binnen 1 week omdat de zwangerschap intact is of omdat een miskraam heeft plaatsgevonden; bij toename van het bloedverlies wordt een miskraam waarschijnlijker, het is over het algemeen een teken dat een miskraam snel zal plaatsvinden.
- Het beloop van een miskraam kan wisselend zijn: de ene miskraam gaat met veel meer bloedverlies en buikpijn gepaard dan de andere en meerdere miskramen bij dezelfde vrouw kunnen heel verschillend verlopen.
- Het uitdrijven van het zwangerschapsweefsel gaat in de regel gepaard met het verlies van wat stolsels, een matige hoeveelheid bloed en weeënachtige pijn; soms zal de vrouw het verlies van het vruchtzakje bemerken.
- Na een miskraam neemt het bloedverlies sterk af of stopt het; de buikpijn verdwijnt dan ook; spotting kan aanhouden tot een aantal weken na een miskraam.
- Adviseer de vrouw te regelen dat zij hulp kan inroepen bij onverwacht hevig bloedverlies.
Werk
Naar Samenvatting ›Adviseer de vrouw zo nodig contact op te nemen met de bedrijfsarts, bijvoorbeeld over het informeren van de werkgever (zie NVAB-richtlijn Zwangerschap, postpartumperiode en werk) (zie Details).
Zie www.nvab-online.nl/richtlijnen/richtlijnen-NVAB/richtlijn-Zwangerschap-p.... Deze richtlijn is anno 2016 in herziening.
Thuisarts
Naar Samenvatting ›Verwijs naar de informatie op thuisarts.nl. De informatie op Thuisarts is gebaseerd op deze NHG-Standaard.
Medicamenteuze behandeling
Naar Samenvatting ›Antiresus(D)-immunoglobuline
Naar Samenvatting ›Beoordeel of toediening van antiresus(D)-immunoglobuline geïndiceerd is (zie kader Toediening antiresus(D)-immunoglobuline).
Pijnstilling
Naar Samenvatting ›Adviseer de vrouw bij pijnklachten paracetamol te gebruiken, bij onvoldoende effect eventueel gecombineerd met een NSAID (zie NHG-Standaard Pijn).
Controles
Naar Samenvatting ›Spreek een controle af na 1 week en vraag de vrouw tussentijds contact op te nemen bij:
- hevig bloedverlies (bloedverlies waarvan de duur en/of hoeveelheid heviger is dan bij een gebruikelijke menstruatie) (zie Details)
- buikpijn (heviger en/of anders dan bij een gebruikelijke menstruatie)
- koorts
- ongerustheid
De hoeveelheid bloedverlies is moeilijk te kwantificeren. Kortdurend hevig bloedverlies is normaal wanneer het zwangerschapsweefsel wordt uitgedreven. Daarna moet de hoeveelheid bloedverlies echter fors verminderen. Is dit niet het geval, dan is er reden voor verwijzing.
Tussentijdse controle
Naar Samenvatting ›- Herhaal bij tussentijdse controles het lichamelijk onderzoek (zie Lichamelijk onderzoek)
- Heroverweeg de mogelijkheid van een EUG.
- Beoordeel of het afwachtende beleid kan worden voortgezet of dat echoscopie dan wel verwijzing geïndiceerd is.
Controle na 1 week
Naar Samenvatting ›- Vraag naar:
- aanwezigheid, duur en hoeveelheid van het bloedverlies
- buikpijn
- koorts
- beleving
- hinder bij dagelijkse bezigheden
- Overweeg afhankelijk van de bevindingen (buikpijn, hoeveelheid bloedverlies) herhaling van het onderzoek van buik en vaginaal onderzoek (zie Lichamelijk onderzoek).
- Heroverweeg een EUG indien er nog klachten zijn.
- Stem het beleid af op de bevindingen:
- complete miskraam
- incomplete miskraam
- miskraam die nog niet heeft plaatsgevonden
- intacte zwangerschap
Beleid bij vermoeden van complete miskraam
Naar Samenvatting ›- Bevindingen bij een complete miskraam:
- veel bloed met weefsel(delen) verloren in de voorafgaande week
- het bloedverlies is gestopt
- buikpijn of koorts ontbreken
- Bespreek deze bevindingen met de vrouw:
- besteed aandacht aan haar beleving en aan eventuele vragen
- leg uit dat niet met volledige zekerheid te zeggen is of de miskraam compleet is.
- leg uit dat een zwangerschapstest enkele weken positief kan blijven omdat het hCG geleidelijk daalt
- leg uit dat echoscopie geen consequenties heeft als het bloedverlies gestopt is en er geen andere klachten zijn; er kan worden afgewacht tot de menstruatie na 4-6 weken weer op gang komt
- Geef preconceptioneel advies bij een actuele kinderwens (zie NHG-Standaard Preconceptiezorg):
- er zijn geen medische bezwaren tegen een nieuwe zwangerschap
- afwachten van een menstruatie vanwege termijnbepaling is niet noodzakelijk (zie Details).
- Bied de vrouw en haar partner een nacontrole aan na 4-6 weken (zie Nacontrole).
- Bij vrouwen met een eerdere depressie of angststoornis is mogelijk aanvullende begeleiding nodig (zie Beleving).
- Beoordeel of toediening van antiresus(D)-immunoglobuline geïndiceerd is (zie kader Toediening antiresus(D)-immunoglobuline).
Een retrospectief onderzoek (n = 272) naar het beloop van zwangerschappen aansluitend op een miskraam, laat zien dat deze zwangerschappen een even grote kans op een ongecompliceerd beloop hebben als zwangerschappen na enkele maanden. Afwachten van een menstruatie in verband met termijnbepaling is niet noodzakelijk. Een prospectief onderzoek bij vrouwen die een miskraam hadden doorgemaakt (n = 227) laat zien dat een nieuwe zwangerschap (op een moment dat de vrouw daaraan toe is) de gevoelens van rouw vermindert.
Beleid bij vermoeden van intacte zwangerschap, incomplete miskraam of miskraam die nog niet heeft plaatsgevonden
Naar Samenvatting ›- Aanwijzingen dat een miskraam nog niet heeft plaatsgevonden of incompleet is, of dat de zwangerschap intact is:
- weinig bloedverlies in de voorafgaande week
- intermitterend bloedverlies in de voorafgaande week
- het bloedverlies is gestopt in de voorafgaande week
- Bespreek, als de geschatte zwangerschapsduur inmiddels 6 weken is, transvaginale echoscopie om het verdere beleid te bepalen (zie Beleid na echoscopisch onderzoek).
- Spreek bij een zwangerschapsduur < 6 weken opnieuw een controle af na 1 week (zie Controle na een week).
Nacontrole na 4-6 weken
Naar Samenvatting ›- Informeer naar de verwerking en eventuele vragen die nog leven met de vrouw of met het paar.
- Bij vrouwen met een eerdere depressie of angststoornis is mogelijk aanvullende begeleiding nodig (zie Beleving).
- Ga na of er nog afscheiding is en of inmiddels een menstruatie heeft plaatsgevonden.
- Verricht een zwangerschapstest na minimaal 4-6 weken als de menstruatie uitblijft (zie Zwangerschapstest).
- Verricht bij een positieve zwangerschapstest transvaginale echoscopie.
- Geef bij een actuele zwangerschapswens preconceptionele adviezen (zie NHG-Standaard Preconceptiezorg).
Consultatie en verwijzing
Naar Samenvatting ›Gynaecoloog
Naar Samenvatting ›- Verwijs direct naar de gynaecoloog bij een vermoeden van een EUG op basis van anamnese en lichamelijk onderzoek (zie kader Extra-uteriene graviditeit (EUG)).
- Verwijs ook naar de gynaecoloog:
- bij hevig bloedverlies (bloedverlies waarvan de duur en/of hoeveelheid heviger is dan bij een gebruikelijke menstruatie)
- bij toenemende pijnklachten
- bij koorts
- Overweeg verwijzing naar de gynaecoloog:
- wanneer echoscopisch onderzoek niet in de 1e lijn kan worden uitgevoerd
- wanneer de vrouw een medische indicatie heeft voor begeleiding van de zwangerschap
Richtlijnen beleid na echoscopische diagnose
Naar Samenvatting ›Intacte zwangerschap
Naar Samenvatting ›Voorlichting en advies
Naar Samenvatting ›- Bespreek het beloop van het bloedverlies:
- het bloedverlies zal meestal binnen een week stoppen
- persisterend of toenemend bloedverlies is reden om contact op te nemen met de verloskundig hulpverlener
- Leg uit dat de zwangerschap hierna begeleid wordt door de verloskundig hulpverlener (zie NHG-Standaard Zwangerschap en kraamperiode).
- Leg uit dat een miskraam van 1 van de foetussen bij een meerlingzwangerschap geen consequenties heeft voor het beleid (zie Details).
Soms blijkt bij echoscopie dat er sprake is geweest van een meerlingzwangerschap waarbij een van de foetussen in een miskraam resulteerde, en de andere intact is gebleven. Dit kan vastgesteld worden indien er naast de intacte zwangerschap zwangerschapsweefsel van een tweede zwangerschap te zien is. De waarneming van alleen een lege vruchtzak is onvoldoende bewijs voor een tweede foetus; een retroamniotische ophoping van bloed kan gemakkelijk voor een lege vruchtzak aangezien worden. De constatering dat er sprake is geweest van een meerlingzwangerschap heeft geen verdere klinische consequenties.
Thuisarts
Naar Samenvatting ›Bied voorlichtingsmateriaal aan en verwijs naar de informatie op thuisarts.nl. De informatie op Thuisarts is gebaseerd op NHG-Standaard Zwangerschap en kraamperiode.
Niet-vitale zwangerschap
Naar Samenvatting ›Voorlichting en advies
Naar Samenvatting ›Uitleg over de oorzaak
Naar Samenvatting ›- Een miskraam komt frequent voor en kan gezien worden als een natuurlijke reactie op een afwijkende aanleg van de foetus.
- Een afwijkende aanleg is bijna altijd vlak voor de bevruchting ontstaan en wordt zelden veroorzaakt door afwijkende chromosomen bij de ouders.
- Besteed aandacht aan de beleving van de vrouw en haar partner (zie Beleving).
Uitleg over beloop
Naar Samenvatting ›- Toenemend bloedverlies is over het algemeen een teken dat een miskraam snel zal plaatsvinden.
- Het beloop van een miskraam kan wisselend zijn: de ene miskraam gaat met veel meer bloedverlies en buikpijn gepaard dan de andere en meerdere miskramen bij dezelfde vrouw kunnen heel verschillend verlopen.
- Het uitdrijven van het zwangerschapsweefsel gaat in de regel gepaard met het verlies van wat stolsels, een matige hoeveelheid bloed en weeënachtige pijn; soms zal de vrouw het verlies van het vruchtzakje bemerken.
- Na een miskraam neemt het bloedverlies sterk af of stopt het; de buikpijn verdwijnt dan ook; spotting kan aanhouden tot een aantal weken na een miskraam.
- Adviseer de vrouw te regelen dat zij hulp kan inroepen bij onverwacht hevig bloedverlies.
Pijnstilling
Naar Samenvatting ›Adviseer de vrouw bij pijnklachten paracetamol te gebruiken, bij onvoldoende effect eventueel gecombineerd met een NSAID (zie NHG-Standaard Pijn).
Antiresus(D)-immunoglobuline
Naar Samenvatting ›Beoordeel of toediening van antiresus(D)-immunoglobuline geïndiceerd is (zie kader Toediening antiresus(D)-immunoglobuline).
Afweging behandelmogelijkheden
Naar Samenvatting ›Bespreek op basis van de informatie in tabel 1 de behandelmogelijkheden (zie Details):
Aangezien de evidence over medicamenteuze behandeling van miskraam beperkt is en er anno 2016 nog geen landelijke richtlijn voor (medicamenteuze) behandeling van miskraam in de tweede lijn bestaat, meent de werkgroep dat het te vroeg is om in de standaard aanbevelingen te doen over medicamenteuze behandeling van miskraam in de eerste lijn.
Achtergrond
Indien na echoscopisch onderzoek een niet-vitale zwangerschap is vastgesteld, zijn er de volgende behandelmogelijkheden: afwachtend beleid of behandeling in de tweede lijn (medicamenteuze behandeling of curettage). Anno 2016 bestaat er geen richtlijn van de Nederlandse Vereniging voor Obstetrie en Gynaecologie voor de keuze van het beleid en variëren de behandelprotocollen lokaal en regionaal.
Uitgangsvraag
Is afwachtend beleid te prefereren boven behandeling in de tweede lijn (medicamenteus of curettage) bij vrouwen met een niet-vitale zwangerschap?
Cruciale uitkomstmaten
- effectiviteit: complete miskraam (na één tot maximaal zes weken);
- complicaties en bijwerkingen (spoedinterventie noodzakelijk, bloedtransfusie, infectie, langetermijneffecten, hoeveelheid en duur van het bloedverlies, pijn, kwaliteit van leven, tijd tot hervatten dagelijkse bezigheden, werkverzuim).
Deze uitkomstmaten werden vastgesteld door de werkgroep. Het patiëntenperspectief is door de werkgroep meegewogen op basis van literatuuronderzoek.
Bij de beantwoording van deze uitgangsvraag is gebruikgemaakt van een systematische review en een Cochrane-review. Het NHG heeft een aanvullende search uitgevoerd tot februari 2016.
Beschrijving onderzoeken
In de systematische review werden de effectiviteit en bijwerkingen van medicamenteuze behandeling vergeleken placebo bij vrouwen met een niet-vitale zwangerschap. In 4 RCT’s (n totaal = 349 vrouwen, zwangerschapsduur korter dan 13 weken) werd misoprostol (vaginale toediening, dosering variërend 400 tot 800 microgram, zo nodig herhaald na 24 uur) vergeleken met placebo.
In de Cochrane-review werd curettage (vacuümaspiratie of dilatatie van de cervix en curettage) vergeleken met afwachtend beleid bij vrouwen met niet-vitale zwangerschap en incomplete miskraam (7 RCT’s, totaal 1928 vrouwen met een zwangerschapsduur korter dan 14 weken). Alle onderzoeken in deze twee reviews werden uitgevoerd in de tweede lijn.
In de aanvullende search werden twee RCT’s gevonden waarin afwachtend beleid werd vergeleken met curettage bij vrouwen met een niet-vitale zwangerschap (360 respectievelijk 234 vrouwen). De resultaten van deze RCT’s kwamen grotendeels overeen met die uit de Cochrane-review uit 2012 en worden niet apart besproken.
Daarnaast vonden we een meta-analyse waarin het risico op vroeggeboorte na curettage werd onderzocht en een meta-analyse waarin het risico op verklevingen in de uterus na miskraam werd onderzocht.
Kwaliteit van bewijs
De kwaliteit van bewijs voor de verschillende uitkomstmaten varieerde van matig tot zeer laag. In veel gevallen was er sprake kans op vertekening, inconsistentie en/of onnauwkeurigheid.
Effectiviteit
Medicamenteuze behandeling versus placebo: behandeling met 400 microgram misoprostol resulteerde bij 76% van de vrouwen na een week in een complete miskraam, vergeleken met 42% met placebo (2 RCT’s, n = 180, RR 2,1; 95%-BI 1,0 tot 4,5). Bij behandeling met 600 microgram misoprostol was dit na een week respectievelijk 87% en 29% (1 RCT, n = 83, RR 3,0; 95%-BI 1,8 tot 5,0). Bij 800 microgram misoprostol had 80% een complete miskraam (24 uur tot 4 weken na toediening), vergeleken met 14% bij placebo (2 RCT’s, n = 86, RR 6,0; 95%-BI 2,6 tot 12,0).
Curettage versus afwachtend beleid: bij curettage was het percentage niet-complete miskraam na 2 weken gemiddeld 8% (46/587), bij afwachtend beleid varieerde dit van 14 tot 36% (gemiddeld 29% [198/676]). Dit verschil was statistisch significant (4 RCT’s, n = 1263, RR 4,0; 95%-BI 2,9 tot 5,4).
Complicaties en bijwerkingen
Medicamenteuze behandeling versus placebo
De aantallen noodzakelijke spoedinterventies of bloedtransfusies werden niet beschreven. Er waren te weinig gegevens over infectie en PID voor een betrouwbare vergelijking tussen medicamenteus beleid versus placebo (2 RCT’s totaal 230 vrouwen, in de medicamenteuze groep 3 infecties [RR 6,8; 95%-BI 0,4 tot 128] en 1 PID [RR 3,0; 95%-BI 0,1 tot 72]). De duur van het bloedverlies verschilde niet significant tussen beide groepen (gemiddeld verschil 0,8 dag meer bij medicamenteuze behandeling; 95%-BI 1 dag minder tot 2,5 meer). Er waren weinig en inconsistente gegeven over pijn (3 RCT’s, totaal 262 vrouwen). Over de kwaliteit van leven, het hervatten van dagelijkse bezigheden of de duur van het ziekteverzuim waren geen gegevens.
Curettage versus afwachtend beleid
Er waren geen gegevens over ernstige complicaties voor de vergelijking curettage versus afwachtend beleid. Het totaal aantal noodzakelijke bloedtransfusies was significant meer bij afwachtend beleid (9/623, 1,4%) dan bij curettage (0/582; RR 6,5; 1,2 tot 34,4). De aantallen infecties in de onderbuik < 8 weken na behandeling verschilden niet significant tussen curettage en afwachtend beleid (25/709 [3,5%] versus 18/805 [2,2%]; RR 0,6; 95%-BI 0,4 tot 1,1).De mediane duur van het bloedverlies bedroeg 2 tot 13 dagen bij curettage en 4 tot 17 dagen bij afwachtend beleid en verschilde daarmee niet significant tussen beide groepen. Het gemiddelde aantal dagen met pijn verschilde evenmin significant (1 RCT, 155 vrouwen, gemiddeld verschil 0,2 [-0.3 tot 0,7]). Ook het gemiddeld aantal dagen met pijn verschilde niet (1,7 bij curettage en 1,9 bij afwachtend beleid). Er waren te weinig gegevens over kwaliteit van leven en terugkeer naar dagelijkse bezigheden om een betrouwbare vergelijking tussen beide behandelopties te kunnen maken. Duur van ziekteverzuim verschilde niet statistisch significant (1 RCT, 150 vrouwen, bij curettage gemiddeld 2,8 dagen, bij afwachtend beleid 2,5 dagen, gemiddeld verschil –0,2 [ 95%-BI -1,5 tot 1,2 dagen]).
Uit een recente meta-analyse bleek dat curettage (met dilatatie van de cervix) een gering maar statistisch significant hoger risico geeft op vroeggeboorte bij een volgende zwangerschap vergeleken met vrouwen die geen curettage hadden ondergaan (5.047/75.067 [6,7%] bij vrouwen met curettage [en dilatatie van de cervix] in de voorgeschiedenis, 83.889/1.765.787 [4,6%] bij vrouwen zonder curettage; OR 1,3; 95%-BI 1,2 tot 1,4). Uit een andere meta-analyse bleek een verhoogd risico op intra-uteriene verklevingen: bij vrouwen met een miskraam, die waren behandeld (het merendeel met curettage met dilatatie van de cervix), varieerde het met hysteroscopie vastgestelde percentage verklevingen tussen 3 en 38%, met een gepoolde prevalentie van 19% (95%-BI 13 tot 28%). Bij meer dan een curettage was het risico hoger vergeleken met eenmalige curettage (OR 2,1; 95%-BI: 1,2 tot 3,5). De klinische gevolgen waren onduidelijk; de mate van ernst van de adhesies varieerde van mild tot ernstig en onderzoek naar langetermijn effecten werd niet gevonden.
Conclusies
Effectiviteit: bij een niet-vitale zwangerschap is afwachtend beleid mogelijk minder effectief voor het bereiken van een complete miskraam dan medicamenteuze behandeling. Afwachtend beleid is minder effectief voor het bereiken van een complete miskraam vergeleken met curettage. Het percentage vrouwen met een complete miskraam na afwachtend beleid varieert en is ongeveer 60% tot 70%.
Complicaties en bijwerkingen: er is onvoldoende evidence voor een vergelijking van de verschillende behandelingsopties wat betreft het voorkomen van ernstige complicaties. Bloedtransfusie is vaker noodzakelijk bij afwachtend beleid vergeleken met curettage. Het aantal infecties in de onderbuik verschilt na afwachtend beleid of curettage niet, voor medicamenteuze behandeling ontbreken gegevens hierover. Over pijn, de duur van het bloedverlies, kwaliteit van leven, tijd tot herstel van dagelijkse bezigheden bestaat onvoldoende evidence voor een vergelijking van afwachtend beleid met de andere behandelopties.
Van conclusie naar aanbeveling
Kwaliteit van bewijs: het bewijs voor de effectiviteit, veiligheid en bijwerkingen van behandeling (en dan met name medicamenteuz behandeling) vergeleken met afwachtend beleid is van matige tot zeer lage kwaliteit (risico op vertekening, inconsistentie en/of onnauwkeurigheid). Alle onderzoeken werden uitgevoerd in de tweede lijn en bij een deel van de onderzoeken werden zowel vrouwen met een niet-vitale zwangerschap als een incomplete miskraam geïncludeerd.
Effectiviteit: het percentage complete miskramen bij afwachtend beleid varieert en is afhankelijk van het moment van de diagnose en de duur van het afwachten. Bij ongeveer 60% tot 70% van de vrouwen met een niet-vitale zwangerschap lijkt afwachtend beleid te resulteren in een spontane complete miskraam binnen twee weken. Op basis van de kwaliteit van de evidence meent de werkgroep dat medicamenteuze behandeling mogelijk sneller, maar niet overtuigend effectiever is dan afwachtend beleid.
Complicaties en bijwerkingen: bij afwachtend beleid is er, vergeleken met behandeling, een iets hoger risico (1 tot 2%) op hevig bloedverlies waarvoor een bloedtransfusie noodzakelijk is.
Patiëntenperspectief: in de vorige versie van deze standaard werd op basis van Nederlands onderzoek geadviseerd bij de keuze van het beleid aan te sluiten bij de eigen voorkeur van de vrouw (afwachtend beleid of curettage). De onderliggende gedachte hierbij is dat vrouwen met een sterke voorkeur voor een afwachtend beleid of behandeling de miskraam gemakkelijker kunnen verwerken indien zij hun eigen keuze kunnen volgen. Uit telefonische interviews die de werkgroep ter oriëntatie bij een aantal vrouwen met een doorgemaakte miskraam, heeft afgenomen, bleek ook dat alle vrouwen het belangrijk vonden zelf te beslissen over afwachten of behandeling.
Kwalitatief onderzoek naar psychisch welbevinden en patiënttevredenheid onder Engelse vrouwen die hadden meegedaan aan een RCT naar behandeling van miskraam (afwachtend beleid of curettage) bracht de volgende punten naar voren: er bestond grote mate van consensus over de angst voor interventie (met name anesthesie), voorspelbaarheid van het beloop (vrouwen wilden graag weten wanneer ze weer verder konden met hun dagelijkse bezigheden en wilden graag een voorspelbaar beloop) en de behoefte aan meer informatie (vrouwen wilden meer informatie over het beloop van bloedverlies, pijn, effect van medicamenteuze behandeling). Minder consensus was er over de noodzaak voor behandeling (natuurlijk beloop versus behandeling), beleving, behoefte om foetus/embryo te zien, pijn en bloedverlies en ervaren zorg. Uit een kleinschalig kwalitatief Deens onderzoek (zes vrouwen met een miskraam, vijf artsen en verpleegkundigen in de tweede lijn) over de keuze voor behandeling bij een miskraam kwam naar voren dat vrouwen hun keuze maken op basis van onuitgesproken overwegingen, zoals angst voor anesthesie of om de foetus te zien en dat ze de informatie van de artsen en verpleegkundigen vaak niet gebruikten om tot hun beslissing te komen. De kosten van verwijzing (het eigen risico van patiënten) kunnen ook een overweging zijn voor afwachtend beleid.
De werkgroep meent dat het belangrijk is om expliciet naar de overwegingen van de vrouw te vragen en ook aandacht te hebben voor eventuele angsten en onzekerheden.
Haalbaarheid: er is anno 2016 geen landelijke richtlijn van de Nederlandse Vereniging voor Obstetrie en Gynaecologie voor behandeling van een miskraam. Lokaal en regionaal zijn er verschillende protocollen voor het gebruik van misoprostol bij een niet-vitale zwangerschap. Dit maakt dat expliciete voorlichting over bijvoorbeeld de effectiviteit van medicamenteuze behandeling bij een niet-vitale zwangerschap (nog) niet goed te geven is.
De werkgroep meent dat de huisarts een vrouw goed kan voorlichten over de verschillende aspecten van medicamenteuze behandeling en curettage. De werkgroep vindt verder dat de keuze van afwachtend beleid of behandeling in de eerste lijn kan worden gemaakt. De keuze voor medicamenteuze behandeling of curettage vindt plaats in de tweede lijn (en is afhankelijk van lokale en regionale protocollen, zolang er geen landelijke richtlijn is).
Indien een vrouw geen voorkeur heeft voor een behandeling, meent de werkgroep dat het de voorkeur verdient om af te wachten gedurende één tot twee weken of de miskraam spontaan op gang komt. Eventueel kan langer afgewacht worden, afhankelijk van het klinische beeld en de voorkeur van de vrouw. De termijn van één tot twee weken voor afwachtend beleid is gebaseerd op consensus. Het meerderdeel van de miskramen lijkt binnen deze termijn compleet te zijn en bovendien vindt de werkgroep het vanuit patiëntenperspectief redelijk om een termijn aan te geven.
Aanbevelingen
- Bespreek met de vrouw dat afwachtend beleid bij ongeveer 60% tot 70% van de vrouwen binnen twee weken resulteert in een complete miskraam.
- Bespreek met de vrouw dat het beloop bij afwachtend beleid minder goed in te schatten is dan bij behandeling en dat het risico op hevig bloedverlies iets hoger lijkt dan bij behandeling.
- Bespreek met de vrouw dat er weinig bekend is over verschillen tussen de behandelingsopties wat betreft duur van het bloedverlies, pijn, emotionele beleving en tijd tot hervatting van dagelijkse bezigheden.
- Bespreek dat bij curettage een weliswaar klein, maar hoger risico op complicaties op kortere en langere termijn bestaat, vergeleken met afwachtend beleid of medicamenteuze behandeling.
- Bespreek met de vrouw dat de behandeling door de gynaecoloog afhankelijk is van lokale protocollen en dat de mogelijkheid voor medicamenteuze behandeling of curettage door de gynaecoloog wordt besproken.
- Informeer naar de overwegingen van de vrouw en heb ook aandacht voor eventuele angsten en onzekerheden.
- Adviseer indien de vrouw geen duidelijke voorkeur heeft een afwachtend beleid gedurende twee weken.
- Geef de vrouw tijd om de behandelingsmogelijkheden af te wegen en spreek op korte termijn een vervolgconsult af.
Bij het formuleren van aanbevelingen voor beleid heeft de werkgroep de antwoorden meegewogen van door het NHG uitgevoerde telefonische interviews met zeven vrouwen die eerder een miskraam hadden. De vrouwen werden door hun (verloskundig actieve) huisarts of verloskundige gevraagd deel te nemen aan de interviews.
Alle vrouwen vonden het belangrijk om de keuze voor afwachtend beleid of behandeling in de tweede lijn zelf te kunnen maken. De voorkeur voor afwachten of behandeling bleek afhankelijk van overwegingen als ‘snel het dode vruchtje weg willen hebben’, ‘natuurlijk beloop geeft ruimte en tijd voor de verwerking’, ‘liever geen medische interventie willen’ en praktische omstandigheden (bijvoorbeeld vakantie of werk). De vrouwen vonden informatie over het beloop van de miskraam bij afwachtend beleid en over de risico’s van behandeling belangrijk. Vrouwen die thuis een miskraam doormaakten, gaven aan de mogelijkheid tot laagdrempelig contact met de huisarts of verloskundig hulpverlener belangrijk te vinden, met name voor vragen over het beloop. Een paar vrouwen gaven aan achteraf de overweging van snelle verwijdering minder zwaar te wegen en vonden dat bedenktijd en voorlichting over alle behandelingsmogelijkheden zinvol was, ook bij een duidelijke voorkeur van de vrouw.
De uitkomsten sluiten aan bij die van een patiëntenfocusgroep, die bij de vorige herziening van deze standaard is gehouden. Wat betreft de vraag ‘Welke aandacht zou een huisarts tijdens een consult moeten besteden aan het krijgen van een miskraam?’ vonden de vrouwen toen dat de huisarts de vrouw moet laten meedenken over de opties. Ook vonden zij dat de huisarts de risico’s en complicaties van de behandelingsopties moet bespreken.
Werk
Naar Samenvatting ›Adviseer de vrouw zo nodig contact op te nemen met de bedrijfsarts, bijvoorbeeld over het informeren van de werkgever (zie NVAB-richtlijn Zwangerschap, postpartumperiode en werk)
Thuisarts
Naar Samenvatting ›Bied voorlichtingsmateriaal aan en verwijs naar de informatie op thuisarts.nl. De informatie op Thuisarts is gebaseerd op deze NHG-Standaard.
| Afwachtend beleid | Behandeling in 2e lijn | ||
|---|---|---|---|
| Medicamenteus | Curettage | ||
| Interventie | Geen interventie Controle bij huisarts na 1 en na 2 weken | Poliklinisch misoprostol (meestal vaginaal) Beloop thuis afwachten | Curettage onder lokale of algehele anesthesie Poliklinisch of in dagopname |
| Beloop | |||
| Noodzaak voor aanvullende behandeling in ziekenhuis na 2 weken | Bij 30-40% is aanvullend medicamenteuze behandeling of curettage noodzakelijk | Bij ca. 20% is aanvullend curettage noodzakelijk | Bij ca. 5% is herhaalde curettage noodzakelijk |
| Complicaties | Hevig vaginaal bloedverlies komt iets vaker voor dan bij medicatie of curettage | Hevig vaginaal bloedverlies komt zelden voor | Hevig vaginaal bloedverlies komt zelden voor Incidentie van complicaties < 5% (uterusperforatie, cervixlaesie, infectie of anesthesiologische complicaties) |
| Langetermijnrisico | Geen bij ongecompliceerd beloop | Geen bij ongecompliceerd beloop | Gering (vroeggeboorte bij volgende zwangerschap), maar vaker dan bij afwachtend beleid of medicamenteuze behandeling, met name bij herhaalde curettage Risico op verklevingen in de uterus, met name bij herhaalde curettage |
| * Het gangbare beleid in de 2e lijn voor wat betreft medicamenteuze behandeling of curettage kan lokaal en regionaal verschillen. | |||
Behandeling
Naar Samenvatting ›Maak samen met de vrouw een afweging tussen de behandelmogelijkheden (zie tabel 1) (zie Afweging behandelmogelijkheden)
Afwachtend beleid
Naar Samenvatting ›- Bij 60-70% van de vrouwen zal < 2 weken een complete miskraam plaatsvinden; in het ziekenhuis zal dat meestal sneller zijn (zie Afweging behandelmogelijkheden).
- Het beloop van de miskraam is minder goed in te schatten
- Het risico op hevig bloedverlies lijkt iets hoger.
- Er is weinig bekend over verschillen in duur van het bloedverlies, pijn, beleving en tijd tot hervatting van de dagelijkse bezigheden.
Behandeling in de 2e lijn
Naar Samenvatting ›- De behandeling door de gynaecoloog is afhankelijk van lokale protocollen en licht toe dat de gynaecoloog de mogelijkheden voor medicamenteuze behandeling of curettage bespreekt.
- Bij curettage is het risico op complicaties op kortere en langere termijn weliswaar gering, maar hoger dan bij afwachtend beleid of medicamenteuze behandeling.
Keuze van behandeling
Naar Samenvatting ›- Informeer naar de overwegingen van de vrouw en besteed aandacht aan eventuele angsten en onzekerheden, bijvoorbeeld hoe de uitdrijving van het zwangerschapsweefsel verloopt.
- Geef de vrouw tijd om de behandelmogelijkheden af te wegen en spreek op korte termijn een vervolgconsult af.
- Adviseer afwachtend beleid gedurende 1-2 weken indien de vrouw geen duidelijke voorkeur heeft.
Controles bij afwachtend beleid
Naar Samenvatting ›- Spreek bij afwachtend beleid een controle af na 1 week en zo nodig nogmaals na 2 weken
- Vraag de vrouw tussentijds contact op te nemen bij:
- hevig bloedverlies (bloedverlies waarvan de duur en/of hoeveelheid heviger is dan bij een gebruikelijke menstruatie) (zie Controles)
- buikpijn (heviger en/of anders dan bij een gebruikelijke menstruatie)
- koorts
- ongerustheid
Tussentijdse controle
Naar Samenvatting ›- Herhaal het lichamelijk onderzoek (zie Lichamelijk onderzoek)
- Beoordeel of het afwachtende beleid kan worden voortgezet of dat verwijzing voor aanvullend onderzoek dan wel behandeling geïndiceerd is.
Controles na 1 week en zo nodig na 2 weken
Naar Samenvatting ›- Vraag naar:
- aanwezigheid, duur en hoeveelheid van het bloedverlies
- buikpijn
- koorts
- beleving
- hinder bij dagelijkse bezigheden
- Overweeg afhankelijk van de bevindingen (buikpijn, hoeveelheid bloedverlies) herhaling van het onderzoek van buik en vaginaal onderzoek (zie Lichamelijk onderzoek).
- Stem het beleid af op de bevindingen:
- complete miskraam
- incomplete miskraam
- miskraam die nog niet heeft plaatsgevonden
Beleid bij vermoeden van complete miskraam
Naar Samenvatting ›- Bevindingen bij een complete miskraam:
- veel bloed met weefsel(delen) verloren in de voorafgaande week
- het bloedverlies is gestopt
- buikpijn of koorts ontbreken
- Bespreek deze bevindingen met de vrouw:
- besteed aandacht aan haar beleving en aan eventuele vragen
- leg uit dat niet met volledige zekerheid te zeggen is of de miskraam compleet is.
- leg uit dat een zwangerschapstest enkele weken positief kan blijven omdat het hCG geleidelijk daalt
- leg uit dat echoscopie geen consequenties heeft als het bloedverlies gestopt is en er geen andere klachten zijn. Er kan worden afgewacht tot de menstruatie na 4-6 weken weer op gang komt
- Geef preconceptioneel advies bij een actuele kinderwens (zie NHG-Standaard Preconceptiezorg):
- er zijn geen medische bezwaren tegen een nieuwe zwangerschap
- afwachten van een menstruatie vanwege termijnbepaling is niet noodzakelijk (zie Details).
- Bied een nacontrole aan de vrouw en haar partner na 4-6 weken (zie Nacontrole). Bij vrouwen met een eerdere depressie of angststoornis is mogelijk aanvullende begeleiding nodig (zie Beleving).
- Beoordeel of toediening van antiresus(D)-immunoglobuline geïndiceerd is (zie kader Toediening antiresus(D)-immunoglobuline).
Een retrospectief onderzoek (n = 272) naar het beloop van zwangerschappen aansluitend op een miskraam, laat zien dat deze zwangerschappen een even grote kans op een ongecompliceerd beloop hebben als zwangerschappen na enkele maanden. Afwachten van een menstruatie in verband met termijnbepaling is niet noodzakelijk. Een prospectief onderzoek bij vrouwen die een miskraam hadden doorgemaakt (n = 227) laat zien dat een nieuwe zwangerschap (op een moment dat de vrouw daaraan toe is) de gevoelens van rouw vermindert.
Beleid bij vermoeden dat een miskraam nog niet heeft plaatsgevonden
Naar Samenvatting ›- Aanwijzingen dat een miskraam nog niet heeft plaatsgevonden:
- weinig bloedverlies in de voorafgaande week
- intermitterend bloedverlies in de voorafgaande week
- het bloedverlies is gestopt in de voorafgaande week
- Overleg met de vrouw of zij nog een week wil afwachten; zo ja, spreek dan opnieuw een controle af na 1 week.
- Verwijs, indien de miskraam na 2 weken nog niet heeft plaatsgevonden, in overleg met de vrouw voor behandeling naar de gynaecoloog (zie Verwijzing).
- Als een vrouw het spontane beloop > 2 weken wil afwachten, is daar geen bezwaar tegen (zie Afweging behandelmogelijkheden).
Beleid bij vermoeden van incomplete miskraam
Naar Samenvatting ›- Beoordeel afhankelijk van de aard en de duur van de klachten of afwachten gedurende een week of verwijzing geïndiceerd is.
- Overleg, indien verwijzing niet geïndiceerd is, met de vrouw of ze wil afwachten; zo ja, spreek dan een controle af na 1 week.
- Verwijs voor beoordeling naar de gynaecoloog bij:
- persisterend bloedverlies
- intermitterend bloedverlies
- weer toenemend bloedverlies
- aanhoudende buikpijn (zie Consultatie en verwijzing) (zie Details).
Een Nederlandse richtlijn voor gynaecologen voor de behandeling van incomplete miskraam is er anno 2016 niet. Afwachten, medicamenteuze behandeling en curettage behoren tot de behandelmogelijkheden. In een Cochrane-review naar de effectiviteit van medicamenteuze behandeling vergeleken met afwachtend beleid bij vrouwen met incomplete miskraam was er geen statistisch significant verschil in het percentage complete miskramen na twee weken tussen beide groepen (60/74, 81% versus 44/76, 58%; 2 RCT’s, meta-analyse RR 1,2; 95%-BI 0,7 tot 2,1). Er waren te weinig gegevens om verschillen in optreden van ernstige complicaties te kunnen beoordelen. De effectiviteit van medicamenteuze behandeling verschilde nauwelijks met die van curettage (11 RCT’s, uitgevoerd in de tweede lijn; n = 2493, meta-analyse, RR 0,97 (0,95 tot 0,99). Ook hier waren er te weinig gegevens om verschillen in optreden van ernstige complicaties te kunnen beoordelen.
Op grond van dit onderzoek kan bij een incomplete miskraam een afwachtend beleid gedurende 1 à 2 weken overwogen worden. De aard en de duur van de klachten en de voorkeur van de vrouw zullen hierbij betrokken moeten worden. Bij keuze voor afwachtend beleid wordt een controle na een week geadviseerd.
Persisterend, intermitterend of weer toenemend bloedverlies en/of aanhoudende buikpijn zijn indicaties voor verwijzing naar de gynaecoloog. Deze aanbevelingen zijn gebaseerd op consensus binnen de werkgroep.
Nacontrole na 4-6 weken
Naar Samenvatting ›- Bespreek de verwerking en eventuele vragen die nog leven met de vrouw of met het paar. Bij vrouwen met een eerdere depressie of angststoornis is mogelijk aanvullende begeleiding nodig (zie Beleving).
- Ga na of er nog afscheiding is en of inmiddels een menstruatie heeft plaatsgevonden.
- Verricht een zwangerschapstest na minimaal 4-6 weken als de menstruatie uitblijft (zie Zwangerschapstest).
- Verricht bij een positieve zwangerschapstest transvaginale echoscopie.
- Geef bij een actuele zwangerschapswens preconceptionele adviezen (zie NHG-Standaard Preconceptiezorg).
Consultatie en verwijzing
Naar Samenvatting ›Verwijs naar de gynaecoloog bij:
- hevig bloedverlies (bloedverlies waarvan de duur en/of hoeveelheid heviger is dan bij een gebruikelijke menstruatie)
- toenemende pijnklachten
- koorts
- miskraam die na 1-2 weken niet op gang is gekomen, indien de vrouw niet langer wil wachten
- (vermoedelijk) incomplete miskraam (zie Beleid bij vermoeden van incomplete miskraam)
Complete miskraam
Naar Samenvatting ›Voorlichting en advies
Naar Samenvatting ›- Bevindingen bij een complete miskraam:
- veel bloed met weefsel(delen) verloren
- bloedverlies gestopt
- buikpijn verdwenen
- echoscopisch leeg cavum uteri
- Bespreek de echoscopische bevindingen met de vrouw; besteed daarbij ook aandacht aan de beleving en aan eventuele vragen.
- Leg uit dat spotting enkele weken kan aanhouden.
- Geef aan dat de menstruatie na 4-6 weken weer op gang komt.
- Leg uit dat een zwangerschapstest enkele weken positief kan blijven omdat het hCG geleidelijk daalt.
- Besteed aandacht aan de beleving van de vrouw en haar partner (zie Beleving).
- Geef preconceptioneel advies bij een actuele kinderwens (zie NHG-Standaard Preconceptiezorg):
- er zijn geen medische bezwaren tegen een nieuwe zwangerschap
- afwachten van een menstruatie vanwege termijnbepaling is niet noodzakelijk (zie Beleid bij vermoeden van complete miskraam).
- Bespreek de mogelijkheid van aanvullende begeleiding voor vrouwen met een depressie of angststoornis in de voorgeschiedenis (zie Beleving).
- Beoordeel of toediening van antiresus(D)-immunoglobuline geïndiceerd is (zie kader Toediening antiresus(D)-immunoglobuline).
- Bied de vrouw en haar partner een nacontrole aan na 4-6 weken.
Nacontrole
Naar Samenvatting ›- Informeer naar de verwerking en eventuele vragen die nog leven bij de vrouw of het paar.
- Bespreek de mogelijkheid van aanvullende begeleiding voor vrouwen met een depressie of angststoornis in de voorgeschiedenis (zie Beleving).
- Ga na of er nog afscheiding is en of inmiddels een menstruatie heeft plaatsgevonden.
- Verricht een zwangerschapstest als de menstruatie > 4-6 weken uitblijft (zie Zwangerschapstest).
- Overleg bij een positieve zwangerschapstest met de gynaecoloog over aanvullend onderzoek.
- Geef bij een actuele zwangerschapswens preconceptionele adviezen (zie NHG-Standaard Preconceptiezorg).
Incomplete miskraam
Naar Samenvatting ›Voorlichting en advies
Naar Samenvatting ›Uitleg over het beloop
Naar Samenvatting ›- Bij een incomplete miskraam is niet al het zwangerschapsweefsel uitgedreven.
- Bij een deel van de vrouwen worden de zwangerschapsresten alsnog spontaan uitgedreven, maar bij een deel niet.
- Geef aan dat daarom soms behandeling noodzakelijk is, maar dat niet te voorspellen is bij wie (zie Beleid bij vermoeden van incomplete miskraam).
- Besteed aandacht aan de beleving van de vrouw en haar partner (zie Beleving).
- Bespreek met de vrouw wanneer ze contact moet opnemen voor een controle (zie Controles bij afwachtend beleid).
Uitleg over de oorzaak
Naar Samenvatting ›- Een miskraam komt frequent voor en kan gezien worden als een natuurlijke reactie op een afwijkende aanleg van de foetus.
- Een afwijkende aanleg is bijna altijd vlak voor de bevruchting ontstaan en wordt zelden veroorzaakt door afwijkende chromosomen bij de ouders.
Pijnstilling
Naar Samenvatting ›Adviseer de vrouw bij pijnklachten paracetamol te gebruiken, bij onvoldoende effect eventueel gecombineerd met een NSAID (zie NHG-Standaard Pijn).
Thuisarts
Naar Samenvatting ›Verwijs naar de informatie op thuisarts.nl. De informatie op Thuisarts is gebaseerd op deze NHG-Standaard.
Behandeling
Naar Samenvatting ›- Beoordeel afhankelijk van de aard en de duur van de klachten of afwachten dan wel verwijzing geïndiceerd is (zie Controle en verwijzing)
- Overleg met de vrouw of ze wil afwachten als indicaties voor verwijzing ontbreken.
- Zo ja, spreek dan een controle af na 1 week en vraag de vrouw tussentijds contact op te nemen bij:
- hevig bloedverlies (bloedverlies waarvan de duur en/of hoeveelheid heviger is dan bij een gebruikelijke menstruatie)
- buikpijn heviger en/of anders dan bij een voor de vrouw gebruikelijke menstruatie
- koorts
- ongerustheid
- Indien na 1 week het bloedverlies is gestopt en buikpijn of koorts ontbreken, is er vermoedelijk sprake van een complete miskraam. Volg dan het beleid zoals beschreven bij ‘complete miskraam’.
- Indien er geen aanwijzingen zijn voor een complete miskraam, bespreek dan opnieuw de mogelijkheid van verwijzing.
Consultatie en verwijzing
Naar Samenvatting ›Verwijs voor beoordeling naar de gynaecoloog bij:
- persisterend bloedverlies
- intermitterend bloedverlies
- weer toenemend bloedverlies
- aanhoudende buikpijn (zie Beleid bij vermoeden van incomplete miskraam).
EUG of molazwangerschap
Naar Samenvatting ›Verwijs de vrouw direct naar de gynaecoloog voor behandeling indien echoscopisch een EUG of molazwangerschap is vastgesteld.
Richtlijnen beleid bij herhaalde miskramen
Naar Samenvatting ›Voorlichting en advies
Naar Samenvatting ›- Informeer de vrouw goed over de oorzaken van een vroege miskraam
- Benadruk dat ook na een herhaalde vroege miskraam de kans groot is dat een volgende zwangerschap resulteert in de geboorte van een gezond kind (zie Achtergronden).
- Bespreek met de vrouw en haar partner dat er bij het merendeel van de paren geen verklaring wordt gevonden voor herhaalde vroege miskramen
- Leg uit dat er wel risicofactoren bekend zijn, maar dat de effecten van behandeling daarvan beperkt of onbekend zijn (zie Herhaalde miskramen).
- Informeer de vrouw over de mogelijkheden tot aanvullend onderzoek in de 2e lijn:
- echoscopie zal vrijwel altijd plaatsvinden
- op indicatie: bloedonderzoek (antifosfolipidensyndroom, autoantistoffen tegen de schildklier), karyotypering bij de vrouw en haar partner, en hysteroscopie
- Geef aan dat herhaalde miskramen op zichzelf geen reden vormen tot zwangerschapscontroles door de gynaecoloog of tot (poli)klinische partus (zie Details).
Bij een zwangerschap na herhaalde miskramen vindt verloskundige begeleiding bij de verloskundige/verloskundig actieve huisarts plaats (zie NHG-Standaard Zwangerschap en kraamperiode).
Consultatie en verwijzing
Naar Samenvatting ›Overweeg verwijzing naar de gynaecoloog indien de vrouw ≥ 2 vroege miskramen heeft doorgemaakt.
Extra-uteriene graviditeit (EUG)
Naar Samenvatting ›Extra-uteriene graviditeit (EUG)
Naar Samenvatting ›- Een EUG is meestal in de tuba gelokaliseerd en is het gevolg van vertraagde of belemmerde doorgang door de tuba
- Risicofactoren voor het optreden van een EUG:
- aanwijzingen voor tubapathologie: eerdere EUG, pelvic inflammatory disease (PID), subfertiliteit
- eerdere tubachirurgie
- fertiliteitsbehandeling
- zwangerschap bij spiraalgebruik of na sterilisatie.
- Hoe groot het risico voor elk van de genoemde risicofactoren is, is niet precies bekend; ongeveer 50% van de EUG heeft geen aanwijsbare oorzaak.
Klachten
- Buikpijn en/of vaginaal bloedverlies bij een al dan niet bekende zwangerschap zijn meestal de klachten waarmee een vrouw bij de huisarts komt
- De aard en lokalisatie van de buikpijn kunnen variëren en kan heviger en/of anders zijn dan bij een gebruikelijke menstruatie.
- buikpijn en/of vaginaal bloedverlies in het 1e zwangerschapstrimester kan duiden op een EUG (zie Details).
- Klachten ten gevolge van een EUG treden in de regel op vóór de 8e zwangerschapsweek.
- De patiënt kan aangeven dat de laatste ‘menstruatie’ korter was dan gewoonlijk, terwijl het in werkelijkheid ging om abnormaal bloedverlies ten gevolge van innesteling van een EUG.
- Andere, weinig specifieke klachten:
- subjectieve zwangerschapsverschijnselen
- mictieklachten
- gastro-intestinale klachten (misselijkheid, braken, diarree)
- Bij vrouwen met een niet-geruptureerde EUG hebben vroege klachten weinig voorspellende waarde.
- Late klachten, die kunnen passen bij tubaruptuur en levensbedreigend bloedverlies in de buik:
- schouderpijn (referred pain)
- licht gevoel in het hoofd
- neiging tot flauwvallen
- loze aandrang
Lichamelijk onderzoek
- Indien bij vaginaal bloedverlies nog niet echoscopisch is vastgesteld dat de zwangerschap intra-uterien is, is er een vermoeden van een EUG bij een of meer van de volgende aanwijzingen:
- bij palpatie pijnlijke buik
- bij vaginaal toucher tekenen van peritoneale prikkeling of slingerpijn
- tekenen van bedreigde circulatie (‘licht in het hoofd’, collapsneiging, snelle pols, lage bloeddruk) (zie Details).
Diagnostiek
- Snelle lokalisatie van een extra-uteriene zwangerschap door middel van transvaginale echoscopie verhoogt de kans op een gunstig (tubasparend) beloop; dit is ook mogelijk bij een zwangerschapsduur < 6 weken (zie Details).
- Indien een kort bestaande zwangerschap niet of onvoldoende betrouwbaar kan worden gelokaliseerd, worden in de 2e lijn aanvullend een of meer hCG-bepalingen in het bloed gedaan (zie Details).
Beleid
- Verwijs bij een vermoeden van een EUG direct naar de gynaecoloog; overleg aan de hand van het klinische beeld met de gynaecoloog over de mate van spoed.
- De behandeling is chirurgisch of tubasparend, afhankelijk van het stadium van de EUG.
- Tubasparend beleid kan medicamenteuze behandeling inhouden of afwachtend beleid, beide onder monitoring van de concentratie hCG in het bloed (zie Details).
Mogelijke complicaties
- Tubaruptuur en levensbedreigend bloedverlies
- Verminderde fertiliteit door schade aan of verlies van de tuba
- Heterotope zwangerschap (gelijktijdige intra-uteriene en extra-uteriene zwangerschap) komt heel zelden spontaan voor, na een fertiliteitsbehandeling veel vaker (zie Details).
Achtergrond
Vaginaal bloedverlies en/of buikpijn tijdens de vroege zwangerschap kan veroorzaakt worden door een extra-uteriene graviditeit (EUG). Snelle herkenning en behandeling hiervan kunnen maternale morbiditeit (schade aan de tuba) en mortaliteit (fatale intra-abdominale bloeding) reduceren. De incidentie van een EUG is in Nederland met 7 per 1000 geboorten echter laag. Vooral in de beginfase kunnen de symptomen van een EUG ook passen bij andere aandoeningen. Het identificeren van risicofactoren voor een EUG kan huisartsen helpen bij de tijdige herkenning van een EUG. Een eerdere EUG, doorgemaakte PID, aanwezigheid van een spiraal (vooral een levonorgestrel bevattend spiraal, omdat prostagenen de trilhaarfunctie in de tubae verminderen), eerdere tubabuikchirurgie en behandeling van infertiliteit zijn factoren die het risico op een EUG vergroten. In een meta-analyse van 27 patiëntcontroleonderzoeken en 9 cohortonderzoeken bleek dat een doorgemaakte PID, eerdere EUG en eerdere tubachirurgie het risico op een EUG vergrootte met een factor van respectievelijk 2,5, 8,3 en 21. Belangrijk is echter dat bij 50% van de patiënten met een EUG geen van de genoemde risicofactoren aanwijsbaar is.
Vraagstelling
Welke elementen uit anamnese en lichamelijk onderzoek zijn in de huisartsenpraktijk voorspellend voor een EUG bij vrouwen met vaginaal bloedverlies en/of buikpijn in het eerste zwangerschapstrimester?
Beschrijving onderzoek
In een meta-analyse werden diagnostische onderzoeken met betrekking tot een EUG van 1965 tot december 2012 samengevat. Inclusiecriteria waren onder andere vaginaal bloedverlies of buikpijn in de vroege zwangerschap, een minimumaantal van 100 patiënten en een op alle patiënten toegepaste referentiestandaard (klinische follow-up of chirurgische beeldvorming). Exclusiecriteria waren onder andere retrospectieve opzet van het onderzoek en beperking van het onderzoeksdomein (bijvoorbeeld focus op een geruptureerde EUG). Een aanvullende search naar diagnostische onderzoeken tot februari 2016 leverde geen aanvullende bruikbare onderzoeken op.
Resultaten
In de meta-analyse werden 14 onderzoeken geïncludeerd. Het totale aantal patiënten bedroeg 12.101, van wie 982 met een EUG. In de 10 kwalitatief beste onderzoeken was de gepoolde prevalentie van EUG 15%. Alle onderzoeken waren uitgevoerd in de tweede lijn en hadden patiënten met tekenen van een hypovolemische shock geëxcludeerd. De data werden, waar mogelijk, samengevoegd in een meta-analyse en weergegeven als positieve (LR+) en negatieve (LR-) likelihood ratio’s. Meerdere anamnestische kenmerken, zoals pijn of vaginaal bloedverlies, vergrootten het risico op een EUG, maar slechts in geringe mate (LR+ < 1,5). Slingerpijn bij lichamelijk onderzoek was sterker risicoverhogend (LR+ 4,9), evenals een palpabele zwelling van een adnex (LR+ 2,4) en een bij palpatie pijnlijk adnex (LR+ 1,9). De LR- van de genoemde risicofactoren bedroeg respectievelijk 0,62, 0,94 en 0,57. Het meest voorspellend voor een EUG was een bij transvaginale echoscopie vastgestelde zwelling van een adnex in afwezigheid van een intra-uteriene graviditeit (LR+ 111; 95%-BI 12 tot 1028). Afwezigheid van een adnexzwelling bij transvaginale echoscopie verlaagde het risico op EUG sterk (LR- 0,12; 95%-BI 0,03 tot 0,55). De meta-analyse laat echter niet zien wat de risicoverhoging is bij gelijktijdige aanwezigheid van meerdere risicofactoren uit voorgeschiedenis, anamnese en lichamelijk onderzoek.
Overweging
Afgezien van de diagnostische waarde van een transvaginale echoscopie is de diagnostische waarde van anamnese en lichamelijk onderzoek zeer beperkt. Zo zal de aanwezigheid van slingerpijn bij lichamelijk onderzoek het risico op een EUG vergroten van ongeveer 0,7 naar iets meer dan 2%, terwijl afwezigheid hiervan het risico verlaagt naar iets minder dan 0,5%. Anamnese en lichamelijk onderzoek zijn de huisarts dus weinig behulpzaam bij de risico-inschatting van een EUG. Gezien de potentiële gevolgen van een EUG heeft de werkgroep de volgende aanbeveling geformuleerd.
Aanbevelingen
Indien een zwangerschap nog niet met echoscopie intra-uterien is gelokaliseerd, bestaat er bij vaginaal bloedverlies en een of meerdere aanwijzingen voldoende vermoeden van een EUG om direct te verwijzen naar de gynaecoloog:
- buikpijn heviger en/of anders dan bij een voor de vrouw gebruikelijke menstruatie;
- risicofactoren voor het optreden van een EUG (zie kader Extra-uteriene graviditeit (EUG) in de volledige tekst);
- bij palpatie pijnlijke buik of tekenen van peritoneale prikkeling of slingerpijn bij vaginaal toucher;
- tekenen van bedreigde circulatie (‘licht in het hoofd’, collapsneiging, snelle pols, lage bloeddruk).
De meest constante echoscopische bevinding bij een EUG is een leeg cavum uteri. Deze bevinding is echter weinig specifiek en kan ook passen bij de volgende diagnoses: niet zwanger (positieve zwangerschapstest?), status na een recente miskraam (anamnese passend bij een doorgemaakte miskraam met buikkramp, bloed- en weefselverlies, bij eerdere echoscopie een intra-uteriene zwangerschap te zien?) of zwangerschap nog te klein voor echoscopische detectie.
Voor de diagnostische waarde van echoscopische bevindingen voor het stellen van de diagnose EUG, zoals aanwezigheid van een extra-uteriene vruchtzak, een ectopische (adnex)massa, vrij vocht in het cavum Douglasi of vrij vocht in het cavum uteri, wordt verwezen naar de richtlijn van de Nederlandse Vereniging voor Obstetrie en Gynaecologie.
Soms is er sprake van een zwangerschap van onbekende locatie (ZOL); een vrouw met een positieve zwangerschapstest heeft bij transvaginale echoscopie (nog) geen zichtbare zwangerschap, intra- of extra-uterien, dan wel afwijkingen die erg suggestief zijn voor een EUG, zoals vrij vocht of een adnexmassa. Bij een ZOL worden door de gynaecoloog aanvullend seriele hCG-bepalingen gedaan om de trofoblastactiviteit in de tijd te bepalen. Door het beloop van het serum-hCG kan een vitale zwangerschap (IUG of EUG) worden onderscheiden van een niet-vitale zwangerschap.
Een tubaire EUG wordt afhankelijk van het stadium expectatief (met vervolgen van hCG-waarden), medicamenteus (met methotrexaat) of chirurgisch (de voorkeur heeft tubectomie, in sommige gevallen tubotomie) behandeld.
De incidentie van een heterotope zwangerschap (gelijktijdig zowel een intra- als extra-uteriene zwangerschap) is 1 per 15.000 zwangere vrouwen, maar veel frequenter bij vrouwen met een fertiliteitsbehandeling, bij wie zowel meerlingen als tubapathologie vaak voorkomen.
Organisatie van zorg
Naar Samenvatting ›Voor vrouwen met vaginaal bloedverlies en/of buikpijn tijdens de zwangerschap is het belangrijk de zorg goed af te stemmen tussen de huisarts en de verloskundige. Dit is met name van belang om te voorkomen dat de vrouw niet weet bij wie ze terecht kan, er diversiteit is in diagnostiek en beleid en om de continuïteit van zorg te waarborgen.
- Spreek daarom lokaal of regionaal af wie bij verwijzing binnen de 1e lijn of naar de 2e lijn de behandeling coördineert en aanspreekpunt is voor de vrouw; laat hierbij beschikbaarheid en deskundigheid bepalend zijn.
- Andere punten waar lokaal of regionaal ook afspraken over gemaakt kunnen worden:
- diagnostiek (echoscopie)
- behandeling (afwachtend beleid of verwijzing naar de 2e lijn)
- toediening van antiresus(D)-immunoglobuline (zie kader Toediening van antiresus(D)-immunoglobuline)
- samenwerking en communicatie (bijvoorbeeld over verwijzen en terugverwijzen, informatie-uitwisseling, begeleiding van en voorlichting aan patiënten).
- Deze werkafspraken tussen huisartsen en verloskundigen vragen ook om afstemming met de gynaecologen (lokaal of regionaal). Zie kader Samenwerkingsafspraken.
Bepaling resus(D)-bloedgroep
Naar Samenvatting ›- De verloskundig hulpverlener bepaalt bij iedere zwangere vrouw bij een zwangerschapsduur ≥ 8 weken de resus(D)-bloedgroep, indien deze nog niet bekend is (zie NHG-Standaard Zwangerschap en kraamperiode).
- Bij een miskraam na een zwangerschapsduur > 10 weken krijgen resus(D)-negatieve vrouwen antiresus(D)-immunoglobuline toegediend; dit gebeurt in principe door de verloskundig hulpverlener (zie Details)
- Bepaling van de resus(D)-factor en toediening van antiresus(D)-immunoglobuline door de huisarts is alleen noodzakelijk indien de vrouw (nog) geen verloskundig hulpverlener heeft.
De Prenatale Screening Infectieziekten en Erytrocytenimmunisatie (PSIE) is een landelijk preventieprogramma dat aan alle vrouwen vanaf de achtste week van de zwangerschap een bloedonderzoek aanbiedt (zie de NHG-Standaard Zwangerschap en kraamperiode). Het bloed van zwangere vrouwen wordt onder andere onderzocht op resusfactor. Ongeveer 14% van de zwangere vrouwen is resus(D)-negatief.
In een systematische review van goede kwaliteit werd de effectiviteit van toediening en de dosering van antiresus(D)-immunoglobuline onderzocht bij vrouwen met een miskraam in het eerste trimester van de zwangerschap of EUG. In totaal werden 11 onderzoeken geïncludeerd. De kwaliteit van bewijs was laag tot zeer laag, alle onderzoeken waren gepubliceerd in 1980 of eerder. De incidentie van sensibilisatie bij het achterwege laten van profylaxe varieerde van 2 tot 20%. Er werd geen verschil in effect aangetoond tussen doseringen variërend van 50 tot 300 microgram.
In het landelijk Draaiboek prenatale screening voor verloskundige hulpverleners is het advies 375 IE antiresus(D)-immunoglobuline toe te dienen na curettage (ongeacht zwangerschapsduur) en na een miskraam bij een zwangerschapsduur langer dan 10 weken. De toediening, dosis, datum en reden dienen te worden aangemeld aan RIVM-DVP met het toedieningsformulier.
De onderbouwing voor de toediening en dosering van antiresus(D)-profylaxe is beperkt. De werkgroep volgt het landelijk Draaiboek prenatale screening.
Aanbevelingen
- Dien 375 IE antiresus(D)-immunoglobuline toe aan vrouwen die resus(D)-negatief zijn na curettage (ongeacht zwangerschapsduur) en na een miskraam bij een zwangerschapsduur langer dan 10 weken. Toediening dient bij voorkeur binnen 48 tot 72 uur plaats te vinden.
- Meld toediening, dosis, datum en reden aan RIVM-DVP met het toedieningsformulier (formulier downloaden via www.draaiboekpsie.nl).
Toediening antiresus(D)-immunoglobuline
Naar Samenvatting ›- Toediening van antiresus(D)-immunoglobuline is geïndiceerd bij alle resus(D)-negatieve vrouwen die na een zwangerschapsduur ≥ 10 weken een miskraam hebben doorgemaakt.
- Dien antiresus(D)-immunoglobuline alleen toe indien de vrouw (nog) geen verloskundig hulpverlener heeft; de toediening is in principe de taak van de verloskundig hulpverlener.
- Dien antiresus(D)-immunoglobuline bij voorkeur zo snel mogelijk toe, in ieder geval < 72 uur na de miskraam (zie Draaiboek PSIE) (zie Bepaling resus(D)-bloedgroep).
Samenwerkingsafspraken
Naar Samenvatting ›Deze landelijke samenwerkingsafspraken zijn opgesteld in samenspraak met de Koninklijke Nederlandse Organisatie van Verloskundigen (KNOV). Ze zijn te gebruiken als handvat voor het opstellen van lokale of regionale afspraken. Uitgangspunt is het waarborgen van continuïteit van zorg voor vrouwen met vaginaal bloedverlies en/of buikpijn bij een zwangerschapduur ≤ 16 weken.
- De huisarts of verloskundige bespreekt bij het 1e contact in de zwangerschap met wie de vrouw contact op kan nemen bij vaginaal bloedverlies en/of buikpijn.
- De huisarts of verloskundige die de zwangerschap begeleidt, is verantwoordelijk voor de 1e beoordeling bij vaginaal bloedverlies en/of buikpijn. Indien de vrouw nog geen consult bij de verloskundige heeft gehad, kan deze beoordeling zowel door de huisarts als de verloskundige worden verricht.
- Bij hevig vaginaal bloedverlies of bij aanwijzingen voor een EUG (zie kader Spoed en kader Extra-uteriene graviditeit (EUG)) dient onderzoek met spoed plaats te vinden door de huisarts of verloskundige met wie de vrouw contact opneemt.
- Bij vermoeden van een EUG is verwijzing naar de gynaecoloog geïndiceerd, na overleg over de mate van spoed.
- Bij een indicatie voor echoscopisch onderzoek dient dit onderzoek bij voorkeur binnen enkele werkdagen plaats te vinden. De huisarts of verloskundige die echoscopie aanvraagt, is verantwoordelijk voor het bespreken van de uitslag met de vrouw.
- De huisarts of verloskundige die een miskraam begeleidt, biedt de vrouw en haar partner 4-6 weken na de miskraam een nacontrole aan. Bij vrouwen met een eerdere depressie of angststoornis overweegt de verloskundige verwijzing naar de huisarts voor eventueel aanvullende begeleiding.
- Bij herhaalde miskramen overleggen de verloskundige en de huisarts, indien een verwijzing naar de gynaecoloog wordt overwogen.
- De huisarts en de verloskundige informeren elkaar binnen een termijn van 2 weken als er sprake is van een miskraam of verwijzing naar de 2e lijn.
Referenties
- Van Oppenraaij RH, Goddijn M, Lok CA, Exalto N. De jonge zwangerschap: Revisie van de Nederlandse benamingen voor klinische en echoscopische bevindingen. Ned Tijdschr Geneeskd 2008;152:20-4.
- Verschoor MA, Lemmers M, Wekker MZ, Huirne JA, Goddijn M, Mol BW, et al. Practice variation in the management of first trimester miscarriage in the Netherlands: A nationwide survey. Obstet Gynecol Int 2014;2014:387860.
- NVOG. Herhaalde miskraam (2007). Ga naar bron: NVOG. Herhaalde miskraam (2007).
- RCOG. The investigation and treatment of couples with recurrent firsttrimester and second-trimester miscarriage. Green–top guideline no. 17 (2011). Ga naar bron: RCOG. The investigation and treatment of couples with recurrent firsttrimester and second-trimester miscarriage. Green–top guideline no. 17 (2011).
- Everett C. Incidence and outcome of bleeding before the 20th week of pregnancy: Prospective study from general practice. BMJ 1997;315:32-4.
- Hasan R, Baird DD, Herring AH, Olshan AF, Jonsson Funk ML, Hartmann KE. Association between first-trimester vaginal bleeding and miscarriage. Obstet Gynecol 2009;114:860-7.
- Nielen MMJ, Spronk I, Davids R, Zwaanswijk M, Verheij RA, Korevaar JC. Incidentie en prevalentie van gezondheidsproblemen in de nederlandse huisartsenpraktijk in 2014. Uit: NIVEL Zorgregistraties eerste lijn [internet]. 2015 [Laatst gewijzigd op 07-03-2016; geraadpleegd op 27-06-2016]. Ga naar bron: Nielen MMJ, Spronk I, Davids R, Zwaanswijk M, Verheij RA, Korevaar JC. Incidentie en prevalentie van gezondheidsproblemen in de nederlandse huisartsenpraktijk in 2014. Uit: NIVEL Zorgregistraties eerste lijn [internet]. 2015 [Laatst gewijzigd op 07-03-2016; geraadpleegd op 27-06-2016].
- De Graaf A, Van Gaalen R, CBS. Ouderlijk gezin beïnvloedt timing eerste moederschap. Ga naar bron: De Graaf A, Van Gaalen R, CBS. Ouderlijk gezin beïnvloedt timing eerste moederschap.
- Blohm F, Friden B, Milsom I. A prospective longitudinal population-based study of clinical miscarriage in an urban swedish population. BJOG 2008;115:176-82.
- Nybo Andersen AM, Wohlfahrt J, Christens P, Olsen J, Melbye M. Maternal age and fetal loss: Population based register linkage study. BMJ 2000;320:1708-12.
- Macklon NS, Geraedts JP, Fauser BC. Conception to ongoing pregnancy: The ‘black box’ of early pregnancy loss. Hum Reprod Update 2002;8:333-43.
- Moscrop A. Can sex during pregnancy cause a miscarriage? A concise history of not knowing. Br J Gen Pract 2012;62:308-10.
- Sampson A, De Crespigny LC. Vanishing twins: The frequency of spontaneous fetal reduction of a twin pregnancy. Ultrasound Obstet Gynecol 1992;2:107-9.
- Sebire NJ, Thornton S, Hughes K, Snijders RJ, Nicolaides KH. The prevalence and consequences of missed abortion in twin pregnancies at 10 to 14 weeks of gestation. Br J Obstet Gynaecol 1997;104:847-8.
- De Braekeleer M, Dao TN. Cytogenetic studies in couples experiencing repeated pregnancy losses. Hum Reprod 1990;5:519-28.
- Franssen MT, Korevaar JC, Tjoa WM, Leschot NJ, Bossuyt PM, Knegt AC, et al. Inherited unbalanced structural chromosome abnormalities at prenatal chromosome analysis are rarely ascertained through recurrent miscarriage. Prenat Diagn 2008;28:408-11.
- Franssen MT, Korevaar JC, Leschot NJ, Bossuyt PM, Knegt AC, Gerssen-Schoorl KB, et al. Selective chromosome analysis in couples with two or more miscarriages: Case-control study. BMJ 2005;331:137-41.
- Jauniaux E, Farquharson RG, Christiansen OB, Exalto N. Evidence-based guidelines for the investigation and medical treatment of recurrent miscarriage. Hum Reprod 2006;21:2216-22.
- Franssen MT, Korevaar JC, Van der Veen F, Leschot NJ, Bossuyt PM, Goddijn M. Reproductive outcome after chromosome analysis in couples with two or more miscarriages: Index [corrected]-control study. BMJ 2006;332:759-63.
- Van Leeuwen M, Vansenne F, Korevaar JC, Van der Veen F, Goddijn M, Mol BW. Economic analysis of chromosome testing in couples with recurrent miscarriage to prevent handicapped offspring. Hum Reprod 2013;28:1737-42.
- NVOG. Antifosfolipidesyndroom en zwangerschap. Versie 2.0 (2007). Ga naar bron: NVOG. Antifosfolipidesyndroom en zwangerschap. Versie 2.0 (2007).
- Heineman MJ. Obstetrie en gynaecologie. De voortplanting van de mens. Houten: Springer Media B.V, 2012.
- NVOG consortium. Fertility (2016).
- Van den Boogaard E, Hermens RP, Franssen AM, Doornbos JP, Kremer JA, van der Veen F, et al. Recurrent miscarriage: Do professionals adhere to their guidelines. Hum Reprod 2013;28:2898-904.
- Brigham SA, Conlon C, Farquharson RG. A longitudinal study of pregnancy outcome following idiopathic recurrent miscarriage. Hum Reprod 1999;14:2868-71.
- NICE. Ectopic pregnancy and miscarriage: Diagnosis and initial management (2012). Ga naar bron: NICE. Ectopic pregnancy and miscarriage: Diagnosis and initial management (2012).
- NVOG. Mola-zwangerschap (2010).
- Bora SA, Kirk E, Bourne T. Do women with pain and bleeding in early pregnancy require a vaginal speculum examination as part of their assessment? Gynecol Obstet Invest 2014;77:29-34.
- Hoey R, Allan K. Does speculum examination have a role in assessing bleeding in early pregnancy? Emerg Med J 2004;21:461-3.
- Mol BW, Hajenius PJ, Engelsbel S, Ankum WM, Van der Veen F, Hemrika DJ, et al. Should patients who are suspected of having an ectopic pregnancy undergo physical examination? Fertil Steril 1999;71:155-7.
- Montagnana M, Trenti T, Aloe R, Cervellin G, Lippi G. Human chorionic gonadotropin in pregnancy diagnostics. Clin Chim Acta 2011;412:1515-20.
- Chard T. Pregnancy tests: A review. Hum Reprod 1992;7:701-10.
- Nijhuis JG, Van den Berg PP. Fysische diagnostiek--auscultatie van foetale harttonen. Ned Tijdschr Geneeskd 1999;143:455-8.
- NVOG. Verloskundig vademecum (2003). Ga naar bron: NVOG. Verloskundig vademecum (2003).
- Cuisinier M, Janssen H, De Graauw C, Bakker S, Hoogduin C. Pregnancy following miscarriage: Course of grief and some determining factors. J Psychosom Obstet Gynaecol 1996;17:168-74.
- Wyss P, Biedermann K, Huch A. Relevance of the miscarriage-new pregnancy interval. J Perinat Med 1994;22:235-41.
- Wallace RR, Goodman S, Freedman LR, Dalton VK, Harris LH. Counseling women with early pregnancy failure: Utilizing evidence, preserving preference. Patient Educ Couns 2010;81:454-61.
- Nanda K, Lopez LM, Grimes DA, Peloggia A, Nanda G. Expectant care versus surgical treatment for miscarriage. Cochrane Database Syst Rev 2012;3:CD003518.
- Nadarajah R, Quek YS, Kuppannan K, Woon SY, Jeganathan R. A randomised controlled trial of expectant management versus surgical evacuation of early pregnancy loss. Eur J Obstet Gynecol Reprod Biol 2014;178:35-41.
- Al-Ma’ani W, Solomayer EF, Hammadeh M. Expectant versus surgical management of first-trimester miscarriage: A randomised controlled study. Arch Gynecol Obstet 2014;289:1011-5.
- Lemmers M, Verschoor MA, Hooker AB, Opmeer BC, Limpens J, Huirne JA, et al. Dilatation and curettage increases the risk of subsequent preterm birth: A systematic review and meta-analysis. Hum Reprod 2016;31:34-45.
- Hooker AB, Lemmers M, Thurkow AL, Heymans MW, Opmeer BC, et al. Systematic review and meta-analysiof intrauterine adhesions after miscarriage: prevalence, risk factors and long-term, reproductive outcome. Hum Reprod Update 2014; 20:262-78.
- Smith LF, Frost J, Levitas R, Bradley H, Garcia J. Women’s experiences of three early miscarriage management options: A qualitative study. Br J Gen Pract 2006;56:198-205.
- Olesen ML, Graungaard AH, Husted GR. Deciding treatment for miscarriage--experiences of women and healthcare professionals. Scand J Caring Sci 2015;29:386-94.
- Neilson JP, Gyte GM, Hickey M, Vazquez JC, Dou L. Medical treatments for incomplete miscarriage. Cochrane Database Syst Rev 2013;3:CD007223.
- Mol F, Van Mello NM, Mol BW, Van der Veen F, Ankum WM, Hajenius PJ. Ectopic pregnancy and pelvic inflammatory disease: A renewed epidemic? Eur J Obstet Gynecol Reprod Biol 2010;151:163-7.
- Ankum WM, Mol BW, Van der Veen F, Bossuyt PM. Risk factors for ectopic pregnancy: A meta-analysis. Fertil Steril 1996;65:1093-9.
- Crochet JR, Bastian LA, Chireau MV. Does this woman have an ectopic pregnancy? The rational clinical examination systematic review. JAMA 2013;309:1722-9.
- NVOG. Tubaire EUG, diagnostiek en behandeling (2001, in herziening).
- Mooij R, Geomini P, Bongers MY. Extra-uteriene graviditeit. Ned Tijdschr Geneeskd 2014;158:A7831.
- RIVM. Draaiboek prenatale screening. Infectieziekten en erytrocytenimmunisatie. Versie 5.0 (2016). Ga naar bron: RIVM. Draaiboek prenatale screening. Infectieziekten en erytrocytenimmunisatie. Versie 5.0 (2016).